Причины кератита:
К развитию воспалительного процесса, затрагивающего роговицу глаза, могут привести следующие причины:
- Наличие в конъюнктивальном мешке или на роговице инородного тела;
- Синдром «сухого глаза», развивающийся на фоне заболеваний век, некоторых неврологических заболеваний, климакса, нарушения образования слезной жидкости или дефицита витамина А;
- Глазная аллергия;
- Воздействие на глаза чересчур яркого света, например во время проведения сварочных работ без использования защитного щитка или очков;
- Нарушение правил ношения и дезинфекции контактных линз;
- Длительное применение глазных мазей с кортикостероидами.
Возбудителями кератита являются:
- Грибы — аспергиллы, фузарии, кандиды;
- Простейшие – акантамебы;
- Бактерии – псевдомоны, стрептококки, гемофильная палочка, стафилококки;
- Вирусы – вирус простого герпеса, аденовирус.
Признаки и проявления кератита
Поскольку роговица относится к светопроводящей и преломляющей системе глаза, если у пациента кератит симптомы и лечение прежде всего завязаны на нарушении зрения и рефракции, то есть:
- Аномалии картинки (расплывчатость, неразличимость деталей, изменения аккомодации, трудности р рассмотрением близко, или, напротив, далеко расположенных объектов);
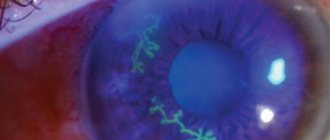
- Точечные, древовидные или дисковидные участки помутнения на роговице;
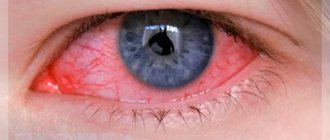
- «Песок» в глазах, светочувствительность, слезотечение, боль и рефлекторное смыкание век (корнеальный или роговичный синдром);
- Скудное отделяемое из глаз, покраснение на границе склеры и роговицы (лимба).
Виды кератитов:
Кератиты бывают эндогенного и экзогенного происхождения. Эндогенные кератиты возникают под влиянием внутренних причин, имеющихся непосредственно в организме самого пациента. При экзогенном кератите воспалительный процесс обусловлен рядом внешних факторов.
По характеру активности воспаления кератиты подразделяются на острые, рецидивирующие и хронические.
В зависимости от точного места локализации патологических изменений выделяют центральные кератиты и периферические.
В зависимости от причины, вызвавшей его развитие, кератиты подразделяются на следующие виды:
- Вирусные кератиты. Их возбудителем является вирус герпеса или аденовирус. Герпетический кератит развивается в результате активизации на фоне общего снижения иммунитета вируса герпеса (Herpes Simplex) присутствующего в нервной ткани многих людей. В большинстве случаев эта форма заболевания носит хронический характер, при котором периоды ремиссии сменяются периодами обострения. Полностью вылечить герпетический кератит практически невозможно. По данным медицинской статистики, в 60% случаев роговичная слепота обусловлена как раз герпетическим кератитом. Аденовирусные кератиты могут развиваться как одно из осложнений простудных заболеваний.
- Грибковые кератиты обычно развиваются на фоне массивной антибиотикотерапии и у лиц со сниженным иммунитетом. Проявляется покраснением глаз и выраженными болевыми ощущениями.
- Бактериальный кератит. Его возбудителем чаще всего является золотистый стафилококк. Наблюдается при травматических повреждениях глаз. Может быть и у пользователей контактных линз, нарушающих правила гигиены.
- Аллергический кератит. Причиной этой формы заболевания является глазная аллергия на пыльцу растений и/или наличие в слезной жидкости некоторых бактериальных токсинов.
- Аутоиммунные кератиты возникают в результате сложных нарушений в деятельности иммунной системы человека, в результате которых она начинает распознавать ткань роговицы как чужеродную и атаковать ее.
Кератиты могут протекать в тяжелой, умеренной или легкой форме. Нередко воспалительный процесс распространяется и на другие отделы глаза, приводя к развитию кератоконъюнктивита, кератоуевита и т.д.
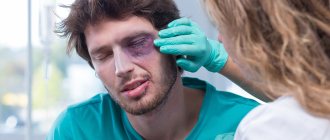
Профилактика кератита при использовании контактных линз
Контактными линзами сейчас никого не удивишь. Одноразовые, многоразовые, мягкие и жесткие, длительного ношения, для коррекции зрения и декоративные – эти крохотные полусферы из пластика уже давно и прочно заняли свое место на аптечных полках и полочках ванной. Однако, не стоит относиться к контактным линзам легкомысленно. Если использовать их неправильно, они могут привести к развитию кератита. Это воспаление роговицы – прозрачной наружной оболочки глаза, которая как раз и контактирует с внутренней поверхностью линзы.
Тревожные симптомы:
- Зрение снижается, картинка выглядит размытой.
- Слизистая оболочка глаза покраснела, а конъюнктива приобрела розовый оттенок.
- Глаз болит даже после извлечения линзы.
- Болезненные ощущения на ярком свету.
- Ощущение инородного предмета в глазу.
Кератит
Кератит вызывают самые разные причины.
Бактериальный кератит
Этот вид кератита вызывается активностью золотистого стафилококка или синегнойной ной палочки. Бактерии попадают на роговицу с кожи или из воды, если линза недостаточно очищена или взята грязными руками. Другие факторы риска бактериального кератита:
- ношение линз ночью во время сна
- неправильный подбор и использование жестких линз
- недостаточно промытые линзы
- хранение линз в водопроводной воде
- использование чужих линз
Такой вид кератита требует тщательной диагностики лечения каплями содержащими антибиотики и специальными гелями, защищающими роговицу.
Паразитарный кератит
Этот вид кератита наиболее распространен среди тех, кто носит контактные линзы. Он вызывается одноклеточным паразитом амебой Acanthamoeba, которая может обитать в некипяченой водопроводной воде. В глаз амеба попадает, если линзы хранятся в контейнерах с добавлением воды из-под крана, а также при купании в грязных водоемах и бассейнах, особенно подогретых. Амебный кератит – очень тяжелое заболевание глаз, которое без срочного и серьезного лечения может привести к слепоте.
Вирусный кератит
В большинстве случаев вирусный кератит вызывается вирусом простого герпеса. Как правило, заражение глаза происходит при попадании на контактную линзу содержимого герпетических пузырьков со слизистых губ или рта. Обычно это случается, если линзы берут не вымытыми руками.
Герпетический кератит протекает очень тяжело и может рецидивировать: на слизистой оболочке образуются глубокие язвы, проникающие в глубокие слои роговицы, иногда развивается глубокое бельмо.
Грибковый кератит
Использование контактных линз повышает вероятность развития грибкового кератита. Это может произойти при травмировании глаза, при попадании под линзу мелких частичек растений или почвы. Люди, у которых снижен иммунитет, рискуют еще больше. Чаще всего подобную разновидность кератита вызывают грибки семейств Aspergillus и Candida. Грибковый кератит может поражать глубоки слои роговицы и приводить к образованию бельма. Его диагностика и лечение довольно трудны и часто приводят к ошибкам лечения.
Профилактика
Чтобы избежать риска при использовании контактных линз:
- немедленно снимите линзы, если чувствуете боль, глаза раздражены или покраснели
- обязательно мойте руки с мылом перед тем, как снимать или надевать линзы
- тщательно промывайте линзы в специально предназначенном для этого растворе
- храните линзы в специальном контейнере
- никогда не используйте проточную воду для промывания линз
- никогда не разбавляйте моющий раствор обычной водой
- избегайте приема душа, ванны или купания в бассейне с надетыми контактными линзами
- не оставляйте линзы на ночь, если они для этого не переназначены
- никогда не надевайте чужие контактные линзы
- обязательно обратитесь к врачу, если у вас появились любые неприятные симптомы после ношения линз
Диагностика кератита
Для постановки диагноза воспаления роговицы применяют следующие методы диагностики:
- Определение остроты зрения при помощи проектора знаков или специальных таблиц – визометрия;
- Осмотр глаза с помощью щелевой лампы – биомикроскопия;
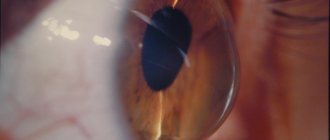
- Исследование роговицы с использованием специальных красителей – флюоресцииновый тест.
Для определения патологического агента, вызвавшего развитие кератита используется метод полимеразной цепной реакции.
Микрохирургическое лечение кератита
Когда образуются язвы роговицы из-за кератит глаза лечение заключается в локализации дефекта с помощью лазера, диатермокоагуляции, криодеструкции. Образовавшееся бельмо можно попробовать удалить эксимер-лазером, либо пересадить пациенту донорскую роговицу. Последний вид вмешательства проводится при перфорации роговицы и распространенных бельмах, приводящих к слепоте. Любые виды лазерной микрохирургии проводятся в Центре И.Медведева на современном оборудовании мастерами экстра-класса!
Последствия кератита
Если у пациента кератит лечение которого не проводится или запоздало, возникают язвы и перфорации роговицы, в 8% случаев глаз гибнет, в 17% — его удаляет хирург из-за безуспешности лечения. Помутнения роговицы или бельма (лейкомы) нарушают зрение и требуют пересадки роговицы.
Отдельно стоит коснуться такого заболевания, как киста коньюктивы глаза лечение которой заключается в ее удалении. Кисты слизистой образуются из-за закупорки устьев желез в ней и похожи на небольшие прозрачные пузырьки или уплотнения под кожей век. Подобные образования мешают при моргании и раздражают глазное яблоко, поэтому их стоит удалить. Лучше всего – лазером или током высокой частоты, без рубцов, крови и боли под местной анестезией.
Использование лазера в офтальмологической практике позволяет проводить операции любой сложности, сократить период нетрудоспособности, снизить число осложнений и осуществлять вмешательства, которые раньше были невозможны (лазерная коррекция повреждений роговицы, иссечение бельм).
Специалисты офтальмологического отделения Международного центра охраны здоровья И.Медведева одними из первых внедрили лазерную микрохирургию и терапевтический лазер. Мы успешно используем передовые технологии в сфере офтальмологии и по сей день! Выбирайте лучших!
——————————————————— Если вам необходимо получить профессиональную консультацию врача, посетите медицинскую клинику И. Медведева. Записаться на прием можно, позвонив по номеру +7 495 681 2345 или заполнив форму
Причины возникновения
Появлению кератита также способствует долгосрочная работа перед экраном ПК, без перерыва (обезвоживание глаза из-за перегрузки), чрезмерное пребывание на солнце без защиты глаз, контактные линзы, снижение слезотечения, заболевания пятого черепно-мозговых нерва, иммунодепрессанты (препараты, которые влияют на иммунную систему), а также, контакт глаз с загрязненными жидкостями (например, высокое содержание хлора в плавательных бассейнах).
Другими причинами кератита являются генетические факторы, травмы в области роговицы (например, ожоги, ультрафиолетовые лучи) или заболевания — сахарный диабет, рак, аутоиммунные заболевания или ВИЧ.
Классификация
Существует несколько классификаций воспаления роговицы. Кератиты можно подразделить на:
- Экзогенные, связанные с внешними факторами;
- Эндогенные, обусловленные внутренними изменениями в организме человека.
По другой классификации выделяют острый, хронический и рецидивирующий кератит. По области расположения очага воспаления выделяют центральный и периферический вариант. Иногда воспалительный процесс распространяется на соседние структуры глаза, при этом развивается кератоконъюнктивит, кератоувеит и другие заболевания.
После лазерной коррекции зрения обычно возникает инфекционный кератит, связанный с попаданием микроорганизмов из внешней среды. Нередко в послеоперационном периоде обостряются хронические инфекции глаза, например, вирус простого герпеса.
Особенности протекания болезни
В первый месяц заболевание может проявлять себя следующими симптомами:
- небольшая светобоязнь и слезоточивость;
- появление фиолетово-красного венчика вокруг роговой оболочки (так называемая перикорнеальная инъекция);
- в веществе роговицы при осмотре офтальмолог может заметить скопление инфильтратов — нехарактерных для этого участка клеток в виде точек, штрихов, черточек;
- шероховатая поверхность роговицы, отечность эпителия.
По мере того как болезнь развивается, в процесс оказываются вовлечены сосуды. Через полтора-два месяца от момента появления первых симптомов начинается глубокая васкуляризация — образование новых патологических сосудов. Они врастают в роговичные ткани, приводят к их утолщению. Роговица выглядит как мутное стекло, имеет шершавую поверхность. Пациент жалуется на усиление боли в глазах, снижается четкость зрения.
Во время биомикроскопического обследования врач может обнаружить на задней поверхности роговой оболочки специфические отложения. Они разрушают защитный барьер, и в роговичные ткани из сосудов начинает просачиваться жидкость.
Спустя два месяца симптомы сифилитического кератита начинают уменьшаться. Венчик вокруг оболочки становится не таким ярким, стихают боль и раздражение, роговица постепенно светлеет — от периферических зон к центральным. Этот период рассасывания может длиться от нескольких месяцев до пары лет. У 7 из 10 пациентов зрение хотя бы частично восстанавливается, но в 30% случаев поражение оказывается слишком сильным, а четкость зрения падает безвозвратно.