Помните! Самолечение не допустимо! Только врач-офтальмолог может правильно поставить диагноз и назначить соответствующее лечение.
Роговица является одной из важнейших оптических структур глаза (см. строение глаза). В то же время она очень ранима, что обусловлено почти непрерывным ее контактом во время бодрствования с окружающей средой. Роговица расположена в области глазной щели, поэтому она подвергается воздействию света, тепла, микроорганизмов, инородных тел. В ней могут возникать самые разнообразные анатомические и функциональные нарушения (опухоли, дистрофические и воспалительные процессы, травмы). Воспалительные процессы в роговице не всегда бывают строго изолированы и вследствие общности кровоснабжения и иннервации влекут за собой изменения и в других отделах глаза (конъюнктиве, склере, сосудистой оболочке).
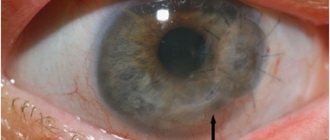
Кератоконус
Состояние роговицы, при котором значительно изменена ее форма в виде конусообразно выступающей центральной зоны (см.
). Чаще встречается как врожденная аномалия, нередко сочетается с другими аномалиями развития глаз и разных органов. Но он может быть и приобретенным. Развивается в возрасте 15-20 лет, медленно прогрессирует, зрение падает постепенно. У вершины конуса десцеметова оболочка может разрываться и тогда вследствие проникновения влаги в ее ткань, мутнеет строма роговой оболочки. Диагноз кератоконуса ставится на основании биомикроскопии, офтальмометрии, рефрактометрии, кератометрии. При кератоконусе выявляется выраженный астигматизм и чаще неправильный. Корригируется контактными линзами, при злокачественном течении (см.
) больные нуждаются в хирургическом лечении – пересадке роговицы.
Кератоглобус
| Отличается от кератоконуса шаровидной формой выпячивания всей роговицы, истонченной приблизительно на 1/3 толщины (см.
|
Подробнее о хирургическом лечении аномалий развития роговицы можно узнать в нашем flash-ролике
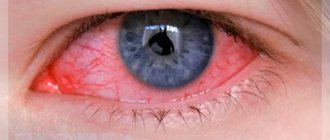
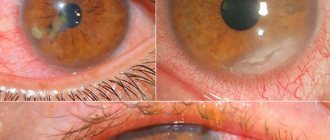
Кератиты – воспалительные заболевания роговицы, встречаются приблизительно в 0,5% случаев, однако вследствие остаточных ее помутнений в большинстве случаев заканчиваются более или менее выраженным снижением зрительных функций.
Субъективными симптомами кератитов являются: светобоязнь, слезотечение, наличие гнойного отделяемого, блефароспазм, боль, ощущение инородного тела и снижение зрения. Объективные признаки — это нарушение прозрачности, зеркальности роговицы. К числу объективных симптомов относятся также перикорнеальная инъекция, врастание поверхностных и глубоких сосудов, расстройство чувствительности.
Кератит характеризуется таким кардинальным признаком, как наличие воспалительного инфильтрата (инфильтратов) в различных отделах роговицы многообразной формы, величины и глубины залегания. Инфильтрат в роговице лишает ее прозрачности, зеркальности и блеска, что обусловлено нарушением целостности эпителия. Большинство кератитов, особенно поверхностных, ведет к тому, что эпителий в области инфильтрации разрушается, отслаивается и эрозируется. Глубокие инфильтраты роговицы могут изъязвляться.
Клиническая картина определенных видов и форм кератитов может изменяться в зависимости от возраста, общего состояния организма, свойств возбудителя, путей распространения и локализации поражения.
Профилактика
Чтобы предотвратить заболевание конъюнктивит, специалисты рекомендуют придерживаться следующих правил профилактики:
- Мытье рук с мылом прежде, чем трогать лицо и глаза;
- Индивидуальные полотенца;
- При аллергическом конъюнктивите – не находиться поблизости с аллергеном исключить его попадание на слизистую.
- При профессиональном варианте – ношение очков, респираторов и других средств защиты.
С конъюнктивитом глаз сталкиваются люди разных возрастов, и у каждого пациента болезнь протекает индивидуально. Поэтому очень важно, при первых признаках обратиться к офтальмологу для постановки точного диагноза.
Кератит глаз — симптомы и лечение, фото, причины заболевания у взрослых и детей
Блефарит — фото, симптомы и лечение у взрослых
Описание:
- Специфической профилактики, которая смогла бы предупредить развитие заболевания не существует.
- Методики вторичной профилактики сводятся к тому, что из окружающего пространства должны быть удалены аллергены.
- Человек должен придерживаться определенного режима питания и образа жизни, что характерно для всех аллергиков.
- Если человек попадает в потенциально опасные условия, следует использовать комбинированные капли для глаз, которые позволяют получить немедленный эффект, сохраняющий эффективность в течение полусуток.
- В период ремиссии реализуется специфическая иммунотерапия.
Заключение и рекомендации врача
Вне зависимости от того, является ли аллергиком взрослый человек или ребенок, очень важно уделять своему здоровью должное внимание. Специалисты советуют периодически посещать врача-аллерголога, который даст рекомендации, исходя из фактического состояния здоровья.
Бактериальные кокковые кератиты
Ползучая язва имеет ряд типичных особенностей в клиническом течении и исходах. До эры сульфаниламидов и антибиотиков такие язвы протекали очень тяжело, часто оканчивались слепотой. В настоящее время они встречаются редко и протекают с лучшим исходом, с сохранением остроты зрения. Ползучая язва роговицы вызывается чаще пневмококком, который внедряется в ткань роговицы через дефект в ее поверхности. Кокковая флора (стафилококки, стрептококки, пневмококки) присутствуют в конъюнктивальном мешке здоровых людей как сапрофиты, однако при снижении защитных сил организма способны приводить к развитию заболевания.
| Внедрившийся в роговицу возбудитель, чаще пневмококк, благодаря своим мощным протеолитическим свойствам довольно быстро вызывает бурный воспалительно-некротический процесс. При типичном течении ползучей язвы роговицы в первые сутки появляется инфильтрат, имеющий желтовато-гнойный оттенок. Гнойная инфильтрация находится ближе к какой-либо одной стороне дефекта, в эту сторону и начинает распространяться инфильтрат. Распространение идет как по поверхности, так и в глубину. Заболевание сопровождается сильными режущими болями, слезотечением, светобоязнью, блефароспазмом, выраженной смешанной инъекцией глазного яблока и хемозом конъюнктивы (см.
|
| В следующие дни инфильтрат заметно продвигается в прозрачную часть роговицы, изъязвляется. Прогрессирующий край язвы — подрытый, регрессивный — покатый. Регрессивный край быстро покрывается эпителием и очищается. Постепенно очищается вся язва, эпителий покрывает дно язвы, образуя фасетку в роговице. Затем ткань роговицы в месте язвы заменяется соединительной тканью, которая приподнимает эпителий. Прозрачность роговицы нарушается. При проникновении язвы в глубину роговицы основное препятствие встречается со стороны десцеметовой оболочки, которая оказывается наиболее устойчивой к разъедающему роговичную ткань действию пневмококка (см.
|
Помните! Самолечение не допустимо! Только врач-офтальмолог может правильно поставить диагноз и назначить соответствующее лечение.
В нашей клинике Вам проведут все необходимые обследования с помощью современного высокоточного оборудования и назначат необходимое лечение.
Бактериальные кератиты
Данное заболевание развивается под воздействием патогенной микробной флоры. В подавляющем большинстве случаев бактериальные кератиты развиваются вследствие поражения стафилококками, стрептококками, пневмококками и синегнойной палочкой. Риск развития кератита возрастает при наличии следующих факторов:
- травма роговицы (попадание инородного тела, ожог и т.д.);
- ношение и неправильное хранение контактных линз;
- нерациональное применение некоторых лекарственных препаратов;
- наличие некоторых патологий глаз дистрофия роговицы, синдром сухого глаза, конъюнктивит и т.д.);
- хронические инфекции (например, кариес или синусит);
- сахарный диабет;
- иммунодефицит.
Как правило, бактериальная разновидность инфекционного кератита имеет острое начало с резкой болью, слезотечением, повышенной световой чувствительностью и спазмом век, при этом заболевание быстро прогрессирует. В области роговицы имеются инфильтраты желтого или коричневого оттенка, различающиеся по размеру, форме и глубине расположения. Обычно присутствуют гнойные выделения из глаз. Роговица приобретает матовый оттенок, зрение ухудшается.
В зависимости от того, каким возбудителем вызвано воспаление роговицы, различаются и симптомы болезни. Так, при кератите, связанном с размножением синегнойной палочки, воспаление быстро распространяется на внутренние оболочки глазного яблока и протекает очень тяжело. При гонококковом поражении роговицы на ней образуется гнойная язва беловатого оттенка, которая распространяется как по поверхности роговицы, так и вглубь нее.
Гнойные инфекционные кератиты требуют профессионального лечения в глазной клинике. Если не выявить причину гнойного кератита и не повести специфическое лечение такого заболевания вовремя, может произойти перфорация роговицы и попадание инфекции в полость глазного яблока с самыми тяжелыми последствиями.
Туберкулезный кератит
Туберкулезные кератиты имеют метастатическое происхождение – процесс в роговицу может перейти из ресничного тела (см. строение глаза) через венозный синус склеры, из радужки при образовании передних спаек, из водянистой влаги передней камеры, со слизистой оболочки (конъюнктивы) или с кожи век. Различают три формы туберкулезного кератита: глубокий диффузный, глубокий ограниченный и склерозирующий.
| Основные клинические признаки начинающегося туберкулезного кератита характеризуются покраснением слизистой оболочки глаза, незначительной светобоязнью и слезотечением. Роговица выглядит диффузно мутной. В глубине помутнений роговицы видны отдельные серовато-желтые инфильтраты разных размеров, к которым в глубине роговицы тянутся сосуды. Вблизи инфильтратов сосуды ветвятся и охватывают их, при этом создается впечатление, что инфильтраты находятся в корзиночках (см.
|
Развитие фликтенулезного конъюнктивита
Фликтенулезный конъюнктивит возникает в результате высокой чувствительности слизистой оболочки глаза к бактериям. Характерным признаком болезни служит появление на роговице или конъюнктиве фликтен — узелков обычно желтоватого цвета. Такую реакцию вызывают
В этой статье
- Развитие фликтенулезного конъюнктивита
- Лечение фликтенулезного конъюнктивита
- Фликтенулезный конъюнктивит у детей
- Меры предосторожности
туберкулезные, хламидийные и стафилококковые агенты. Заболевание является разновидностью аллергического конъюнктивита. Наиболее часто причиной фликтенулезного конъюнктивита становится туберкулез. Поэтому ему подвержены люди, страдающие этим инфекционным заболеванием.
Фликтенулезный конъюнктивит возникает на одном глазу, но бывают случаи одновременного или последовательного поражения обоих глаз. На первом этапе заболевания человек чувствует раздражение, начинается обильное слезотечение, появляется боязнь света. Затем на краю роговицы образуются пузырьки размером 1-2 миллиметра. Они хорошо заметны, поскольку к ним подходят пучки расширенных сосудов.
Заражение глаз может происходить несколькими путями. Например, при попадании на органы зрения слюны, содержащей возбудитель болезни, а также через кровь. Первичное инфицирование возможно следующими путями:
- Контактным. Заражение происходит через слизистые оболочки.
- Алиментарным, то есть через еду, зараженную бактериями туберкулеза.
- Воздушно-капельным. Самый распространенный путь заражения. Возбудитель попадает в воздух во время кашля и чихания, в результате инфицирование случается при вдыхании микобактерий.
Сифилитический кератит
Сифилитический кератит может быть как врожденным, так и приобретенным. Воспаление возникает в задних слоях роговицы, в ее строме (паренхиме), отсюда второе название кератита – паренхиматозный. Обычно проявляется в возрасте от 5 до 20 лет, редко в возрасте 1-5 лет, в единичных случаях встречается у грудных детей. У девочек кератит встречается чаще.
| Характерна для паренхиматозного кератита триада Гетчинсона: кератит, гетчинсоновские зубы, тугоухость. Паренхиматозный кератит в большинстве случаев двусторонний. Развитие типичного диффузного паренхиматозного кератита начинается с появления умеренной гиперемии глаза, светобоязни, слезотечения и помутнения роговицы, чаще сверху, вблизи участка набухшего лимба. Биомикроскопическое исследование показывает, что эти помутнения состоят из мелких инфильтратов в форме точек и штрихов, расположенных в глубоких и средних слоях роговицы. Поверхность роговицы над помутнением делается шероховатой. Чувствительность понижается. Постепенно все явления нарастают, увеличивается инъекция, помутнение распространяется все дальше и дальше и, наконец, вся роговица становится мутной и тусклой, как часовое стекло, приобретая иногда фарфорово-белый оттенок. Одновременно с появлением помутнений в роговице появляются сосуды, которые идут в ее глубоких слоях и сохраняют черты глубоких сосудов (см.
|
Период нарастания явлений длится 6-8 недель, а затем они постепенно стихают, уменьшается раздражение глаза и инъекция, ослабевают субъективные ощущения. Одновременно с периферии начинается просветление роговицы, которое распространяется к ее центру. Центр дольше всего остается мутным, просветляясь в последнюю очередь. Процесс рассасывания идет очень медленно, и пока роговица посветлеет, проходит несколько месяцев (до года и более). В легких случаях роговица кажется совершенно прозрачной, и только с помощью щелевой лампы видны остатки помутнений и запустевшие сосуды, которые остаются навсегда. В 70% случаях зрение в той или иной мере восстанавливается, однако в ряде случаев, когда на роговице остаются стойкие помутнения, острота зрения снижается значительно. Может быть отклонение от описанного типичного течения паренхиматозного кератита, когда воспалительная инфильтрация роговицы начинается с центра, а не с периферии и разрешение процесса тоже происходит с центра. Бывают случаи, когда развивается очень мало сосудов или они совсем отсутствуют. В этих случаях рассасывание помутнений идет особенно медленно. В единичных случаях паренхиматозный кератит может сопровождаться изъязвлением роговицы с тяжелым течением.
Почти в половине всех случаев сифилитический кератит осложняется иритом, иногда с обильными жирными преципитатами и мощными задними синехиями. Внутриглазное давление в большинстве случаев понижено, но нередко оно повышается и иногда даже значительно. Довольно часто при паренхиматозном кератите отмечается хориоретинит, который развивается независимо от него и может быть как при врожденном, так и при приобретенном сифилисе. Иногда при приобретенном сифилисе может развиться гумма хориоидеи, в стекловидном теле — помутнения. Редко наблюдается поражение зрительного нерва и параличи глазных мышц. Они являются обычно симптомами поражения центральной нервной системы. Могут наблюдаться рецидивы паренхиматозного кератита. Приобретенный сифилитический кератит, как правило, протекает более легко и быстро.
Лечение
Фликтенулезный кератоконъюнктивит развивается быстрее других форм заболевания.
Может дойти до того, что основные симптомы проявляются в течение нескольких часов и доставляют сильный дискомфорт и причиняют боль.
И в таких случаях может потребоваться первая доврачебная помощь.
Первым действием должно быть закапывание суспензии гидрокортизона (по две капли в каждый глаз), после чего производится инстилляция 1%-раствора сульфата атропина и закладывание желтой ртутной мази в 2-процентной концентрации.
Имейте в виду! Для основного лечения применяют следующие средства:
- 10%-раствор хлорида кальция (внутривенно);
- стрептомицин (внутримышечно);
- противотуберкулезные препараты (салюзид, тубазид);
- дексаметазон 0,1%-й в виде капель (до четырез раз в сутки);
- аломид (до 6 раз в день);
- кортизон (в форме и дозировке, рекомендованных лечащим врачом);
- поливитаминные комплексы по схеме в соответствии с инструкцией.
Герпетический кератит
С каждым годом это заболевание глаз становится все более распространенным во всем мире. Повсеместно отмечается более тяжелое его течение и преимущественное поражение детей и молодых людей. Среди всех воспалительных процессов роговицы на долю герпетического кератита приходится до 70% случаев.
Герпес относится к числу фильтрующихся нейродермотропных вирусов. Входными воротами при внедрении вируса в организм человека являются кожа и слизистые оболочки ротовой и носовой полости, глотки и мочеполовых органов, а также конъюнктива. Эпителий покровных тканей служит также резервуаром, где хранится в неактивном состоянии вирус герпеса. Для попадания вируса в организм требуется хотя бы небольшое нарушение целостности покровов или повышение их проницаемости. Вирус может попасть в организм также воздушно-капельным и гематогенным путем. Герпетическая инфекция длительное время, а иногда всю жизнь может оставаться латентной. Среди факторов, провоцирующих герпес, на первом месте стоят лихорадочные заболевания. В провокации герпетического кератита играют роль микротравмы роговицы. Герпетические заболевания могут возникнуть после переохлаждения, длительного пребывания на солнце. Способствуют развитию заболевания также авитаминозы. Из эндокринных факторов, провоцирующих герпес, следует указать на менструальный цикл, климактерический период, беременность.
По характеру протекания заболевания герпетический кератит имеет несколько клинических форм: точечный, везикулезный, древовидный, метагерпетический, дисковидный и глубокий диффузный увеокератит.
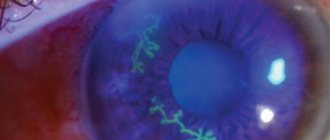
| Везикулезный кератит относится к поверхностным формам герпеса. Он характеризуется тем, что на роговице в любом ее отделе появляются мелкие, полупрозрачные пузырьки, приподнимающие поверхность эпителия. Пузырьки довольно быстро лопаются и образуются язвочки (см.
|
| Древовидный кератит проявляется тем, что возникшие герпетические пузырьки сливаются, изъязвляются и образуют серые борозды — трещины в эпителии роговицы, напоминая ветку дерева с утолщениями по ходу помутнений (см.
|
| Метагерпетический кератит отличается от первых двух поверхностных процессов тем, что воспалительные инфильтраты залегают в основном глубоко в строме роговицы и на большой ее площади — это глубокая форма герпеса. Роговица представляет собой массивную эрозированную, мутно-серую поверхность (см.
|
| Дисковидный кератит. В типичных случаях болезнь начинается с отека эпителия в центральной или парацентральной зоне роговицы. Отек довольно быстро распространяется на строму, которая значительно утолщается, затем в толще формируется серовато-белый круглый очаг, размером 3-6 мм, нередко с насыщенно белым небольшим пятнышком в центре (см.
|
Помните! Самолечение не допустимо! Только врач-офтальмолог может правильно поставить диагноз и назначить соответствующее лечение.
В нашей клинике Вам проведут все необходимые обследования с помощью современного высокоточного оборудования и назначат необходимое лечение.
Вирусные кератиты
Как видно из названия, вирусный кератит является следствием попадания в газ вирусов. Развитие болезни сопровождается покраснением и отеком тканей, а также небольшими высыпаниями в форме пузырьков.
Распространенной формой патологии является герпетический кератит. Как известно, носителями вируса герпеса являются примерно 95 % населения планеты; в некоторых случаях равновесие между хозяином и вирусом нарушается, и развивается специфическое воспаление роговицы. Возникает слезотечение и светобоязнь, роговица утрачивает блеск, мутнеет. Патология может захватить глубокие слои роговой оболочки, склеру и радужку глаза. Для кератита, вызванного вирусом герпеса, характерно длительное течение с рецидивами.
Другая разновидность вирусного воспаления роговицы — аденовирусный кератит. Это заболевание обычно отмечается в холодное время года, сопровождается конъюнктивитом и поражает оба глаза. Данная разновидность кератита заразна для окружающих, инфекция передается воздушно-капельным путем, а также через бытовые предметы.
Туберкулезно-аллергический (фликтенулезный, скрофулезный) кератит
Встречаются у детей в возрасте 3-15 лет и редко у взрослых. Заболевание протекает на фоне неактивного первичного туберкулеза легких и периферических лимфатических узлов. Является острым заболеванием с признаками острого воспаления роговицы. Отличается острым, иногда длительным, течением, частыми обострениями и рецидивами. Специфическим субстратом данного кератита является так называемая фликтена. Фликтена имеет вид серовато-белого узелка, который появляется в роговице (чаще у лимба). Фликтены могут быть солитарными (единичными) и множественными. В зависимости от локализации, величины фликтен и васкуляризации роговицы принято различать поверхностный фликтенулезный кератит, глубокий инфильтративный кератит (краевой инфильтрат, краевая язва), пучочковый (фасцикулярный) кератит, паннозный кератит, некротический кератит.
| Появление фликтен сопровождается прорастанием в роговицу поверхностных сосудов в виде пучка, тянущегося к фликтене (см.
|
Аллергический кератит
Протекают остро после употребления непереносимых лекарств, пищевых продуктов (клубника, цитрусовые, яйца), воздействия пыльцы некоторых цветов. Клиническая картина этих кератитов заключается в появлении роговичного синдрома, конъюнктивально-перикорнеальной инъекции сосудов и полиморфных инфильтратов в роговице.
Среди воспалений роговицы обменного характера следует отметить кератиты, развивающиеся вследствие дефицита в организме витаминов А, Е и витаминов группы В. Авитаминозы вызывают многообразные изменения в коже, слизистых оболочках, сопровождаются потерей ригидности мышц и полиневритами, пониженной деятельностью желудочно-кишечного тракта. Поражение роговицы обусловлено нарушением ее чувствительной и симпатической иннервации и имеет определенную стадийность.
Прексероз характеризуется исчезновением слоя слезы в области глазной щели. В связи с этим конъюнктива становится матовой, тусклой, иногда появляется ее пигментация в виде треугольника, вершиной к центру. Сухость и матовость усиливаются при замедленном мигании. В роговице образуются поверхностные помутнения.
Эпителиальный ксероз. В этом периоде образуются ксеротические сухие бляшки в виде «застывшего сала» или «пены» — бляшки Искерского — Бито. Они не подвергаются некрозу, но эпителий постоянно слущивается. Одновременно отшелушивается и эпителий роговицы (гиперкератоз). Чувствительность роговицы снижена. В связи с сухостью роговицы, помутнением и разрушением эпителия понижается острота зрения. Только в этом периоде больные начинают предъявлять жалобы на сухость в глазу и ухудшение зрения.
Кератомаляция возникает вследствие глубокого авитаминоза и выражается двусторонним «молочным» помутнением роговицы. Помутнение, начавшись с поверхностных слоев, может в течение суток захватить большую часть глубоких слоев роговицы. Одновременно с проникновением помутнений вглубь и вширь происходит распад и отторжение эпителия, стромы роговицы. Разрушение (расплавление) роговицы иногда идет через все слои, и тогда наступает ее прободение и выпадение внутренних структур глаза. Чувствительность роговицы всегда полностью отсутствует, и процесс распада идет безболезненно. В других случаях процесс прекращается, язва рубцуется и образуется мощное бельмо со снижением остроты зрения до светоощущения.
Интерстициальная форма кератомаляции, кроме явлений ксероза, сопровождается торпидной язвой роговицы. Исход заболевания — грубое рубцевание с врастанием сосудов в роговицу.
Симптомы
Симптомами такого заболевания являются:
- болезненные ощущения;
- светобоязнь и обильное слезотечение, появляющиеся в первые дни;
- раздражение и зуд в глазах;
- непроизвольное смыкание век (блефароспазм);
- образование серых или желтоватых пузырьков диаметром до двух миллиметров;
- расширение сосудов, образующих патологические связки поблизости от конъюнктивальных мешков глаз.
Симптомы в основном проявляются на одном глазу, реже – на обоих органах зрения (сразу или с интервалом в несколько дней).
Обратите внимание! Патология имеет такие явные признаки только на протяжение одной-трех недель.
После этого гнойные фликтены рассасываются или значительно уменьшаются, но окончательно они не исчезают сами по себе.
Это лишь периоды ремиссии, которые спустя несколько недель могут смениться рецидивами и повторным высыпанием.
Оно, в свою очередь, чревато дополнительным инфицированием с сопутствующим поражением тканей сосудов и ухудшением качества зрения.
Нейропаралитический кератит
Нейропаралитический кератит (keratitis neuroparalytica) является типичным представителем нейрогенных заболеваний. Болезнь развивается при параличе первой ветви тройничного нерва, в результате операций или инъекций алкоголя в область узла Гассера, при давлении на нерв опухолью, костными отломками после травм, а также в исходе воспалительных процессов. Причиной нейропаралитического кератита нередко являются перенесенные инфекционные болезни (грипп, корь, ОРВИ и другие). Иногда кератит развивается быстро, через один — два дня после повреждения тройничного нерва, а иногда спустя несколько месяцев.
Болезнь начинается с легкой перикорнеальной инъекции, которая в дальнейшем не усиливается и даже может совсем исчезнуть. В эпителии роговицы появляется множество очень мелких серых слегка приподнятых точек. В типичных случаях процесс в роговице возникает в центре, где эпителий отторгается и образуется его дефект. Образовавшаяся язва протекает очень вяло, не причиняет никаких субъективных ощущений; явления раздражения, светобоязнь, слезотечение отсутствуют. Чувствительность роговицы совершенно потеряна. Язва то подживает, то снова увеличивается. Так может тянуться очень долго. Если не присоединится вторичная инфекция, язва подживает, оставляя различной степени помутнения, а если присоединится, то язва может стать гнойной с последующим тяжелым исходом.
Грибковый кератит
| Грибковый кератит вызывается различными видами паразитических грибов, диагностика их очень трудна, так как они напоминают вялотекущие бактериальные кератоконъюнктивиты со скудным отделяемым. В роговице появляются серовато-белесоватые нитевидные или петехиальные рыхловато-суховатые инфильтраты со сравнительно ровными четкими контурами, но с перифокальной желтоватой зоной (см.
|
Дистрофии роговицы
| Дистрофии роговицы подразделяют на первичные (врожденные) и вторичные (приобретенные). Первичные дистрофии вызваны обменными нарушениями преимущественно белкового метаболизма, они требуют систематического стационарного наблюдения в офтальмологическом отделении (см.
|
Причины
Фликтенулезный кератоконъюнктивит – это следствие сложных аллергических реакций, которые возникают на ряд возбудителей, поражающих ткани легких:
- туберкулезная палочка Коха;
- хламидии;
- стафилококк.
Стоит отметить! Этот тип кератоконъюнктивита не является первичным офтальмологическим заболеванием, а возникает только у больных туберкулезом, у которых имеется склонность к аллергии.
В связи с такими особенностями этиологии болезни требуется комплексное поэтапное лечение по строгой схеме.
А контроль терапии осуществляет не только офтальмолог, но и фтизиатр, который занимается лечением туберкулеза как первопричины поражений органов зрения.