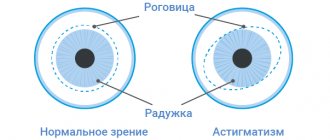
Дистрофические (связанные с нарушениями тканевого питания), дегенеративные изменения в роговичной оболочке глаза в некоторых случаях приводят к выраженной деформации этого внешнего прозрачного защитного слоя. Роговица вытягивается вперед, приобретая своеобразную заостренную, коническую форму. Соответственно, грубо меняются рефракционные характеристики – преломление света при такой форме исключает четкое различение объектов.
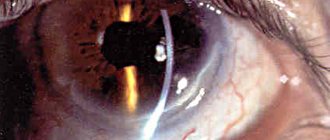
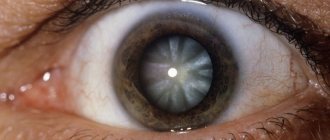
Данное состояние носит название «кератоконус» и является серьезной офтальмологической патологией, требующей своевременного квалифицированного вмешательства. Быстро снижается четкость зрения, возникают разнообразные оптические аберрации (искажение формы видимых объектов, гало-эффект вокруг источников света, «радужная» размытость контуров, двоение или многократное дублирование предметов), утрачивается способность к бинокулярному зрению; в некоторых случаях развивается болевой синдром, роговичная оболочка мутнеет. Необходимо тщательное обследование, включая точные топологические измерения геометрии кератоконуса, биомикроскопию, томографию, офтальмометрию и т.д. Обратного развития данное состояние не обнаруживает, и для его устранения прибегают к тому или иному, – в зависимости от конкретной клинической картины, – офтальмохирургическому вмешательству (кросс-линкинг, имплантация роговичных колец, кератопластика).
Кератоконус, к счастью, относится к относительно редким заболеваниям: в общем объеме офтальмологической патологии его доля составляет от 0,01% до 0,6% случаев. Следует подчеркнуть, однако, что эти оценки являются приближенными и неоднозначными, поскольку на частоту заболеваемости влияет ряд факторов – например, географический или расовый (есть статистические данные о том, что монголоиды заболевают чаще). Нет единого мнения и в том, зависит ли риск развития кератоконуса от пола. Медико-статистические исследования затрудняются, в частности, сложностями дифференциальной диагностики на ранних этапах – например, между начальным развитием кератоконуса и сложным астигматизмом.
Достоверно установлено, что «запуск» кератоконусной деформации в большинстве случаев происходит в пубертатном возрасте, в период бурного полового созревания. Практически всегда (95% случаев) поражаются оба глаза. Что касается характера развития болезни (возможные варианты – медленное нарастание, скачкообразное течение с периодами временного улучшения, спонтанная приостановка, быстрое прогрессирование патологии, острый кератоконус), то он является сугубо индивидуальным и различается даже на правом и левом глазу одного и того же пациента.
I стадия (первая степень)
- Обнаруживается миопия и слабая степень миопического астигматизма (возможно – с плюсовой или нулевой сферой);
- К-индекс <= 48 Д;
- биомикроскопические признаки отсутствуют;
- Выявляется «пятно выпячивания» или характерный паттерн на компьютерной топографии – bow-tie;
- Показания пахиметрии в норме или чуть менее 500-550 мкм.
Возможные осложнения операций
Несмотря на то, что с каждым годом совершенствуются методики и аппаратура для хирургии при кератоконусе, при их проведении, как и при любой медицинской манипуляции, могут возникать осложнения.
Их тяжесть и частота напрямую зависит от сложности и объема операции: так при коллагеновом кросслинкинге негативных последствий операции практически не возникает, чего нельзя сказать при самой сложной и объемной операции — сквозной кератопластике (пересадке роговицы). В последнем случае возможно отторжение или помутнение трансплантанта, несостоятельность швов и т.д.
Узнать полный перечень осложнений, которые могут возникнуть во время или после хирургического вмешательства, можно на странице с описанием конкретной операции.
IV стадия (4 степень)
- Очень сильное снижение остроты зрения, порой до счета пальцев у лица;
- Невозможность измерения рефракции и осуществления компьютерной топографии;
- К-индекс > 55 Д;
- Биомикроскопические признаки: значительная деформация роговой оболочки – ясно просматривается конус, истончающийся на верхушке, могут выявляться помутнения, местный отек, обнаруживаются разломы роговицы, рубцы на ней, кольцо Флейшнера, стрии Фогта;
- Показания пахиметрии меньше 370 мкм.
Кератоконус
С учетом характера течения кератоконуса (быстроты прогрессирования, склонности к рецидивам) лечение может быть дифференцированным: безоперационным или хирургическим.
Консервативное лечение кератоконуса заключается в коррекции зрения с помощью полужестких линз (в центре — жестких, на периферии – мягких), которые как бы вдавливают конус роговицы. В начальных стадиях, особенно при непрогрессирующем, стабильном течении кератоконуса, может быть эффективна и очковая коррекция. Назначаются курсы витаминотерапии, тканевой терапии, иммуномодуляторов и антиоксидантов; глазные капли (таурин), субконъюнктивальные и парабульбарные инъекции АТФ, метилэтилпиридинола. При кератоконусе эффективно проведение физиотерапии (магнитотерапии, фонофореза с токоферолом и др. процедур).
При развитии острого кератоконуса требуется неотложная помощь: закапывание в глаз мидриатиков (мезатона, мидриацила и др.), наложение давящей повязки на глаз с целью профилактики перфорации роговицы.
Сравнительно новым, отлично зарекомендовавшим себя методом консервативного лечения кератоконуса является роговичный кросс-линкинг, заключающийся в удалении поверхностного эпителия с роговицы, закапывании на нее раствора рибофлавина и последующем облучении УФ-лучами. Данная процедура позволяет укрепить роговицу, повысить ее устойчивость к деформации, остановить развитие или достичь регресса кератоконуса. После проведения роговичного кросс-линкинга становится возможной обычная очковая и контактная коррекция мягкими линзами.
На начальной стадии кератоконуса при достаточной толщине роговой оболочки возможно проведение эксимерлазерной процедуры (ФРК+ФТК), позволяющей скорректировать астигматизм, повысить остроту зрения, укрепить передние слои роговицы и замедлить прогрессирование кератэктазии.
В некоторых случаях с целью уменьшения корнеальной деформации применяется термокератопластика – нанесение коагулятором на периферию роговицы точеных аппликаций, которые позволяют добиться уплощения роговицы.
В хирургии кератоконуса используется метод имплантации роговичных колец. Стромальные (роговичные) кольца изменяют поверхность роговицы, нормализуют рефракцию и стабилизируют роговицу.
Классической операцией при кератоконусе является сквозная или послойная кератопластика, предполагающая удаление собственной роговицы и имплантацию на ее место донорского трансплантата. Кератопластика сопровождается практически 100%-ным приживлением трансплантата и позволяет откорректировать остроту зрения до 0,9-1,0 примерно в 90% случаев. Сквозная кератопластика может быть предпринята даже в терминальной стадии кератоконуса.
Профилактика и прогноз
Указанное заболевание нередко приводит к развитию осложнений. Однако при своевременном выявлении недуга шансы на быстрое и успешное излечение действительно велики. Чем позже обнаруживается кератоконус, тем затруднительней ход лечения.
В связи с тем, что точные причины развития заболевания до сих пор не определены, четких профилактических алгоритмов, направленных на предупреждение такого недуга не разработано. Самым эффективным средством профилактики считается регулярное посещение офтальмолога и внимательное отношение к своему организму. На данный момент лишь своевременная диагностика дает весомые шансы на победу над заболеванием. Также рекомендуется отдельное внимание уделять другим офтальмологическим заболеваниям. Пациенты, страдающие проблемами глаз должны посещать специалиста чаще остальных.
Люди, родственники которых имели проблемы по указанному недугу, тоже должны регулярно выделять время на профилактическое посещение офтальмолога.
Консервативное лечение кератоконуса
Прогрессирующую хроническую патологию лечить бесполезно. Но в разное время врачи предлагали различные методы. Например, в 1984 году профессор Зинаида Давыдовна Титаренко предложила лечение кератоконуса при помощи ультразвуковой терапии. Но это позволяло лишь временно успокоить симптоматику.
В 1998 году кандидат медицинских наук Елена Николаевна Горскова обосновала теорию применения иммуномодуляторов, которые должны были привести к улучшению биохимических показателей слезной жидкости и остановке процесса развития кератоконуса. Положительный эффект был отмечен, но через какое-то время пациентам все равно требовалась операция.
Линзы при кератоконусе используются только на первых двух стадиях развития патологии. Но и они не оказывают лечебного эффекта, а лишь служат для улучшения зрения. Заболевание все равно будет продолжать развиваться, и операция рано или поздно потребуется.
Один из видов консервативной терапии, который иногда все же относят к малоинвазивной операции, это кросс-линкинг. Заключается он в снятии верхнего слоя эпителия, насыщении роговицы рибофлавином и воздействием ультрафиолета. Все это вызывает ряд биохимических реакций, которые способствуют укреплению коллагена и уплотнению роговицы. Операция длится не более часа, после чего нужно несколько дней носить лечебные линзы. Эффект длится 8-10 лет, затем кератоконус нужно лечить снова.
Причины
Кератоконус считается относительно редким заболеванием. Положительный диагноз ставится в 0,1-0,6% из всех случаев деформации роговицы. Этиология кератоконуса остается полем для дискуссий. Точной причины возникновения патологии пока не установлено, но выдвигаются несколько гипотез относительно природы появления конусовидной деформации роговицы:
- наследственная (генная);
- метаболическая (нарушение обменных процессов);
- эндокринная (нарушения гормонального фона в пубертатный период);
- иммунная (патологические реакции иммунной системы).
Наиболее вероятными причинами возникновения кератоконуса являются наследственная и метаболическая. Зачастую их объединяют, говоря о комплексной наследственно-метаболической патологии, приводящей к образованию заболевания. Это означает, что предрасположенность к кератоконусу передается от родителей к детям и активизируется в моменты перестройки обменных процессов в организме. Эта гипотеза объясняет характерный возраст начала заболевания и дает возможность сделать вывод, что кератоконус связан с изменениями метаболизма и гормонального фона.
В пользу наследственно-метаболической теории говорит выявленная корреляция с другими аутоиммунными наследственными заболеваниями, такими как:
- экзема;
- поллиноз (сезонный аллергический риноконъюнктивит);
- атопический дерматит;
- бронхиальная астма.
Конусообразное искривление может стать следствием перенесенного кератита травматической или вирусной этиологии. Также было зафиксировано развитие кератоконуса на фоне нарушений работы эндокринной системы, например, при болезни Аддисона. Больные с синдромами Дауна или Марфана могут страдать врожденным искривлением роговицы.
Из неблагоприятных факторов, способствующих возникновению кератоконуса, можно выделить:
- гиперактивное воздействие ультрафиолета;
- применение гормональных препаратов, зачастую глюкокортикостероидов;
- облучение радиацией;
- загрязненный воздух.
Кератоконус может быть следствием (осложнением) коррекции зрения посредством эксимерного лазера (LASIK) – ятрогенная кератоэктазия.
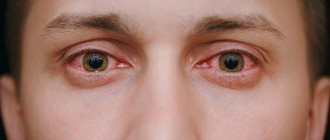
Основные признаки болезни
Большим подспорьем для своевременного обнаружения офтальмологического расстройства могут быть знания основных симптоматических признаков заболевания. Любой человек должен внимательно относиться к своему организму. Ведь любые сигналы о начале заболевания можно и нужно распознать. Это поможет предотвратить возникновение опасных осложнений и увеличить шансы на успешное излечение.
Кератоконус может проявляться следующими симптомами:
- Постепенное или резкое снижение зрения сначала на одном, позже на втором глазу.
- Синдром «раздвоенного изображения» — пациенту показывают один предмет, а он видит множество идентичных таких предметов, разбросанных хаотично.
- Искажение изображения, сливание символов, расплывчатость контуров.
- Выраженная светобоязнь.
- Болезненные ощущения, быстрая утомляемость глаз, синдром «песка в глазах».
- Рассеянный световой эффект. Например, при взгляде на яркий свет человек, страдающий кератоконусом, видит яркую или расплывчатую ауру вокруг точки.
Косвенно на присутствие такого заболевание может указывать не наступление эффекта коррекции зрения при ношении очков или контактных линз.
Обнаружив вышеперечисленные или иные признаки офтальмологической патологии, необходимо обязательно посетить специалиста. Самостоятельно диагностировать кератоконус невозможно. Самолечение в случаях заболеваний глаз не приносит положительных результатов и представляет серьезные риски.
Диагностика
Первые признаки кератоконуса определяются при стандартной офтальмологической проверке зрения. Рефрактометрия (метод определения преломления света в хрусталике) выявляет признаки астигматизма и близорукости. Также проводятся:
- кератопахиметрия (определение толщины роговицы);
- фотокератометрия (определение радиуса асимметричности переднеповерхностного слоя роговицы);
- биомикроскопия глаза (обследование разных сред глаза с помощью щелевой лампы);
- компьютерная роговичная топография;
- эндотелиальная микроскопия;
- оптическая когерентная томография.
Причины кератоконуса
Причины данного заболевания на сегодняшний день точно не установлены. Считается, что факторами риска его развития являются наследственные факторы, особенности строения роговицы, неблагоприятное воздействие некоторых факторов окружающей среды (повышение радиационного фона, усиление интенсивность ультрафиолетового излучения солнца).
Помимо этого специалисты полагают, что причинами развития кератоконуса могут стать патология соединительной ткани и эндокринные заболевания.
Симптомы
Пациент с этим заболеванием, который впервые обращается к врачу, будет жаловаться на:
- ухудшение остроты зревния;
- ореолы вокруг источников света;
- быстрая усталость глаз;
- повышенную чувствительность, раздражение;
- двойственность в глазах;
- объёмные буквы при чтении;
- зуд и жжение;
- изначально ухудшение остроты зрения в вечернее время, а после при дневном освещении.
При остром кератоконусе пациент будет жаловаться на резкую потерю зрения и сильную глазную боль. Этот тип заболевания длится около трёх недель, после чего зрение медленно улучшается. Острый кератоконус может сопровождаться разрывом роговицы и появлением рубцов на ней.