Исключена: врожденная катаракта (Q12.0)
При необходимости идентифицировать причину используют дополнительный код внешних причин (класс XX).
Катаракта при хроническом иридоциклите
Вторичная катаракта при глазных болезнях
Glaucomatous flecks (subcapsular)
При необходимости идентифицировать лекарственное средство, вызвавшее поражение, используют дополнительный код внешних причин (класс XX).
Поиск по тексту МКБ-10
Поиск по коду МКБ-10
Поиск по алфавиту
- А
- Б
- В
- Г
- Д
- Е
- Ж
- З
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Э
- Ю
- Я
Классы МКБ-10
- I Некоторые инфекционные и паразитарные болезни (A00-B99)
В России Международная классификация болезней
10-го пересмотра (
МКБ-10
) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10
внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2021, 2018, 2022 году.
| Фарм. группы | Действующее вещество | Торговые названия |
| Другие метаболики | Таурин* | Таурин |
| Тауфон |
Официальный сайт компании РЛС ® . Главная энциклопедия лекарств и товаров аптечного ассортимента российского интернета. Справочник лекарственных препаратов Rlsnet.ru предоставляет пользователям доступ к инструкциям, ценам и описаниям лекарственных средств, БАДов, медицинских изделий, медицинских приборов и других товаров. Фармакологический справочник включает информацию о составе и форме выпуска, фармакологическом действии, показаниях к применению, противопоказаниях, побочных действиях, взаимодействии лекарств, способе применения лекарственных препаратов, фармацевтических компаниях. Лекарственный справочник содержит цены на лекарства и товары фармацевтического рынка в Москве и других городах России.
Запрещена передача, копирование, распространение информации без разрешения ООО «РЛС-Патент».
При цитировании информационных материалов, опубликованных на страницах сайта www.rlsnet.ru, ссылка на источник информации обязательна.
Еще много интересного
© РЕГИСТР ЛЕКАРСТВЕННЫХ СРЕДСТВ РОССИИ ® РЛС ® , 2000-2020.
Все права защищены.
Не разрешается коммерческое использование материалов.
Информация предназначена для медицинских специалистов.
МКБ-10-код H26
You are here: Главная > МКБ-10 > H00-H59 > H25-H28
МКБ-10 код H26 для Другие катаракты
Исключена: врожденная катаракта (Q12.0)
ICD-10
ICD-10-CM 10th Revision 2016
ICD-10-GM ICD-10 in Deutsch
МКБ-10 ICD-10 на русском
ICD-10 International Statistical Classification of Diseases and Related Health Problems 10th Revision
ICD-10
ICD-10 is the 10th revision of the International Statistical Classification of Diseases and Related Health Problems (ICD), a medical classification list by the World Health Organization (WHO).
It contains codes for diseases, signs and symptoms, abnormal findings, complaints, social circumstances, and external causes of injury or diseases.
Что представляет собой травматическая катаракта
Катаракта — заболевание, которое характеризуется помутнением хрусталика (естественной линзы) глаза. Болезнь является одной из самых распространенных офтальмологических патологий, поэтому проблема постоянно изучается, определены причины возникновения и методы лечения катаракты. Одна из причин патологии — рана или контузия органа зрения, в результате чего развивается травматическая катаракта глаза.
Более 70% больных рискуют ослепнуть на один или оба глаза по причине стремительного развития патологии. Поэтому при возникновении подозрений на проблемы с глазами необходимо немедленно обратиться к офтальмологу.
Основные факты
Катаракта глаза – что это за болезнь? Рано или поздно каждый человек приходит к этому вопросу. И это не удивительно. Катаракта, как и глаукома, относится к возрастным заболеваниям, ее появление и развитие обусловлено возрастными изменениями, происходящими в организме и затрагивающими все органы и системы, в том числе и зрительную. Катаракта не заразна, это не инфекционное заболевание, она не передается контактным и воздушно-капельным путем. Простыми словами, катаракта глаза — это помутнение хрусталика.
Офтальмологи считают помутнение хрусталика естественным процессом, поэтому катаракта не может в полной мере считаться болезнью. Это, скорее, состояние глазного аппарата, которое, тем не менее, требует специализированной медицинской помощи и наблюдения офтальмолога. Единственным методом, способным привести к полному излечению, является замена хрусталика глаза при катаракте.
В группу риска по катаракте можно отнести всех людей старше 60 лет. С каждым прожитым годом вероятность заболевания увеличивается, особенно при таких заболеваниях, как сахарный диабет и гипертония. Кроме катаракты эти болезни приводят к ухудшению состояния сетчатки и снижению остроты зрения, и иногда сопровождаются глаукомой. Нередко у пожилых пациентов глаукома и катаракта диагностируется одновременно, и это увеличивает вероятность снижения зрения.
Катаракта развивается постепенно, условно выделяют ряд стадий, характеризующихся определенным набором симптомов и признаков изменений в тканях хрусталика. Медики называют развитие болезни “созреванием катаракты”. Длительность процесса зависит от причины, возраста и других обстоятельств, и может длиться от нескольких месяцев до 10-15 лет.
В стадии начальной катаракты проявления слабо выражены, зрение практически не ухудшается.
В стадии незрелой катаракты присутствуют участки помутнения хрусталика, что отражается на остроте зрения.
Зрелая катаракта характеризуется существенным ухудшением зрения и полным помутнением хрусталика.
На последней стадии перезрелой катаракты происходит деформация хрусталика и потеря зрения.
Код заболевания по МКБ-10
МКБ-10 — нормативный документ, полное название которого звучит как Международная Классификация Болезней, пересмотренный и дополненный в десятый раз.
Цель этой классификации — предоставить каждому желающему доступ к информации о болезнях, их симптомах, методиках лечения, возможных последствиях.
Что касается травматической катаракты, по МКБ-10 этому заболеванию присвоен код H26.1. Информация о болезни размещена в 7 классе, который содержит глазные заболевания, в блоке H25-H28, что соответствует болезням хрусталика.
Как и в случае с другими патологиями, людям с травматической катарактой МКБ предоставляет информацию о методах лечения. Согласно информации из этого документа, существуют препараты, которые могут приостановить развитие заболевания и позволяют жить без оперативного вмешательства долгие годы без потери зрения.
Катаракта: операция, фото, лечение и профилактика заболевания
Катаракта — это нарушение прозрачности (частичное или абсолютное ) хрусталика. Сравнительно часто наблюдается у людей старше 45 лет. Характеризуется уменьшением остроты зрения от периферии к центру.
Код по МКБ-10: Болезни хрусталика (H25-H28)
Какой бывает катаракта?
Катаракта классифицируется за локализацией:
Начинающий
Недомогание развивается незаметно для больного. Пациент жалуется на пелену перед глазами, двоение горящих предметов (луны, свет фар машины), мушки. При осматривании глаза, при расширенном зрачке на его черном фоне заметны спицеобразные помутнения серого цвета.
Верхушки помутнений устремлены к центру, а основания – к периферии. Помутнения хрусталика по периферии не ухудшают остроту зрения. Из-за этого данный период протекает бессимптомно, и больной не наблюдает ухудшения зрения.
Данная фаза тянется от месяца до нескольких лет.
Незрелый (набухающий)
При данной стадии пациенты жалуются на неожиданное понижение остроты зрения. При исследовании глаза пациента заметно , что хрусталик увеличенный, утолщённый и находится в районе зрачка, имеет серо-белый цвет с перламутровым оттенком. Все же местами сам хрусталик ещё сберегает прозрачность, собственно потому при боковом освещении, допустимо, наличие лунообразной тени, падающей от радужки на мутные слои хрусталика.
Данная стадия может длиться долго, а затем перейти вследующую .
Зрелый
При данной стадии совершается полное диффузное помутнение хрусталика. Пациент совершенно не видит предметов, способен едва лишь распознавать направление источников света, так как светоощущение остается. На данном этапе проводятся оперативные вмешательства. Однако если хрусталик не удалить, то катаракта с данной стадии переходит в следующую.
Перезрелый
Плотное корковое вещество хрусталика потихоньку разжижается и превращается в молокообразную массу, внутри какой плавает основа хрусталика.
Хрусталик уменьшается, передняя камера глаза углубляется, возникает дрожание радужки. Зрение пациента равно 0%.
Данные процессы необратимые.В данной стадии могут возникнуть осложнения: увеличение внутриглазного давления, разрыв капсулы хрусталика.
Причины
Причинами данного заболевания могут быть: сахарный диабет, близорукость высокой степени, профессиональные заболевания, лучевая терапия.
Диагностика
Диагностика катаракты содержится в главных 2 методах:
- Определение остроты зрения.
- Офтальмоскопия в прямой и боковой проекциях.
Диагностирование катаракты методом офтальмоскопии
Лечение
При катаракте, надобно вовремя направить больного на оперативное вытаскивание хрусталика и замену на искусственную линзу. Тем не менее на каждом этапе лечение разное.
При начинающей и незрелой стадии проводится консервативная терапия (глазные капли: квинакс, катахром). Они прописывают по 1-2 капле 2 раза в день на протяжении продолжительного времени .
Капли для глаз, принимаемые при начальных симптомах катаракты
При зрелой стадии катаракты собственно и проводится операция по удалению хрусталика и установке на его место искусственной линзы. Операцию проводят собственно в предоставленной стадии, так как в перезрелой большой риск осложнений.
Лечение катаракты методом операции на хрусталике глаза
При перезрелой стадии катаракты проводится раскрытая экстракция катаракты, или же глубокая энуклеация глаза.
Хирургическое вмешательство при катаракте
Прогноз
Прогноз после проведенных своевременно операций по смене хрусталика чрезвычайно благоприятный для пациента. Больной с первого дня отмечает улучшение зрения. Острота зрения восстанавливается на протяжении 15 дней. Далее в случае необходимости для наилучшей видимости, возможно, подобрать очки.
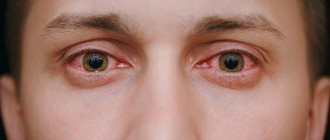
Однако на протяжении этого времени для ликвидации вероятных осложнений, пациент должен беречь глаза от возможных травм, сторониться инфекционных заболеваний и занятий спортом. В случае покраснение слизистой глаза, экстренный визит к офтальмологу.
Осложнения
У больного редкостно, однако может случиться острый приступ глаукомы, который сопровождается болями в глазу и голове, тошнотой временами рвотой, вплоть до потери сознания.
Помимо этого вероятны общие осложнения:
- гипотония;
- гипертонический криз;
- расстройство мозгового кровообращения;
- острая задержка мочи;
- психические расстройства;
- прочие неотложные состояния.
При их возникновении, надобно незамедлительно обратится за помощью к офтальмологу.
Профилактика
Для профилактики катаракты надобно 2 раза в год пропивать курс витаминов А, Е, В, Р. Также избегать травматизма глаза, носить солнцезащитные очки как в солнечный день, так и в туманный, соблюдать белковую диету.
Катаракта, это сравнительно частое явление у людей старше 45 лет. И с теперешней медициной, операции по замене хрусталика проводятся офтальмологами за 15 минут, и в основном не имеют никаких осложнений. Больной спустя 2 часа после операции может идти домой.
Хотя данное заболевание и опасное, однако, имеет чрезвычайно благоприятные результаты. Вследствие операции, больные могут на 80 % возвратить себе зрение. Что весьма даже неплохо притом, что перед операцией зрение было 0%.
СМОТРИТЕ ЕЩЕ: Линза катаракта Что не лечится катаракта или глаукома Какие анализы нужно сдать перед операцией катаракты Сроки делать катаракту Что такое глаукома и катаракта что страшнее
Разновидности посттравматической катаракты
В зависимости от вида полученной травмы, после которой развивается катаракта, выделяют несколько ее разновидностей.
Виды посттравматической катаракты в зависимости от ее причины:
- контузионная — болезнь появляется как результат тупой травматизации глаза;
- раневая — если произошло проникающее ранение глаза, это также может привести к быстро прогрессирующей глазной патологии;
- химическая — возникает, как результат попадания в глаза или организм в целом отравляющих веществ;
- производственная — травматизация глаза на рабочем месте — частый случай для сварщиков, людей, работающих в горячих цехах;
- лучевая — может проявиться после высокой дозы радиационного облучения.
Симптоматика заболевания
Чтобы не упустить время и получить своевременную медицинскую помощь, важно знать основные признаки травматической катаракты.
- снижение качества зрения, особенно в темноте;
- перед глазами появляются несуществующие точки, полоски;
- светобоязнь, особенно беспокоит непереносимость яркого света;
- проблемы с выполнением действий, требующих особой концентрации (чтение, вышивка);
- отсутствие восприятия некоторых цветов;
- двоение, нечеткость в глазах;
- цвет зрачка меняется с черного на серый, иногда практически белый.
При любом из этих признаков у больного не должно возникать сомнений, как действовать при травматической катаракте — единственно правильным будет решением обратиться к врачу-офтальмологу.
Признаки осложненной катаракты
К признакам осложненной катаракты относят:
- Приобретение пораженным зрачком молочного цвета. Такое внешнее проявление объясняется скоплением в этой области инфильтрата, напоминающего пемзу.
- Тусклые краски окружающего мира.
- Боязнь света.
- «Капли» на глазах.
- Ореолы вокруг освещенных предметов.
- Зрение не поддается корректировке известными методами.
- Помутнение зрения. Это означает, что в роговице накапливается инфильтрат. С прогрессом заболевания количество инфильтрата увеличивается, зрение становится всё более низким и без лечения может вообще пропасть.
- Раздвоение видимых предметов проявляется не всегда, так как образуется из-за разрушения хрусталика и расслоения сетчатки под воздействием кальцифицированных солей.
- Иные нарушения зрения. У каждого человека есть свои индивидуальные симптомы болезни. Некоторые уже на начальной стадии теряют способность читать, так как печатный текст становится нечётким, некоторые жалуются на снижение остроты зрения при условиях недостаточной освещенности в помещении.
Симптомы при сахарном диабете, близорукости, глаукоме
При сахарном диабете заболевание прогрессирует стремительно. За несколько месяцев у пациента может развиться полная слепота. При этом больной диабетической катарактой обращается к врачам со следующими симптомами: «мушки» в глазах, ощущение пелены перед глазами, сниженная острота зрения в темноте.
ПОДРОБНЕЕ: Вторичная катаракта лечение лазером
Если у пациента есть близорукость, симптомы катаракты на ее ранних стадиях человек может спутать со своим привычным состоянием. Обычно пациенты с близорукостью обращаются за помощью к специалистам тогда, когда помутнение хрусталика уже стало видимым.
При глаукоме проявления катаракты более заметны, но развитие последней характеризуется повышенными значениями внутриглазного давления и скоплением помутнений преимущественно в непосредственной близости от задней капсулы.
Фото 1. Глаз с заболеванием катаракты при глаукоме на поздней стадии. Радужка мутная, синеватого цвета.
Терапия осложнённого заболевания отличается от методов, применяемых для лечения обычного вида катаракты.
Клиническая картина
• Общая симптоматика •• Безболезненное прогрессирующее снижение остроты зрения •• Пелена перед глазами, искажение формы предметов •• При офтальмологическом исследовании выявляется помутнение хрусталика различной выраженности и локализации.
Постановка диагноза
После обращения за врачебной помощью, первоочередной задачей медиков является подтверждение или опровержение предполагаемого диагноза.
Методики диагностирования травматической катаракты:
- опрос больного — врач должен понимать, какое происшествие предшествовало возникновению болезни;
- изучение анамнеза — чтобы удостовериться в том, что катаракта носит именно приобретенный травматический характер, доктор должен исключить остальные возможные причины появления патологии;
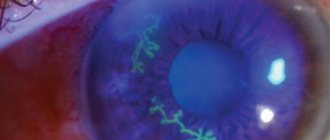
- офтальмоскопия — исследование глазного дна посредством щелевой лампы;
- сканирование ультразвуком;
- осмотр в проходящем свете;
- визометрия — измерение остроты зрения;
- биомикроскопический метод — изучение структуры глаз;
- периметрия — исследование поля зрения;
- тонометрия — измерение ВГД (внутриглазного давления);
- фосфен — распознание электрической чувствительности глазной сетчатки.
После постановки точного диагноза будет назначено лечение, которое практически всегда заключается в хирургической операции.
Начальная старческая катаракта
Рубрика МКБ-10: H25.0
Содержание
Определение и общие сведения [ править ]
Сенильные (старческие) катаракты — наиболее распространённая форма заболевания, имеющая значительный удельный вес среди катаракт различного происхождения.
Помутнения хрусталика могут начинаться с коры (корковая катаракта), с ядра (ядерная катаракта), субкапсулярно (субкапсулярная катаракта). Каждый из этих видов отличается друг от друга не только клинически, но и по морфологической и биохимической структуре.
Этиология и патогенез [ править ]
Клинические проявления [ править ]
При корковой катаракте
первые признаки помутнения возникают в коре хрусталика у экватора. Центральная часть длительное время остаётся прозрачной, поэтому острота зрения не изменяется. Жалобы больных сводятся к появлению «мушек», пятен, диплопии или полиопии, когда одним глазом больной видит несколько предметов, особенно светящихся. Состояние начальной катаракты длится у разных людей по-разному: у одних этот период исчисляют десятилетиями, у других процесс прогрессирует, и через 1-3 года наступает стадия незрелой, или набухающей катаракты. При этом помутнение захватывает почти всю кору хрусталика, в связи с чем больные жалуются на резкое снижение зрения. Набухание хрусталика может приводить к сужению УПК, что затрудняет отток внутриглазной жидкости и иногда угрожает возникновением глазной гипертензии.
Субкапсулярная катаракта
характеризуется ранним и интенсивным снижением зрения. Для этого вида катаракты специфично оводнение в виде субкапсулярных вакуолей, которые располагаются преимущественно под передней капсулой, иногда занимая всю капсулярную зону. В случаях локализации субкапсулярной катаракты под задней капсулой необходима дифференциальная диагностика между задней старческой субкапсулярной и осложнённой катарактой. По мере прогрессирования катаракты помутнения распространяются в направлении экваториальной части хрусталика. В этой стадии субкапсулярная катаракта приобретает чашеобразную форму. От осложнённой катаракты её отличает то, что помутнения и вакуоли (в начальной стадии) располагаются в 1-2 субкапсулярных слоях и резко отграничиваются от лежащего перед ними прозрачного коркового вещества. При данном виде катаракты рано начинает снижаться острота зрения.
Начальная старческая катаракта: Диагностика [ править ]
Для обнаружения катаракты осмотр больного необходимо проводить при широком зрачке проходящим светом. При этом на фоне розового свечения зрачка помутнения в хрусталике кажутся чёрными, так как часть отражённых лучей поглощают помутневшие волокна хрусталика.
При биомикроскопическом исследовании с помощью щелевой лампы уточняют локализацию очагов помутнения, их распространённость и степень распада хрусталиковых волокон.
При обследовании больного с катарактой необходимо следующее:
• выяснить этиологию процесса;
• исключить другие болезни органа зрения, которые могут давать сходную картину заболевания;
• диагностировать степень зрелости катаракты;
• выработать тактику лечения и определить прогноз зрительных функций в ранние сроки и в отдалённом периоде наблюдения.
Затуманивание зрения с последующим его снижением — типичные симптомы помутнения хрусталика. Однако данная симптоматика характерна и для других заболеваний: патологии сетчатки, стекловидного тела.
Инструментальные методы исследования
При установлении первичного диагноза всем больным необходимо провести:
-определение остроты зрения;
-другие методы исследования (электрофизиологические методы исследования сетчатки и зрительного нерва, УЗИ, эндотелиальную микроскопию, ультразвуковую биомикроскопию, тонографию, ФАГ, определение ретинальной остроты зрения, иммунологические методы и др.) используют в соответствии с конкретной лечебно-диагностической ситуацией.
Остроту зрения
исследуют без коррекции, а также с помощью пробных сферических и цилиндрических линз, определяя таким образом степень клинической рефракции и астигматизма субъективным способом. При катаракте в связи с помутнением оптической системы глаза происходит снижение остроты зрения, вплоть до светоощущения. В показаниях к оперативному вмешательству, возвращающему зрение больному, большое значение имеет наличие правильной проекции света как признака сохранившейся функции зрительно-нервного аппарата.
Периферическое зрение
дополняет центральное возможностью ориентировки в пространстве и своей функциональной деятельностью в сумерках и ночью. При катаракте, в условиях непрозрачных сред и невозможности офтальмоскопии, периметрия помогает установлению локализации болезненного очага в глазу, проводящих путях, нервных центрах. При отсутствии патологии зрительного анализатора при катаракте границы полей зрения находятся в норме.
Определение объективной рефракции
и оптической силы роговицы позволяет оценить рефракцию глаза и возможность расчёта оптической силы ИОЛ.
Тонометрия
указывает на нормальную гидродинамику или её изменение в связи с патологией хрусталика.
Исследование в проходящем свете или офтальмоскопия позволяют определить прозрачность преломляющих сред глаза, а осмотр глазного дна (при возможности офтальмоскопии) позволяет оценить состояние зрительного нерва, сосудистой системы, центральных и периферических отделов сетчатки.
Биомикроскопия
— объективный метод, позволяющий диагностировать патологические изменения и рубцы роговицы, определить глубину передней камеры и её содержимое, размер, величину и форму зрачка, а также степень его реакции на свет и на мидриатики, степень дистрофии радужки и наличие эксфолиаций. Особое внимание уделяют характеру изменений в хрусталике: состоянию передней и задней капсулы хрусталика, величине, степени интенсивности и локализации помутнений.
С помощью ультразвуковой биометрии
определяют длину глаза, глубину передней камеры и толщину естественного хрусталика. Полученные данные используют не только для объективной характеристики параметров глазного яблока, но и для расчёта оптической силы ИОЛ.
Состояние оболочек глаза, макулярной области, наличие задней отслойки стекловидного тела оценивают методом ультразвукового В-сканирования
. Степень витреальной деструкции определяют, исходя из обнаружения единичных или множественных интравитреальных включений и определения их акустической плотности.
С целью объективной характеристики состояния сетчатки и зрительного нерва, прогноза зрительных функций при подозрении на наличие сопутствующей патологии зрительно-нервного анализатора показано проведение лазерной ретинометрии
и комплексного
электрофизиологического исследования
(регистрации чувствительности и лабильности зрительного анализатора, регистрации ЭРГ, электроокулограммы и зрительных вызванных потенциалов коры головного мозга). Полученные данные сравнивают с нормой, разработанной для различных степеней помутнения хрусталика применительно ко всем исследуемым параметрам.
Исследование заднего эпителия роговицы (эндотелиальную микроскопию
) проводят при подозрении на существенное снижение количества клеток заднего эпителия роговицы.
Комплексное офтальмологическое обследование при катаракте показывает, что, кроме хрусталика, в патологический процесс могут быть вовлечены и другие структуры глазного яблока: роговица, связочный аппарат, СТ, сосудистая система, сетчатка и зрительный нерв. Поэтому объём и характер хирургического вмешательства при катаракте зависят не только от исходного состояния хрусталика, но и от сопутствующей катаракте патологии других структур глаза, а также всего организма в целом.
Общее обследование
пациентов преследует цель обнаружить возможные очаги инфекции, прежде всего в органах и тканях, расположенных рядом с глазом. До операции необходимо санировать очаги воспаления любой локализации. Особое внимание уделяют санации полости рта, носоглотки и околоносовых пазух.
Анализы крови и мочи, электрокардиография и рентгенологическое исследование лёгких помогают обнаружить заболевания, для устранения которых необходимо экстренное или плановое лечение.
Дифференциальный диагноз [ править ]
Начальная старческая катаракта: Лечение [ править ]
Лечение катаракты в начальной стадии заболевания осуществляют консервативно для предотвращения быстрого помутнения всего вещества хрусталика.
Рациональные пути решения проблемы катаракты — это не только совершенствование офтальмохирургии, но и развитие направления консервативных методов лечения данного заболевания. С этой целью назначают инстилляции препаратов, улучшающих обменные процессы. Эти препараты содержат цистеин, аскорбиновую кислоту, глутамин и другие ингредиенты. Вместе с тем очень медленное развитие помутнения в хрусталике при старческих катарактах, которое продолжается нередко годами и даже десятилетиями, чрезвычайно затрудняет истинную оценку эффективности их консервативного лечения. И, тем не менее, задержка развития катаракты на 10 лет с помощью консервативных методов способна уменьшить количество дорогостоящих экстракций на 50%.
Наибольшее распространение получили следующие препараты:
• Офтан Катахром — улучшает окислительные и энергетические процессы в хрусталике. Применяют препарат в основном при задних субкапсулярных и чашеобразных помутнениях хрусталика.
• Азапентацен (квинакс) — тормозит образование хиноновых соединений и действует на белки хрусталика при помутнениях в различных его слоях. Назначают при старческой катаракте.
• Таурин (тауфон) — аминокислота, содержащая серу. Способствует улучшению энергетических процессов в хрусталике и других тканях глаза. Стимулирует репаративные процессы. Применяют при старческих, диабетических, миопических, лучевых и других катарактах.
• Рибофлавин (витамин В2) — применяют при различных видах катаракт.
• Вита-Йодурол — содержит ряд активных веществ (кальция хлорид, магния хлорид, никотиновую кислоту, аденозин). Применяют при старческих, миопических и контузионных катарактах.
Медикаментозное лечение при катарактах оправдано только при начинающихся помутнениях в хрусталике и совершенно безосновательно при уже развившихся катарактах различной этиологии.
Показание к хирургическому лечению катаракты — снижение остроты зрения, приводящее к ограничению трудоспособности и дискомфорту в обычной жизни. Степень зрелости катаракты не имеет значения при определении показаний к её удалению.
Суммарная оценка клинико-функционального исследования пациентов с катарактами позволяет на предоперационном уровне решить определённые стратегические вопросы в планируемом хирургическом лечении.
• Обнаружить факторы риска операционных и послеоперационных осложнений и провести профилактические мероприятия в предоперационном периоде:
-провести медикаментозную коррекцию ангиопротекторами у больных, имеющих выраженные нарушения гемодинамики и микроциркуляции;
-провести специфическую и иммунокорригирующую терапию у пациентов с осложнёнными катарактами при наличии нарушений иммунного статуса с обязательным контролем после лечения;
-при нарушении гидродинамики у больных с осложнённой катарактой (глаукома, травма, увеит), некомпенсируемой медикаментозно при применении минимального миотического режима, провести предварительное хирургическое лечение с обязательным последующим контролем гидродинамики и ВГД;
-при наличии дистрофических изменений периферии сетчатки или ДР (при возможности офтальмоскопии) провести предварительное лазерное лечение больным с осложнённой катарактой на фоне миопии высокой степени, СД, травмы.
• Обосновать выбор метода удаления катаракты, целесообразность дополнительных хирургических вмешательств с целью профилактики осложнений и создания благоприятных условий операции:
-при наличии или возможности обеспечения оптимальных условий планировать энергетические технологии экстракции катаракты (факоэмульсификацию и/или лазерную экстрацию);
-при перезрелой катаракте, а также при низкой исходной плотности и качественных изменениях клеток эндотелия, псевдоэксфолиативном синдроме и подвывихе хрусталика использовать комбинацию вискоэластиков;
-для профилактики разрыва задней капсулы хрусталика и выпадения стекловидного тела во время операции, а также профилактики послеоперационных осложнений больным с псевдоэксфолиативным синдромом, подвывихом хрусталика I-II степени во время операции планировать имплантацию внутрикапсульного кольца.
• Прогнозировать функциональные результаты операции и на основе суммарной оценки клинико-функциональных, иммунологических и электрофизиологических методов исследования определить показания и противопоказания к интраокулярной коррекции афакии.
ПОХОЖИЕ СТАТЬИ: Мкб возрастная катаракта Катаракта заболевания зрительного нерва Профилактика послеоперационный период катаракты Что такое повторная катаракта и что делать
Медикаментозное лечение
Лечение травматической катаракты с применением глазных капель и препаратов, употребляемых внутрь, не может гарантировать полного избавления от патологии. Такое лечение допустимо только на ранних стадиях болезни или используется в период подбора оптимального метода оперативного вмешательства, а также в случае категорического отказа пациента от операции.
Среди препаратов, используемых для приостановки прогресса катаракты, можно назвать следующие:
- «Квинакс»;
- «Офтан-Катахром»;
- «Тауфон»;
- «Вицеин»;
- «Вита-Йодурол».
Народная медицина
Существуют и народные способы приостановки быстрого развития травматической катаракты.
Рецепты против катаракты:
- Настаивание картофельных ростков на водке. Готовят состав из расчета 5-6 столовых ложек ростков на 0,5 л водки. Оставить в темном месте на 2 недели. Употреблять средство трижды в день по 1 ложке в течение 3 месяцев.
- Смесь грецких орехов и подсолнечного масла. Измельченные ядра заливают маслом в соотношении 1:10. Дать настояться в течение 5-7 дней. Закапывать в пораженный глаз по 2 капли 3 раза в день.
- Настой цветков календулы (15 г на 0,5 л кипятка) можно как употреблять внутрь, так и промывать глаза.
- Сок черники, разведенный с водой 1:2, закапывают в глаза 1 раз в день, продолжительность терапии не меньше месяца.
- Разведенный с водой мед (1:3) приносит положительный результат при закапывании в глаза по капле в течение 30 дней.
Применяется для борьбы с катарактой и сок алоэ, и настойка листьев пиона, положительная динамика нередко отмечается при употреблении определенных продуктов питания (например, гречневой крупы). Но необходимо помнить, что основным видом лечения травматической катаракты является хирургическое вмешательство, а длительное самолечение народными средствами делает прогноз этого заболевания неблагоприятным.
Оперативное вмешательство
В современной медицине применяется факоэмульсификация — вид оперативного вмешательства, при котором пораженный хрусталик извлекается, а на его место помещается искусственная линза, полностью выполняющая его функции.
Преимущества этого вида операций:
- минимальная травматичность;
- бесшовное проведение (микроразрез затягивается самостоятельно);
- проведение за 1 день;
- осуществление с минимумом наркоза (применяется местное обезболивание).
Современные технологии позволяют не только избавиться от травматической катаракты, но и параллельно устранить глаукому. После замены поврежденного хрусталика допустимо провести лазерную коррекцию зрения для полного восстановления качества жизни.
Оперативное вмешательство — единственный метод, позволяющий полностью избавиться от травматической катаракты, в отличии от лекарственного лечения, только тормозящего ее развитие.
Что делать?
Прежде чем назначать удаление осложненной катаракты, врач может сперва порекомендовать более мягкие методы коррекции состояния. Назначают очки или подбирают линзы таким образом, чтобы обеспечить возможность хорошо видеть. Врач скажет, с какой частотой нужно приходить на повторные осмотры – это будет зависеть от стадии заболевания и степени и скорости ее прогресса. Если зрение ухудшается резко и сильно, показано оперирование глаза. Конкретный тип вмешательства определяют, оценивая особенности случая. Некоторым больным показано оперирование, затрагивающее только хрусталик и роговицу, иногда нужны более масштабные вмешательства. Если не устранить первопричину патологического состояния, полностью восстановить способность видеть не получится.
Многим больным показана операция удаления хрусталика. Вместо него ставят линзу, изготовленную из искусственного материала. После вмешательства требуется период восстановления. Реабилитация обязывает тщательно соблюдать врачебные предписания. Если пациент пренебрегает этими советами, высока вероятность развития осложнений и неуспеха всего лечения в целом.
Восстановление после операции
Многие пациенты отказываются от проведения операции по устранению катаракты, так как боятся рецидива заболевания. Это ложное мнение — искусственный имплант устанавливается единоразово, проблем с ним не возникает.
Кроме того, уже на следующий день после операции больной может вернуться к полноценной жизни (читать, шить, смотреть телевизор, работать за компьютером).
Единственная рекомендация для людей с удаленной катарактой — регулярные осмотры у офтальмолога для исключения возникновения патологий сетчатки глаза.