Наиболее сложными случаями в офтальмологии считаются врождённые или приобретенные аберрации высокого порядка. Это такие искажения зрительной системы (близорукость или дальнозоркость), которые не выявляются обычными методами диагностики остроты зрения. Симптоматикой у таких пациентов могут быть: двоение объектов, светящиеся ореолы, расплывчатость объектов в условиях повышенной освещённости или в сумерках.
Зачастую в таких случаях только индивидуальный подход в сочетании с известными методиками коррекции зрения дают шанс на восстановление зрения. Особенно это важно людям, чья профессиональная деятельность связана с точными замерами, мелкими движениями и манипуляциями, или лицам, чей образ жизни требует абсолютной остроты зрения.
В этих случаях чаще всего предъявляются требования к универсальности зрительных функций, то есть зрение должно быть одинаково четким в условиях повышенной и слабой освещённости, при работе за монитором, вождении автомобиля на больших скоростях или ночью, при близком рассматривании и наблюдении удалённых объектов.
Метод коррекции зрения персонализированным LASIK призван учитывать не только объективные данные диагностических исследований работы оптической системы, но и требования, связанные с образом жизни и трудовой деятельностью. Конечная цель коррекции – идеальная зрительная жизнь пациента применительно к условиям и способу его индивидуальной жизнедеятельность.
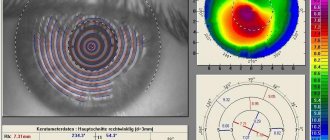
Супер-ЛАСИК требует, прежде всего, специфической подготовки. Уникальный диагностический комплекс Пентакам (Oculyzer Pentacam) позволяет рассчитать параметры лазерного воздействия с учётом всех факторов, пожеланий и конкретной клинической ситуации. По результатам исследований моделируется наиболее подходящая поверхность роговицы, не только компенсирующая патологические изменения, но и отвечающая всем требованиям пациента.
Особенности методики РЭИК (REIK)
Под аббревиатурой РЭИК в офтальмологической хирургии скрывается операция, известная как рефракционно-корригирующая эксимерлазерная интрастромальная кератэктомия. Это вмешательство, как следует из его названия, направлено на изменении рефракции, то есть преломляющих способностей роговицы. Его авторами стали специалисты клиники «Новый взгляд» в 2000 году. Это единственный метод лазерной коррекции зрения, запатентованный в России.
Рассматривать методику РЭИК как самостоятельную операцию не имеет смысла. Это полный аналог классического вмешательства ЛАСИК
, применяемого в мире уже много лет. По сути, сам ход операции ничем не отличается и возможно в 2000 году имел хотя бы минимальное преимущество, связанное с несовершенством хирургического оборудования на тот момент. Сейчас продвижение название РЭИК носит сугубо коммерческий смысл.
Сегодня офтальмологи имеют возможность использовать фемтосекундные лазеры и выполнять операции по методу Фемто Ласик, которая более эффективная и безопасная по сравнения с ЛАСИК и РЭИК.
Техника выполнения этой процедуры сравнительно проста:
- Хирург с помощью микрокератом делает тончайший надрез и отодвигает лоскут на ножке вверх.
- Через сформированное окно лазером выпаривается заданная программой толщина тканей.
- По завершении работы лазера (от 20 до 90 секунд) лоскут возвращается на место.
Стоимость Ласика
На сегодня цена лазерной коррекции зрения
в Москве
находится в границах 35-45 тыс. руб. за операцию на одном глазу. Точная стоимость ЛАСИК определяется после полного обследования пациента. Преимуществом операции является то, что ее можно не делать сразу на оба глаза.
Такая доступность делает лазерную коррекцию зрения ЛАСИК востребованным способом улучшения зрения, а его результативность и эффективность позволяют больше не делать лишних временных и финансовых затрат на поиски подходящей оправы, стилевое оформление которой постоянно меняется вместе со сменой модных тенденций и это в совокупности с хрупкостью и быстрым износом оправ очков.
Особенности и преимущества REIK:
- Изменение толщины и преломляющих способностей роговицы с учетом изначальной формы оболочки глаза, благодаря чему восстанавливается нормальная рефракция, а острота зрения может достигать 100%.
- Для воздействия на роговицу используется эксимерный лазер, который послойно выпаривает клетки роговой оболочки глаз, не нагревая ее и не приводя к изменению структуры. Риск формирования рубцовых тканей минимальный.
- Глубина проникновения лазера при процедуре настраивается индивидуально и с точностью до 10 мкм с помощью волнового фронта, что позволяет избежать чрезмерного травмирования тканей.
- Особая техника формирования и укладки лоскута оболочки глаза сводит риски его смещения и других осложнений после вмешательства к минимуму.
При коррекции используется стандартный эксимерный лазер с длиной волны до 193 нм, управляемый программным обеспечением с дополнительными блоками для более точной настройки волнового фронта.
Склеральное пломбирование сетчатки
Склеральное пломбирование направлено на восстановление прилегания отслоенного участка сетчатки к питающему её пигментному эпителию. Такое лечение, как и альтернативные методики, позволяет сохранить жизнеспособность и функциональность сетчатки при своевременном обращении пациента за помощью. Промедление и отказ от профессиональной медицинской помощи при отслоении сетчатки грозит полной слепотой.
Диагностика, предваряющая пломбирование, включает оценку размера, формы, расположения участка отслоения, а также приблизительной длительности патологического процесса. Это позволяет изготовить строго индивидуальную пломбу для наложения на склеру. Современные пломбы производятся из биосовместимого эластичного силикона с губчатой структурой.
Через разрез в конъюнктиве пломба помещается на нужное место и фиксируется швами. В качестве вспомогательного приема нередко требуется введение в полость глаза расширяющего газа. В ходе лечения может наблюдаться скопление жидкости, которая выводится путём дренирования перед наложением швов на конъюнктиву.
План операции при склеральном пломбировании сетчатки основывается на результатах предварительной диагностики. Пломбирование может быть радиальным, секторальным и циркулярным. Прогноз зависит от площади отслоения, локализации и сохранности питания прилежащих зон сетчатки. Если имеет место общая дистрофия, велик риск рецидива (повторного отслоения).
Особенности методики Ласик (LASIK)
Метод коррекции зрения ЛАСИК (Laser-in-situ-keratomileusis) создан гораздо раньше описанной ранее методики. Этот вид вмешательства выполняется фактически по уже знакомому алгоритму:
- Лазером выполняется надрез на поверхности роговичного слоя глаза.
- Лоскут в форме округлого клапана на тонкой ножке отодвигается в сторону (а не вверх, как в предыдущем случае) с помощью микрокератома – миниатюрного устройства, напоминающего машинку для бритья.
- Эксимерным лазером выпаривается часть тканей роговицы для формирования выпуклости в форме линзы.
- Клин возвращается на место.
Выполняется вмешательство с применением стандартного эксимерного лазера с длиной волны 190 и больше мкм. Длина, площадь воздействия лазера и другие параметры задаются компьютерной программой. В ней заложены значения, не позволяющие тканям нагреваться больше чем на 1-2 градуса, а максимальная глубина проникновения луча не превышает 1/5 толщины роговицы.
Так как во время процедуры LASIK не используются более точные цифровые настройки и дополнительные препараты, ускоряющие регенерацию, восстановление занимает до 2 недель. До этого времени зрение остается недостаточно четким. В поле зрения может присутствовать незначительная пелена.
Телеметрия с лазера для коррекции зрения: полная операция с комментариями (не для слабонервных)
Сейчас я буду показывать то, что обычно врачи никогда не показывают пациентам. Точнее, показывается это всё в виде красивого рендера, из которого никак не следует, что прямо в вашей роговице будет пару минут торчать железка. К счастью, вы этого не почувствуете из-за обезболивающей премедикации, не узнаете и не запомните, потому что железка будет не в фокусе.
Введение шпателя для рассекания оставшихся тканевых мостков в разрез роговицы после лазерной обработки, но до извлечения лентикулы
Поехали. Итак, смотрите видео, а я покажу стопкадры с комментариями. Это реальная операция на пациенте в немецкой клинике, запись сделана на устройство вроде «чёрного ящика» аппарата VisuMAX. В данном случае пациент дал согласие на использование записи для учебных целей, обычно доступ к таким записям строжайше ограничен.
Сначала коротко повторим прошлый пост про то, почему вообще надо вырезать вот такую линзу внутри глаза, а потом её доставать:
Если очень коротко, операции прошлых поколений формировали вот такую неприятную «крышку», которая при заживлении держалась на одном лоскуте. Снимается «крышка»-флэп, выпаривается линза, «крышка» кладётся обратно.
Инвазивность высокая, «крышка» не приживается полностью никогда (при травмах и физических нагрузках иногда отрывается с крайне неприятными последствиями), для разрезов используется очень много тепла, проходящего внутрь тканей глаза, сильно повреждается боуменова мембрана как резом, так и тепловыми фронтами.
Идея следующего поколения — вырезать линзу прямо внутри роговицы, а потом доставать её через тоненький разрез без вот этой «крышки». Эффект возможен, поскольку лазеры позволяют фокусироваться внутри ткани, а не на её поверхности. То есть можно выполнять разрез вот по такой схеме:
Теперь смотрим рендер операции:
Сначала нижняя поверхность линзы внутри роговицы, потом верхняя, потом небольшой разрез сбоку — и вынимаем линзу пинцетом.
Это то, что покажет вам любая клиника, чтобы вы не пугались. Реальная операция выглядит вот так (теперь телеметрия):
Сначала пациента просят смотреть на мигающую зелёную лампу. Лампа не просто горит, а именно мигает затем, чтобы человек ловил её в фокус достаточно часто. Глаз делает невероятное количество микродвижений-саккад в секунду, но именно такой темп позволяет хирургу чуть позже произвести правильный захват глаза.
Вот здесь видно тампон в расфокусе (на видео он движется с левой стороны глаза) — это хирург ещё раз протирает поверхность, чтобы застраховаться от микросгустков жира, плавающих по ней. Вторая цель этого касания — проверить, как прошла премедикация. Пациент должен ответить, почувствовал ли он что-то. Почувствовать он ничего не должен, нервы уже отключены тетракаином.
Вот захват приближается к глазу, это хорошо заметно по появлению ближе к зоне резкости радужки:
Выполняется центровка и фиксация пневмозахвата. Сам момент захвата можно увидеть по лёгкому вращению глаза, и этот эффект очень важно контролировать при коррекции астигматизма, ведь поворот на 30 градусов сводит на нет всю операцию для случая астигматизма. Поэтому хирург корректирует центровку.
После успешного захвата мы переключаем диапазон наблюдения из видимого в инфракрасный, чтобы контролировать процесс и не слепить пациента:
Медленно расширяющееся кольцо от краёв глаза к центру — это миллионы микроимпульсов фемтолазера, которые формируют рез по верхней поверхности линзы-лентикулы внутри роговицы. Поверхность роговицы не прорезается. Напомню, главный эффект — испарение нескольких клеток внутри слоя роговицы, а затем освобождение относительно большого количества газа, мягко раздвигающего ткани.
Нижняя поверхность линзы закончена:
Второй круг, который расширяется от центра глаза к краям — это верхняя поверхность линзы, которая также режется внутри слоя роговицы, без прямого «пробивания» поверхности:
Примерно на 01:02 происходит формирование разреза через поверхность роговицы к вырезанной линзе-лентикуле, но на видео это крайне сложно разглядеть. Через этот разрез линза будет доставаться.
Теперь переключение вида (и конец видео с лазера) — пациент из-под управления ЧПУ отдаётся под руки хирурга (фактически он перемещается под аппаратом из-под лазера ближе к рукам врача). Первый шаг — смочить глаз:
Переключение объектива микроскопа, фиксация глаза, чтобы он не дёргался, пинцетом. Это защип, но пациент его не чувствует (из-за обезболивания) и даже не видит пинцет толком (точнее, видит руку хирурга над своей головой):
Разрез для извлечения лентикулы аккуратно разделяется инструментом — шпателем:
Вот это очень интересное место, первым маленьким шпателем выполняется разделение сначала верхнего края линзы и окружающих тканей, а потом нижнего края линзы (на кадре ниже):
Шпатель движется малозаметными рывками — это сопротивление микроспаек, возникающих из-за дискретной структуры разреза, кое-где отдельные волокна не «разлеплены», и их нужно раздвигать. Просто так дёрнуть лентикулу за край нельзя, она может зацепиться, поэтому всегда делается полный проход шпателем по поверхности, чтобы в полость между верхним краем линзы и роговицей и нижним краем линзы и роговицей вошёл воздух. Самая страшная часть выглядит так:
Рука хирурга при этом лежит локтем на специальном упоре, а запястьем упирается на лоб пациента. Шпатель сконструирован так, что даже если хирурга толкнуть (несильно) или пациента отвлечь громким хлопком, то глаз не будет повреждён. Однако все подобные факторы должны строго исключаться.
Итак, линза разделена и готова для извлечения изнутри роговицы. Хирург берёт пинцет и цепляет лентикулу:
Всё. Можно на этом и закончить, но нужно ещё промыть глаз. Вот тут видно, как работает подача жидкости:
Следующая стадия — подача физраствора прямо внутрь образовавшейся полости внутри роговицы:
Как видно дальше, он позже вытечет через тот же разрез, через который была удалена лентикула. Ранее делался второй разрез напротив первого (на другом полюсе глаза), чтобы удалять эту жидкость, но выяснилось, что необходимости в этом нет. Тем более, чем меньше разрез, тем лучше.
Разглаживание во избежание микроскладок:
Затем — снятие фиксирующих плёнок и финал. Можно моргнуть пару раз. Пациент отдыхает несколько секунд, а затем медленно встаёт и идёт в коридор. В каждой клинике в конце коридора висят часы для контроля. Дальше — диалог, чтобы успокоить волнующегося пациента:
— Который час вон там? — Шесть минут двенадцатого. — А вы раньше с такого расстояния часы бы различили? — Ой. Точно. — Ну вот, всё в порядке.
Пациент успокаивается и отправляется отдыхать. Через 2-3 часа глаз уже ничего не чувствует. Нельзя читать, писать, использовать телефон или планшет-ноутбук день-другой, чтобы способствовать быстрому заживанию (ведь чтение — это «джоггинг» для глаз, потом нельзя в жёсткую сауну или бассейн две недели (пока полностью не заживёт разрез для удаления лентикулы, чтобы не попала инфекция). И всё.
Надеюсь, вы ещё не убежали в ужасе, когда увидели шпатель. Несмотря на пугающее, отмечу, что это одна из самых простых операций. Собирание глаза по кусочкам после ДТП с выниманием осколков стекла и другими побочными прелестями на несколько часов либо точнейшая мануальная работа микроскальпелем куда сложнее и напряжённее.
На вопросы, как именно работает пневмозахват, как удаётся точно вырезать линзу нужной формы и диаметра, что происходит с тканями роговицы на границе реза, и почему вообще такие сложности с вырезанием линзы внутри глаза (и почему это безопаснее всего). Плюс то, как готовится операционная, как хирург успокаивает пациента, как выполняется премедикация, какая есть защита от непредвиденных ситуаций (перебоев питания, проезжающего мимо грузовика) и так далее я отвечу следующим большим постом. И про обещанное сравнение линз и операций тоже позже. Всё это — отдельные темы для обсуждения, и про них чуть позже, увы, много писать не выходит. В первом посте в обсуждении многие темы поверхностно затронуты.
Что лучше: РЭИК или ЛАСИК?
Большинство офтальмологов, которые использовали оба метода восстановления зрения, а также более современные методики, считают, что по эффективности они абсолютно одинаковы. Это связано с тем, что по сути своей в основе РЭИК с ЛАСИКом заложены одни и те же технологии, а отличия являются не боле чем “коммерческим” подходом к техническим манипуляциям:
- для ЛАСИКа и РЭИК используется стандартное диагностическое оборудование, в отличие от Супер ЛАСИК когда используется специализированное с волновым фронтом;
- направление лоскута для первой процедуры строго вверх, а для второй – в сторону;
Сходств у обеих процедур не в пример больше: это и применяемые эксимерные лазеры, и микрокератом, и перечень показаний с противопоказаниями, и длина волны лазера, и глубина его проникновения. Схожи и продолжительности операций – в обоих случаях они не превышают 90 секунд.
Резюмируя вышесказанное, можно сделать вывод, что, выбирая РЭИК вы выбираете классическую методику ЛАСИК
, применяемую во всем мире уже более 30 лет. Обе эти методики не относятся к самым современным и обе имеют ограничения, например, у пациентов с недостаточной толщиной роговицы. В этом случае рекомендуют рассмотреть фемтолазерную коррекцию зрения по методу Фемто ЛАСИК или Фемто Супер ЛАСИК. Обе этих методики имеют значительные преимущества.
Что такое лазерная коррекция зрения?
Лазерная коррекция зрения проводится при сильных рефракционных нарушениях, когда пациент может нормально видеть только используя очки или контактные линзы.
Некоторые предпочитают не прибегать к такому способу, особенно если нарушения незначительные и не прогрессируют.
Но нередко близорукость или дальнозоркость с возрастом усугубляются, а астигматизм может не позволить полноценно использовать корректирующую оптику.
Данный вид оперативного вмешательства показан в следующих случаях:
- близорукость в пределах от -1 до -13 диоптрий;
- дальнозоркость от +1 до +6 диоптрий;
- астигматизм при показателях от -4 до +4 диоптрий.
К сведению! Существует несколько видов лазерной коррекции, и выбор зависит отчасти от степени нарушения (некоторые методики не помогают при сильном отклонении в диоптриях).