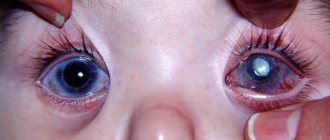
Операция по исправлению косоглазия возможна в любом возрасте. Она призвана исправить дисбаланс в двигательной активности шести глазных мышц, контролирующих положение центральной оси глаза. В ходе лечения хирург ослабляет или усиливает определённые мышцы, что приводит к коррекции положения зрачка в неподвижном положении и при его перемещении, когда взгляд переводится с одного объекта на другой. Целесообразность проведения операции при косоглазии в детском возрасте или позднее определяется по результатам офтальмологического обследования.
Операция по исправлению косоглазия у детей
Оперативное лечение косоглазия у детей наиболее эффективно в возрасте 4-5 лет. При врождённом косоглазии, для которого характерен существенный угол отклонения глаза от нормального положения, операция может быть проведена и в более раннем возрасте. Однако наилучшие результаты по восстановлению биполярного зрения даёт лечение в том возрасте, когда ребёнок в состоянии понимать и осуществлять регулярные упражнения для глаз в период послеоперационной реабилитации.
Как правило, хирургическое лечение по поводу детского косоглазия производится под общим наркозом. В определённых случаях требуется госпитализация.
Лечение эпиретинальной мембраны глаза
Практически при всех нозологических формах патологии сетчатки в области витреомакулярного интерфейса, к которым, в том числе относится и эпиретинальная мембрана, лечение проводится, главным образом, оперативным путем. Удаление мембраны сетчатки выполняется в объеме микроинвазивной витрэктомии с последующим удалением пленки сетчатки глаза, что позволяет устранить проявления заболевания и восстановить зрительные функции.
При эпиретинальной мембране глаза операция может быть проведена любой категории пациентов, однако хирургическое лечение выполняется только в тех случаях, когда врач уверен в эффективности и безопасности операции.
Клинические проявления заболевания могут незначительно снижать качество зрения, со временем пациенты привыкают к этим несущественным изменениям, которые никак не сказываются на качестве жизни. Именно поэтому каждый случай эпиретинальной мембраны сетчатки глаза требует адекватного обследования, а также оценки риска и пользы от предстоящего лечения.
Хирургическое лечение косоглазия у взрослых
Чаще всего операция по поводу косоглазия у взрослых пациентов проводится амбулаторно «одним днём». Применяется местная анестезия. Госпитализация не требуется, пациент в тот же день уходит домой.
Виды операций при хирургическом лечении косоглазия
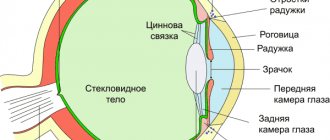
При оперативном исправлении косоглазия применяется хирургическое вмешательство двух типов: направленное на ослабление или на усиление определённых глазодвигательных мышц.
Если причиной смещения глазного яблока является чрезмерное мышечное напряжение, могут быть применены следующие хирургические методики:
- рецессия (отсечение мышцы в области прикрепления и перемещение в точку, дающую меньшее её напряжение);
- частичная миотомия (иссечение части мышечных волокон;
- пластика глазодвигательной мышцы, направленная на её удлинение.
В ситуациях, когда косоглазие является следствием слабости глазодвигаленьных мышц, проводится вмешательство, направленное на их усиление:
- резекция (укорачивание мышцы путём иссечения и соединения заново);
- теноррафия (укорачивание мышцы за счёт формирования складки в зоне связанного с ней сухожилия);
- антепозиция (отсечение мышцы и прикрепление к новому месту, обеспечивающему её усиление).
Чаще всего косоглазие обусловлено нарушением тонуса нескольких глазодвигательных мышц, некоторые из которых ослаблены, тогда как другие перенапряжены. Хирургическая помощь в этом случае носит комбинированный характер, включая рецессию и резекцию. Результаты офтальмологического обследования дают полную картину характера нарушений и позволяют хирургу выработать план индивидуального лечения косоглазия. Операция в большинстве случаев сочетает меры по ослаблению одних и усилению других мышц.
Точно спрогнозировать работу глазодвигательных мышц после хирургического вмешательства невозможно. Иногда имеет место остаточное косоглазие. Если оно не подлежит коррекции путём упражнений, рекомендуется повторная операция. Она проводится спустя 6-8 месяцев, когда остаточное косоглазие стабилизируется.
Для наиболее эффективного хирургического лечения косоглазия необходимо следовать ряду правил:
- Не нужно настаивать на форсированном лечении косоглазия, когда рекомендована поэтапная коррекция. При необходимости, хирургическое вмешательство на нескольких глозодвигательных мышцах распределяется на две или более операции. Совокупность множественных одновременных иссечений может привести к неудовлетворительному результату.
- Если в рамках одной операции производится коррекция нескольких мышц одновременно, желательным является равномерное сочетание ослабляющих и усиливающих мер.
- Хирургическое вмешательство на глазной мышце не должно полностью нарушать её связь с глазным яблоком.
Процедурное и хирургическое лечение глаукомы. Все нюансы
Здесь вы найдете ответы на вопросы:
1. Если капли уже не помогают. Что из себя представляет операция при глаукоме? 2. Какие анализы нужно сдать перед операцией по глаукоме и сколько они действуют? 3. Можно ли оперировать глаукому на обоих глазах в один день? 4. Сколько длится операция по времени? 5. Как нужно вести себя во время операции по глаукоме? 6. Как проводят операцию? Под общим наркозом или с местной анестезией? 7. Нужна ли госпитализация?
На ваши вопросы отвечает:
Бевза Виктория Юрьевна
Специализация: Глаукома, заболевания зрительного нерва и центральной зоны сетчатки Опыт работы: 26 лет
Процедур:
более 27 000
Если капли уже не помогают. Что из себя представляет операция при глаукоме?
На средней стадии глаукомы проводят лечение лазером. У него много плюсов:
- возможность повторной процедуры (можно делать много раз на одном глазу)
- не нужно сдавать анализы перед процедурой
- можно вернуться к работе на следующий день после процедуры.
2 самых популярных метода лазерного лечения помогают улучшить циркуляцию внутриглазной жидкости – иридотомия (создается сквозное отверстие в радужке) и трабекулопластика (улучшается проницаемость трабекулярной сети). Лазерные процедуры позволяют снижать внутриглазное давление на 3-5 мм.рт.ст. Эффект сохраняется от 3 месяцев до 1,5 лет.
На более поздних стадиях глаукомы справиться с ней возможно с помощью операции. Суть операции в создании нового канала для отвода лишней внутриглазной жидкости. При помощи микропрокола избыточная жидкость покидает глазное яблоко и всасывается в общий кровоток. Такие операции намного более действенны — снижают внутриглазное давление с любого уровня на 16-18 мм.рт.ст, а также помогают избежать скачков и колебания давления в течение суток, эффект сохраняется на 5-8 лет.
В некоторых, особо сложных случаях, глаукома не поддается первым двум вариантам лечения. Это может произойти из-за:
- особенного анатомического строения глаза
- сопутствующем сахарном диабете, тромбозе центральной вены сетчатки
- посттравматических рубцов на глазу.
Даже в таких случаях глаукому удается остановить, путем установки специального биосовместимого шунта (крошечной полой трубочки, длиной всего 3 мм) для отвода лишней жидкости. Подобные операции проводятся с 1993 года, уже можно говорить о большом количестве клинических данных по ним и большом опыте специалистов по сохранению зрения у пациентов с глаукомой.
Все виды лечения от капель до хирургической установки шунта уже 21 год успешно проводятся специалистами МЦ «Интервзгляд». С диагнозом «глаукома» наши пациенты годами сохраняют хорошее зрение. Главное — вовремя обратиться к специалистам, для подбора подходящего лечения. Самое ценное при глаукоме — это время. Чем раньше вы попадете к грамотному офтальмологу, тем легче и проще получится остановить развитие глаукомы.
Какие анализы нужно сдать перед операцией по глаукоме и сколько они действуют?
- Общий анализ крови (14 дней)
- Биохимический анализ крови (Альбумин, АЛАТ, АСАТ) (14 дней)
- Время свертывания, время кровотечения (14 дней)
- Кровь на сахар (14 дней)
- Протромбиновый индекс (14 дней)
- Микрореакция крови на сифилис (3 месяца)
- Австралийский антиген HBs-Aq (6 месяцев)
- Антитела к вирусному гепатиту С (6 месяцев)
- ИФА на наличие антител к ВИЧ (6 месяцев)
- Общий анализ мочи (14 дней)
- Флюорография (1 год)
- ЭКГ с описанием (1 месяц)
- Справка о санации полости рта (1 месяц)
- Заключение ЛОР врача (1 месяц)
- Заключение терапевта (1 месяц)
Можно ли оперировать глаукому на обоих глазах в один день?
Нет, хирургическое лечение глаукомы сразу на оба глаза не проводится.
Сколько длится операция по времени?
Вся операция, включая обезболивание специальными каплями, занимает около от 15-ти до 30-ти минут.
Как нужно вести себя во время операции по глаукоме?
Если это нужно, перед началом операции вам будет предложено легкое успокоительное, чтобы помочь вам расслабиться и не волноваться. Постарайтесь не напрягаться, не делать резких движений, не вертеть головой, разговаривать только если это необходимо. Если что-то вас беспокоит, обязательно скажите об этом хирургу. Врач подскажет вам, в каком направлении смотреть и что делать, будет комментировать свои действия во время операции.
Как проводят операцию? Под общим наркозом или с местной анестезией?
Операцию проводят под местной капельной анестезии. Она полностью убирает все болевые ощущения, легко переносится, не дает нагрузки на органы и сосуды пациента.
Нужна ли госпитализация?
Нет. Сейчас операция по глаукоме проводится как амбулаторная операция. В день операции пациент проводит в клинике около 2-х часов и затем возвращается домой.
Возможные осложнения после операции по исправлению косоглазия
Современная офтальмохирургия даёт очень высокие результаты при оперативном лечении косоглазия. Лишь в 10-15% случаев имеет место остаточное незначительное косоглазие. В этом случае не совсем корректно говорить о том, что имеет место «осложнение», поскольку это нарушение лёгкой степени не влияет на качество жизни и профессиональную деятельность. Если в результате операции косоглазие остаётся существенным, возможна повторная операция. Лечение косоглазия затрагивает только экстраокулярные мышцы, поэтому хирургические манипуляции не несут риска для зрения. Повторное вмешательство рекомендуется, если имеет место значительная остаточная скошенность глазного яблока.
Одно из возможных осложнений после оперативного лечения косоглазия может стать инфицирование операционного поля. Однако эта проблема легко решается при помощи капель, содержащих антибиотики. Эти препараты могут быть также назначены в профилактических целях в первые послеоперационные дни.
В первые часы или дни после операции по поводу косоглазия может наблюдаться двоение в глазах — диплопия. Если в течение нескольких дней зрение не нормализуется, могут потребоваться дополнительные коррекционные меры. К счастью, такое осложнение наблюдается крайне редко.
Как проходит операция удаление глаза
Операция по удалению глазного яблока делится на несколько этапов:
- Решение о неизбежном удалении глаза принимается лечащим врачом на основании результатов комплексного обследования.
- После этого следует этап подготовки пациента к операции, который заключается в простейших действиях – соблюдении диеты и правильном выполнении гигиенических процедур накануне операционного дня.
- Удаление глаза у детей выполняется под общим наркозом (при отсутствии противопоказаний), взрослым пациентам делают местную анестезию.
- После введения наркоза пациент укладывается на операционный стол, глаз раскрывают при помощи векорасширителя. Далее рассекают и отделяют конъюнктиву глаза, делается это по периметру.
- После отсечения конъюнктивы в глазницу вводится специальный крючок, отсекаются прямые мышцы. Отсеченные прямые мышцы слегка выводятся наружу, после чего отсекаются косые мышцы и глазной нерв.
- Глазное яблоко удаляется, кровотечение останавливается давящим тампоном, смоченным в растворе перекиси водорода.
После операции в глазницу вставляется искусственный имплантат, выполненный из современных, экологически чистых и безопасных для здоровья материалов. Он крепится к остатку сухожилий и мышц, а сверху покрывается конъюнктивой. Благодаря новейшим материалам и современным технологиям, реализованным в нашей клинике, искусственный глаз получается практически неотличимым от настоящего, что позволяет не беспокоиться об эстетических последствиях энуклеации.
Удаление глаза – процедура серьёзная, требующая принятия взвешенного решения врача и согласия пациента. Имеются следующие показания к проведению энуклеации:
- Сильный болевой (некупируемый) синдром в слепом глазу.
- Исключительная косметическая необходимость.
- Глаукома на терминальной стадии.
- Высокий риск развития симпатической офтальмии.
- Стремительно развивающееся воспаление при полной слепоте.
- Тяжелые травмы или полная атрофия глазного яблока.
- Злокачественные опухоли глаза.
Операция не проводится в случае высокой вероятности проникновения инфекции или гноя в головной мозг, а также при обнаружении общей инфекции.
Послеоперационный период и реабилитация
Оперативное лечение косоглазия даёт незамедлительный видимый результат – положение глазных яблок во время зрительного процесса становится правильным (симметричным). Однако устранение косметической проблемы не означает полную нормализацию зрительных функций. Поскольку косоглазие приводит к существенным нарушениям мозговых процессов зрительного восприятия и анализа образа, пациенту, как правило, после операции предстоит курс упражнений и процедур, способствующих восстановлению бинокулярного зрения и трёхмерного восприятия окружающей картины мира. Основная задача послеоперационной реабилитации после хирургического лечения косоглазия – вновь «научить» зрительную систему корректному функционированию. Чаще всего в современной офтальмологии для этих целей применяется аппаратное лечение. Индивидуальный курс восстановительных упражнений позволяет расширить фузионный резерв, вновь включить в работу зрительной системы тот глаз, на котором были нарушены движения глазного яблока. Задача такого курса – добиться равноценного восприятия картин, формирующихся на сетчатке обоих глаз, и слить их в соответствующих структурах головного мозга в единое изображение.
Офтальмологический предлагает пациентам со страбизмом комплексное обследование и многоэтапное лечение, включающее хирургическое вмешательство и реабилитацию, индивидуальные программы консервативной помощи, аппаратных и физиотерапевтических процедур.
Показания для удаления
Если у вас возникли осложнения во время или после имплантологического лечения, то не стоит сразу паниковать – во многих случаях имплант можно сохранить, однако при этом важно не упустить время. Симптомы, после которых следует немедленно обратиться к врачу, как правило, дают знать о себе очень явно. Чаще всего, это отеки, боль в области имплантации и повышение температуры. В большинстве случаев такие симптомы связаны с периимплантитом – воспалительным заболеванием, которое поражает мягкие и твердые ткани. Если воспалительный процесс затронул только ткани пародонта, то исправить ситуацию можно с помощью антибиотиков и полосканий. В крайнем случае делается надрез десны, после чего проводится обработка поврежденныой ее части. Если же воспалительный процесс дошел до кости, то ситуация гораздо сложнее: когда остается шанс сохранить имплант, врач пытается устранить воспалительный процесс и может провести дополнительные костнопластические операции. Если же рентгеновский снимок подтверждает сильное разрушение костной ткани и наблюдается подвижность импланта, то выход остается только один – удаление титанового корня из челюсти.