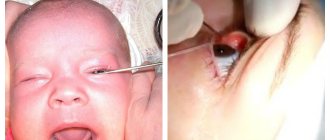
Дакриоцистит — воспаление слезного мешка, встречается у малышей первого года жизни не так уж редко. Родители больного ребенка уже через 1-2 недели после рождения малыша могут заметить, что глаза у него постоянно увлажнены, из них подтекают слезы. Через некоторое время при надавливании на внутренний угол глаза появляются гнойные выделения, у ребенка слипаются ресницы. Хотя это заболевание не слишком опасно, в запущенных случаях окончиться оно может слепотой. К сожалению, предупредить дакриоцистит нельзя. Но все будет в порядке, если вовремя поставить диагноз и начать лечение.
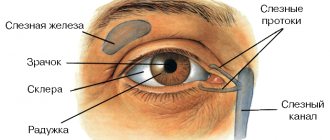
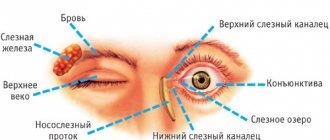
Строение слезной железы
Слезная железа имеет дольчатое строение и является трубчатой железой, расположенной в лобной кости. В этой железе от 5 до 10 выводных протоков, которые проходят в конъюнктивный мешок и выделяют слезы из медиального угла глазной щели к слезному озеру. Часть протоков открывается в височную часть конъюнктивы, а некоторые протоки открываются около наружного угла глазной щели в конъюнктивный мешок.
Если глаза человека закрыты, то слезы проходят по слезному ручью в задних гранях век. Проходя через слезное озеро, слезы протекают в точечные отверстия у медиальных краев век.
Слезный мешок представляет собой верхний проток, который расположен в костной ямке, около глазницы. От стенок этого мешка начинаются пучки слезных путей, которые проходят через слезные канальца.
Слезная пленка имеет три слоя – наружный, средний и роговидный (рядом с роговицей). Средний слой наиболее толстый и секретируется слезными железами.
Нижняя часть слезной железы расположена под верхним веком в субапоневротическом пространстве. Эта нижняя часть состоит из 25-30 соединительных долек, протоки которых проходят в главную железу.
От конъюнктивы слезной железы отделяется пальпебральная часть, которая располагается в верхнем веке и ее можно увидеть через конъюнктиву.
Иннервация кровеносных сосудов
Иннервация желез. Иннервация слезной и слюных желез.
Афферентным путем для слезной железы является n. lacrimalis (ветвь n. ophthalmicus от n. trigemini), для поднижнечелюстной и подъязычной — n. lingualis (ветвь n. mandibularis от n. trigemini) и chorda tympani (ветвь n. intermedius), для околоушной — n. auriculotemporal и n. glossopharyngeus.
Эфферентная парасимпатическая иннервация слезной железы. Центр лежит в верхнем отделе продолговатого мозга и связан с ядром промежуточного нерва (nucleus salivatorius superior). Преганглионарные волокна идут в составе n. intermedius, далее n. petrosus major до ganglion pterygopalatinum. Отсюда начинаются постганглионарные волокна, которые в составе n. maxillaris и далее его ветви, n. zygoma ticus, через связи с n. lacrimalis достигают слезной железы.
Эфферентная парасимпатическая иннервация поднижнечелюстной и подъязычной желез. Преганглионарные волокна идут от nucleus salivatorius superior в составе n. intermedius, далее chorda tympani и n. lingualis до ganglion submandibulare, откуда начинаю гея поспан-глионарные волокна, достигающие желез.
Эфферентная парасимпатическая иннервация околоушной железы. Преганглионарные волокна идут от nucleus salivatorius inferior в составе n. glossopharyngeus, далее n. tympanicus, n. petrosus minor до ganglion oticum. Отсюда начинаются постганглионарные волокна, идущие к железе в составе n. auriculotemporalis. Функция: усиление секреции слезной и названных слюнных желез; расширение сосудов желез.
Эфферентная симпатическая иннервация всех названных желез. Преганглионарные волокна начинаются в боковых рогах верхних грудных сегментов спинного мозга и заканчиваются в верхнем шейном узле симпатического ствола. Постганглионарные волокна начинаются в названном узле и доходят до слезной железы в составе plexus caroticus internus, до околоушной — в составе plexus caroticus externus и до поднижнечелюстной и подъязычной желез — через plexus caroticus externus и затем через plexus facialis. Функция: задержка отделения слюны (сухость во рту); слезотечение (влияние не резкое).
Степень иннервации артерий, капилляров и вен неодинакова. Артерии, у которых более развиты мышечные элементы в tunica media, получают более обильную иннервацию, вены — менее обильную; v. cava inferior и v. portae занимают промежуточное положение.
Более крупные сосуды, расположенные внутри полостей тела, получают иннервацию от ветвей симпатического ствола, ближайших сплетений вегетативной нервной системы и прилежащих спинномозговых нервов; периферические же сосуды стенок полостей и сосуды конечностей получают иннервацию от проходящих поблизости нервов. Нервы, подходящие к сосудам, идут сегментарно и образуют периваскулярные сплетения, от которых отходят волокна, проникающие в стенку и распределяющиеся в адвентиции (tunica externa) и между последней и tunica media. Волокна иннервируют мышечные образования стенки, имея различную форму окончаний. В настоящее время доказано наличие рецепторов во всех кровеносных и лимфатических сосудах.
Первый нейрон афферентного пути сосудистой системы лежит в спинномозговых узлах или узлах вегетативных нервов (nn. splanchnici, n. vagus); далее он идет в составе кондуктора интероцептивного анализатора (см. «Интероцептивный анализатор»). Сосудодвигательный центр лежит в продолговатом мозге. К регуляции кровообращения имеют отношение globus pallidus, таламус, а также серый бугор. Высшие центры кровообращения, как и всех вегетативных функций, заложены в коре моторной зоны головного мозга (лобная доля), а также впереди и сзади нее. Корковый конец анализатора сосудистых функций располагается, по-видимому, во всех отделах коры. Нисходящие связи головного мозга со стволовыми и спинальными центрами осуществляются, по-видимому, пирамидными и экстрапирамидными трактами.
Замыкание рефлекторной дуги может происходить на всех уровнях центральной нервной системы, а также в узлах вегетативных сплетений (собственная вегетативная рефлекторная дуга).
Эфферентный путь вызывает вазомоторный эффект — расширение или сужение сосудов. Сосудосуживающие волокна проходят в составе симпатических нервов, сосудорасширяющие волокна идут в составе всех парасимпатических нервов краниального отдела вегетативной нервной системы (III, VII, IX, X), в составе передних корешков спинномозговых нервов (признается не всеми) и парасимпатических нервов сакрального отдела (nn. splanchnici pelvini).
Функции слезной железы
Слезная железа выполняет несколько основных защитных и питательных функций:
- слезы способствуют поступлению полезных веществ в роговицу;
- слезы очищают глаз от инородных предметов, пыли и различных загрязнений;
- слезы помогают устранить «синдром сухих глаз», который возникает от напряжений глаз, усталости и сильных зрительных нагрузок;
- в состав слезной жидкости входят полезные вещества – калий, хлор, органические кислоты, белки и углеводы, липиды и лизоцим.
Часто слезы являются проявлением положительных или отрицательных эмоций, но их выделение всегда оказывает положительное влияние на общее эмоциональное и психическое состояние человека.
Как диагностировать?
Диагностировать заболевание поможет-офтальмолог.
Чтобы понять, железа просто воспалилась или происходят более серьезные нарушения, проводится целый ряд исследований:
- Пальпация. Проводится для подтверждения патологий слезного мешочка.
- Слезные секреторные тесты: Проба Шимера. Устанавливается количество общей секреции.
- Тест Jones. Проводится оценивание выделения секрета дополнительными железами.
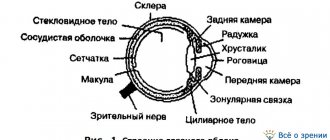
Аномалии в развитии слезной железы
Основной причиной аномалий слезоотводящей системы являются внутриутробные травмы. Часто офтальмолог при осмотре глаза младенца может обнаружить несколько слезных точек на нижнем веке, которые открываются как каналец и слезный мешок. Еще одной наиболее распространенной аномалией является смещение слезных точек и закупорка слезной железы.
Такие врожденные аномалии требуют проведения специальных офтальмологических процедур. При возникновении непроходимости слезно-носового канала у новорожденных лучше не проводить операций, так как в течение нескольких недель происходит его самопроизвольное открытие.
Существует несколько видов расположения слезно-носового канала при аномалиях его развития. Варианты расположения зависят от типа слезного канала, изменений стенки носа и носового хода.
Диагностика
Если вовремя, в первые месяцы жизни малыша, не распознать и не вылечить дакриоцистит, то в дальнейшем могут возникнуть хронические заболевания глаз: воспаления конъюнктивы, абсцессы, наружные свищи слезного мешка, поражения роговицы, которые плохо поддаются лечению и требуют оперативного вмешательства.
Что же должно насторожить родителей? Основным симптомом дакриоцистита является стояние слезы в глазу при спокойном состоянии ребенка. Со временем из глаз малыша начинают течь слезы. Если при надавливании на внутренний угол глаза, где находится слезный мешок, появляются слизисто-гнойные выделения, то диагноз «дакриоцистит» сомнений не вызывает. Постепенно отделяемое становится гнойным, обильным. Ребенок начинает беспокоиться, плохо спит, отказывается от еды, у него повышается температура. В этой ситуации родители должны срочно проконсультироваться с врачом. Для постановки правильного диагноза необходим осмотр окулиста, отоларинголога и педиатра.
Врачу очень важно выяснить у мамы, как протекали беременность, роды, нет ли наследственной предрасположенности к дакриоциститу. Чтобы исключить заболевания или нарушения строения носа, проводят риноскопию (осмотр полости носа при помощи специального аппарата). При этом обращают внимание на состояние носа, гайморовых пазух, полипов, аденоидов, на анатомические особенности (узость носовых ходов, искривление носовой перегородки). Существуют пробы, помогающие выявлять патологию носослезного канала. Их проводят отоларингологи в том случае, если лечащий врач (педиатр) заподозрил у ребенка наличие непроходимости или дакриоцистита.
Канальцевая проба. В глаз ребенка закапывают одну-две капли раствора КОЛЛАРГОЛА и наблюдают за глазным яблоком. Если оно становится белым, значит слезный канал проходим. Отрицательной проба считается в том случае, если раствор задерживается и глазное яблоко остается окрашенным дольше пяти минут, что говорит о патологии. Появление КОЛЛАРГОЛА в носу через несколько минут после закапывания его в глаз подтверждает положительность пробы.
Механизм слезотечения
Слезная жидкость вырабатывается в одноименной железе. Затем, по выводным канальцам, она движется в конъюнктивальный мешок, где скапливается какое-то время. Моргание переносит слезу на роговицу, смачивая ее.
Отток жидкости осуществляется через слезный ручей (узкое пространство межу роговицей и нижним веком), впадающий в слезное озерцо (внутренний угол глаза). Оттуда через канал секрет попадает в слезный мешок и эвакуируется через верхний носовой ход.
Основу нормального слезоотделения составляют несколько факторов:
- засасывающая функция слезных точек;
- работа круговой мышцы глаза, а так же мышцы Горнера, которые создают отрицательное давление в протоках, отводящих слезу;
- наличие складок на слизистой, которые выполняют роль клапанов.
Симптомы
Почему не стоит запускать воспаление слезной железы? Фото больных с данной патологией, показывают, что игнорировать эти симптомы не так-то просто. И только человек, равнодушный к своему здоровью, может допустить развитие осложнений.
В самом начале воспаление слезной железы проявляется болью во внутреннем уголке глаза. Явственно виден местный отек и покраснение. Врач может попросить пациента посмотреть на свой нос и, подняв верхнее веко, увидеть небольшой отрезок железы. Кроме местных, существуют и общие признаки, которыми характеризуется воспаление слезной железы. Симптомы сходны с другими инфекционными заболеваниями: лихорадка, головная боль, тошнота, чувство усталости, увеличение лимфоузлов головы и шеи.
Пациенты могут жаловаться на двоение в глазах, мутность картинки или проблемы с открыванием верхнего века. При сильной реакции отекает вся половина лица, с пораженным глазом. Если оставить симптомы без внимания, то, в итоге, ситуация может усугубиться во флегмону или абсцесс.
Воспаление слезной железы у ребенка протекает так же, как и у взрослого. Единственным отличием является то, что вероятность распространения инфекции выше, чем у взрослых. Поэтому лечение детей проводиться в стационаре.