Содержание:
- 1 Структура цилиарной мышцы
- 2 Механизм аккомодации
- 3 Иннервация акта аккомодации
- 4 Исследование аккомодации
- 5 Определение резервов аккомодации и их устойчивости
- 6 Исследование конвергенции, ее резервов и устойчивости
- 7 Признаки спазмов аккомодации
- 8 Причины возникновения спазмов аккомодации
- 9 Виды спазмов аккомодации 9.1 Искусственный спазм аккомодации
- 9.2 Физиологический спазм аккомодации
- 9.3 Патологические спазмы аккомодации
Описание
↑ Структура цилиарной мышцы
Вопрос о механизме аккомодации является предметом большого ряда научных исследований и теорий.
При приближении объекта к неизменной преломляющей свет оптической системе, создаваемое ею изображение будет от нее отдаляться и, наоборот, при удалении объекта от глаза изображение будет приближаться к сетчатке (рис. 1).
В аккомодации человеческого глаза по теории Гельмгольца есть две части — активная и пассивная. Активная часть осуществляется цилиарной, или аккомодативной, мышцей, пассивная — цинновой связкой и хрусталиком.
Цилиарная мышца, расположенная в цилиарном теле, относится к гладкой мускулатуре и состоит из трех видов мышечных волокон, имеющих, по крайней мере, двойную иннервацию. В поперечном разрезе она имеет вид треугольника, становящегося все тоньше в направлении плоской части цилиарного тела. Наличие мышцы и придает цилиарному телу его характерную (в разрезе) треугольную форму.
Пучки мышечных волокон расположены в трех направлениях: меридиональном, циркулярном (или экваториальном) и радиальном.
Меридиональные волокна (мышца Брюкке) расположены под самой склерой, параллельны ей и составляют
наружную часть цилиарной мышцы. Взяв свое начало от внутренних слоев хориоидеи и пограничной пластинки стекловидного тела, они тянутся до области лимба, где прикрепляются к склеральной шпоре и отчасти к трабекулам. Круговые волокна (мышца Мюллера) расположены в передней внутренней части цилиарного тела в виде отдельных кольцевидно расположенных мышечных пучков. От склеральной шпоры веерообразно расходятся к плоской части и отросткам цилиарного тела радиальные волокна (мышца Иванова).
Строение ресничного мускула
Цилиарная мышца формируется у экваториальной части глаза, в области расположения пигментной ткани супрахороидеи. Вблизи зубчатого края ретины мышечные элементы становятся более многочисленными, образуют своеобразные петли, являющиеся начальным отделом ресничного мускула.
Орган образован тремя видами волокон:
- Циркулярными, находящимися внутри глазной структуры и не имеющими прикрепления. Второе их название – мышцы Мюллера. Тип иннервации этих структур – парасимпатический.
- Меридиональными (мускулами Брюкке), соединёнными со склерой. Такие волокна имеют наибольшую длину, достигающую 7 мм, парасимпатическую иннервацию.
- Радиальными (мышцами Иванова), выступающими основой органа. Сокращаясь, эти мускулы смещают большую часть ресничного тела в направлении корня радужки. Специалисты-офтальмологи считают иннервацию радиальных мускул симпатической.
Кровоснабжение цилиарной мускулы осуществляется благодаря наличию четырёх передних артерий. Венозный отток обеспечивается несколькими венами, находящимися спереди.
↑ Механизм аккомодации
Гельмгольц (1855) считал, что во время покоя цилиарной мышцы циннова связка «натянута. Она связана с одной стороны с цилиарным телом, а с другой — с сумкой хрусталика и оказывает на последнюю некоторое давление. В результате этого действия на капсулу хрусталика циннова связка не позволяет ему принять более выпуклую форму, которую он мог бы иметь вследствие эластичности его волокон.
Аккомодационная мышца при своем сокращении (неподвижное начало мышцы у остова угла передней камеры глаза) подтягивает кпереди заднюю часть цилиарного тела и переднюю часть сосудистой оболочки. При этом расслабляются волокна цинковой связки, уменьшаются силы, натягивающие капсулу хрусталика, и вследствие эластичности он становится более выпуклым.
Гельмгольц отметил следующие изменения в глазу человека при аккомодации:
- сужение зрачка при аккомодации для близи, расширение при дезаккомодации (было найдено Шейнером еще в 1619 г.).
- Перемещение вперед (в переднюю камеру) центра передней поверхности хрусталика и зрачкового края радужки.
- Поверхности хрусталика становятся более выпуклыми при аккомодации (передняя больше, чем задняя) и менее выпуклыми при дезаккомодации. Это было отмечено еще Шейнером (1619) и Декартом (1619) (цит. по M?tze, 1956). Первые точные исследования этого явления приведены Langenbeck (1849) и Kramer (1854; цит. по Мютце) и независимо от них Гельмгольцем (1655). Толщина хрусталика увеличивается при аккомодации на 0,4
мм (от
3,6
до
4,0
мм). - Периферический пояс радужки при аккомодации несколько отодвигается кзади, так что образуется углубление передней камеры (особенно у детей). Гульстранд отчетливо наблюдал это явление с помощью корнеального микроскопа, так же как и перемещение, вперед центральной части передней поверхности хрусталика. Кроме того, Hess (1903, 1909) наблюдал, что хрусталик при аккомодации опускается на 0,25—0,3
мм вниз (феномен Гесса) и что при небольших движениях глаза отмечается дрожание хрусталика.
Эти наблюдения являются весьма существенной поддержкой теории Гельмгольца, так как подтверждают расслабление волокон цинновой связки при аккомодации.
↑ Иннервация акта аккомодации
Вопросу о сущности аккомодационного процесса посвящено много исследований. Для теории и клинической практики первостепенное значение имеют вопросы об иннервации аккомодационного процесса и о сущности состояния «покоя» аккомодационной мышцы.
Еще в 1866 г. Trautveter нашел, что при раздражении глазодвигательного нерва фигурки Пуркинье—Сансона уменьшаются, что говорит об уменьшении радиуса кривизны поверхностей хрусталика. Это и утвердило представление о том, что аккомодация осуществляется с помощью парасимпатической иннервации (в составе глазодвигательного нерва).
Этот взгляд был поколеблен после публикации результатов опытов Могах и Doyon (1891), согласно которым наблюдается уменьшение изображений Пуркинье— Сансона при раздражении и увеличение — при перерезке шейного симпатического ствола. Это наблюдение показало, что имеется двойная иннервация аккомодации: глазодвигательный нерв — для близких расстояний, симпатический — для дали.
В литературе появились и противники и защитники этого взгляда. Так, Hess И-Heine (1898) не смогли своими опытами подтвердить участие симпатического нерва в иннервации аккомодации. Локшин (1938) на 20
животных после иссечения части шейного симпатического ствола на одной стороне не смог скиаскопически найти изменений со стороны рефракции глаза.
Однако гипотеза двойной иннервации акта аккомодации нашла много сторонников и со временем их становится все больше. Poos (1928) применял в виде капель или субконъюнкта — вальных инъекций эфедрин, кокаин, адреналин, вызывающие раздражение симпатического нерва. Во всех его опытах под влиянием раздражающих симпатический нерв средств наблюдался слабо выраженный парез аккомодации, что доказывало наличие симпатической иннервации.
Cogan (1937) скиаскопировал глаза животных до и после раздражения симпатического нерва. Он также получил доказательства наличия симпатической иннервации, ибо рефракция при раздражении симпатического нерва изменялась в сторону гиперметропии. Castelli (1935) у 29
человек нашел парез аккомодации от
1,0
до
3,0
D после применения адреналина. И. С. Шимхович (1941), Т. К. Джаракьян (1946) получили явное отдаление ближайшей точки ясного зрения под влиянием субконъюнктивальных инъекций адреналина.
С. И. Полнер (1946) в клинике, руководимой проф. Е. Ж. Троном, исследовал аккомодацию с помощью эргографа А. В. Лебединского и Н. И. Зимкина (1936) до и после действия на глаз 5%
раствора кокаина по капле
3
раза в день и адреналина (
1:1000
) в виде субконъюнктивальных инъекций. Эти наблюдения позволили ему выявить возникновение пареза аккомодации в среднем около
2,0
D и подтвердить этим участие симпатического нерва в иннервации аккомодации.
А. В. Лебединский (1948), подводя итоги многочисленным исследованиям этого вопроса, пришел к заключению о несомненном наличии двойной иннервации акта аккомодации. Несколько позже к такому же выводу пришли Meesmann (1952) и Monje (1952). Оба автора подтвердили высказанное А. В. Лебединским (1948) мнение о том, что адреналин может ограничить вызываемое в опыте напряжение аккомодации.
Они пишут, что раздражение парасимпатического нерва вызывает сокращение цилиарной мышцы, применение же симпатомиметических веществ ослабляет мышцу. Эти авторы предлагают рассматривать расслабление аккомодационной мышцы не как пассивный, каким его считали раньше, а как активный процесс. Этим они пересматривают понятие о покое аккомодационной мышцы, считая, что состояние ее при установке вдаль зависит от тонуса вегетативной нервной системы с учетом состояния антагонистов — симпатического и парасимпатического нервов.
Таким образом, общепринятое представление о том, что при установке вдаль аккомодационная мышца находится в состоянии покоя, действительно следует пересмотреть. Признание наличия антагонистической иннервации цилиарной мышцы влечет за собой признание того, что при расслаблении одной ее части (например, циркулярной) повышается тонус второй.
Еще В. П. Одинцов (1938) писал, что, хотя под аккомодацией понимают способность глаза усиливать рефракцию, «строго говоря, к явлениям аккомодации следует относить и обратный процесс — ослабление рефракции, нужное для перевода зрения с более близкого на более отдаленные предметы».
В связи с этим приобретают значение работы Бакинской офтальмологической школы, руководимой проф. У. X. Мусабейли. Полученное У. X. Мусабейли и К. А. Адигезаловой-Полчаевой (1958) усиление рефракции (в сторону миопии) при воздействии на глаз средствами, блокирующими симпатическую нервную систему, является еще одним доказательством правильности решения вопроса об антагонистической вегетативной иннервации цилиарной мышцы. У. X. Мусабейли рекомендует для определения истинной рефракции, помимо атропина, парализующего, кольцевую часть цилиарной мышцы (мышца Мюллера), применять также адреналин, возбуждающий аккомодацию вдаль.
Иннервация
— Два вида волокон: радиальные и циркулярные получают парасимпатическую иннервацию в составе коротких цилиарных ветвей от цилиарного узла. Свое начало парасимпатические волокна берут от дополнительного ядра глазодвигательного нерва и уже в составе корешка глазодвигательного нерва входят в цилиарный узел.
— Меридиональные волокна получают симпатическую иннервацию от располагающегося вокруг сонной артерии сплетения.
— Цилиарное сплетение, которое образуется длинными и короткими ветвями цилиарного тела отвечает за чувствительную иннервацию.
↑ Исследование аккомодации
Исследование аккомодации необходимо производить в виде определения ее объема по формуле: А= (1/р)-(1/а)
, где
а
— дальнейшая,
р
— ближайшая точки ясного зрения. Так как а зависит от статической рефракции глаза, исследование сводится к определению ближайшей точки ясного зрения с помощью обычного аккомодометра.
Более показательным для исследования влияния зрительной работы на аккомодацию является изучение ее устойчивости, исследование которой начато в 1914 г. Lancaster и Williams (цит. по Н. И. Зимкину, 1937) нашли, что ближайшая точка ясного зрения при длительной фиксации теста через 20—40
минут начинает отдаляться. Howe (1935) и Berens (1932) применили для этой цели эргографический принцип. Эргографический метод, разработанный А. М. Зимкиной, Н. И, Зимкиным и А. В. Лебединским (1932), заключается в непрерывной записи на кимографе положений ближайшей точки ясного зрения путем максимального приближения и небольшого отодвигания тест-объекта (рис. 2).
Под 1
-й ближайшей точкой ясного зрения на эргографе эти авторы понимали такое положение оптотипа Ландольта перед глазом, при котором разрыв в оптотипе переставал быть виден, под
2
-й — положение, соответствующее моменту появления разрыва при отодвигании оптотипа. При повторном приближении оптотипа напряжение аккомодации вновь достигает своей максимальной величины. Разница между положением
1
-й и
2
-й точки у молодых людей равна
2—4
см, у пожилых может доходить до
10—20
см (рис. 3).
При устойчивом характере аккомодации эргограмма остается горизонтальной, т. е. расстояние ближайшей точки ясного зрения от глаза не изменяется.
При недостаточной устойчивости (рис. 4) изменяются как расстояние между 1
-й и
2
-й точкой ясного зрения, так и отстояние их от глаза — кривая колебаний становится шире и приобретает восходящий характер.
В нашей клинике применяется упрощенная методика определения устойчивости аккомодации с помощью обычного аккомодометра.
Исследующий на шкале этого прибора отмечает момент исчезновения тест-объекта (1
-я точка) и момент его появления при отодвигании от глаза (
2
-я точка). При разности отсчетов для этих точек и их расстоянию от глаза строят кривую устойчивости аккомодации. Эта методика вполне пригодна для практических целей; легко применима в любых условиях; ограничивается применением такого простого прибора, как аккомодометр; позволяет обойтись без записывающего эргографа.
Н. И. Пильман в книге «Практические вопросы детской офтальмологии» (1967) пишет, что «для повседневной работы глазные эргографы пока малопригодны. Для практических целей достаточно определить резерв аккомодации и конвергенции и их устойчивость по методу А. И. Дашевского».
↑ Определение резервов аккомодации и их устойчивости
Для рациональной характеристики состояния аккомодации и конвергенции и их устойчивости следует определить раздельно резервы этих функций. Это правило было введено нами в 1940 г. и заключается в исследовании резервов аккомодации при выключении конвергенции и наоборот.
Перед глазом (аномалии рефракции полностью корригируются, второй глаз закрыт белым щитком) ставят вогнутое стекло силой в 0,5—1,00
. Исследуемый, превращенный этим в легкого гиперметропа, испытывает некоторое затруднение в чтении последней строчки на таблице для определения остроты зрения, но сейчас же рефлекторно путем соответствующего напряжения аккомодации усиливает свою рефракцию и этим преодолевает действие поставленного перед глазом отрицательного стекла.
Так как система «глаз плюс стекло» снова становится эмметропической, его острота зрения вновь достигает 1,0
в течение нескольких секунд. Подобная «нагрузка» продолжается путем добавления каждый раз по
0,5—1,0
D, пока достигается максимальное число диоптрий, которое глаз может преодолеть с помощью своей аккомодации. Не всегда это число диоптрий соответствует возрастному объему аккомодации у данного лица; в здоровых глазах оно может быть равно от
2/3
до
3/4
этого объема.
После того как таким образом количественно определен резерв аккомодации (выраженный в диоптриях), следует изучить устойчивость аккомодации. Наиболее сильное отрицательное стекло, с которым острота зрения равна 1,0
, оставляют перед глазом на
3—5
минут. Если устойчивость аккомодации удовлетворительна и аккомодационная мышца в состоянии выдержать эту довольно длительную нагрузку, то острота зрения будет все время оставаться равной
1,0
(или своей первоначальной величине, если до исследования она была меньше
1,0
).
Если же устойчивость аккомодации недостаточна, последняя быстро расслабляется, вызванное рефлекторное ее напряжение исчезает, и оптическая система «глаз плюс стекло» вновь становится гиперметропической; при этом острота зрения снижается. Чем больше в силу ослабления напряжения аккомодации будет нарастать гиперметропия, тем меньше будет острота зрения. Если на оси абсцисс отложить время (в минутах), а на оси ординат— остроту зрения, получится графическая характеристика состояния устойчивости аккомодации. При устойчивой аккомодации кривая будет горизонтальной, при неустойчивой— наклонной (рис. 5).
Основным преимуществом этого метода является возможность исследования резервов и устойчивости аккомодации при полном выключении влияния конвергенции (каждый глаз исследуют отдельно).
Мышечный аппарат глаза
Описание
Природа создала глаз шарообразным. Поэтому он может легко вращаться вокруг трех осей: вертикальной (влево вправо), горизонтальной (вверх-вниз) и оптической оси глаза. Вокруг глаза расположены три пары глазодвигательных мышц, которые соответственно и поворачивают глаз. Сами мышцы управляются сигналами, поступающими из мозга.
Глазодвигательные мышцы
, пожалуй, самые быстродействующие в организме человека. Осматривая, например, картину, глаза перемещаются скачкообразно, совершая до 120 скачков в минуту, причем длительность одного скачка составляем всего лишь несколько сотых долей секунды. Помимо таких скачков глаз непрерывно совершает небольшие, но очень быстрые колебания (до 120 в секунду). Они крайне важны для работы самого глаза, особенно при рассматривании мелких предметов. Как только пристальное рассматривание прекращается, исчезают и сами колебания. Согласно мнению ряда ученых, глазодвигательные мышцы имеют еще одну двигательную функцию — они могут помогать хрусталику глаза фокусировать изображение на сетчатке, когда предметы находятся на разном от глаз расстоянии. Мышцы слегка «растягивают» или «сжимают» глазное яблоко, перемещая тем самым сетчатку глаза, удаляя или приближая ее к хрусталику. С самим же хрусталиком «работает»
цилиарная мышца
.
Для получения на пластинке фотоаппарата изображения близких и далеких предметов приходится наводить аппарат на фокус, двигая объектив вперед или назад. В человеческом глазу происходит похожее явление — фокусировка изображения на сетчатке, называемая аккомодацией
. Но осуществляется она не передвижением хрусталика, а уменьшением или увеличением его преломляющей силы благодаря изменению кривизны самого хрусталика. Главная роль в этом процессе принадлежит упомянутой выше цилиарной мышце, расположенной вокруг хрусталика (рис. 2).
Рис. 2.
Система аккомодации. Левая половина рисунка соответствует состоянию хрусталика при покое аккомодации, т. е. взгляда вдаль, правая — то же при рассматривании предметов на близком расстоянии, хрусталик принимает более выпуклую форму.
Способность глаза к аккомодации исследуют с помощью глазной эргографии
, позволяющей точно определить степень зрительного утомления. В офтальмологическую практику для оценки состояния аккомодации она введена советскими офтальмологами во главе с Э. С. Аветисовым (Москва) и В. В. Волковым (Ленинград). Проводят эргографию с помощью специального прибора. Эргография оказалась ценным методом также для выявления расстройств динамической рефракции глаза у детей и подростков с миопией, а также для оценки зрительной работоспособности у лиц, занятых на тонких и точных производственных операциях.
Аккомодация глаза
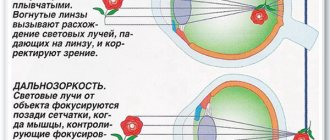
— важнейший регулятор функции зрения, но с возрастом сила аккомодации постепенно падает, ибо сам хрусталик становится менее эластичным. Возникает явление, называемое старческой дальнозоркостью, или пресбиопией. В связи с ослаблением аккомодации человек стремится отодвинуть книгу или газету от глаз (чтобы облегчить работу цилиарных мышц) или прибегает к помощи очков с выпуклыми линзами. В противоположность этому при близорукости (по причине удлинения продольной оси глаза и слабости цилиарной мышцы) изображения предметов фокусируются не на самой сетчатке, а перед ней. Вот почему близорукие люди стремятся все приблизить к глазам: они пользуются очками с вогнутыми линзами для уменьшения преломляющей силы хрусталика (рис. 3).
Рис. 3.
Слева — ход лучей (сверху вниз) в нормальном, дальнозорком и близоруком глазу. Справа — ход лучей с очками. Изображение фокусируется на сетчатке глаза
Из всего сказанного становится ясно, насколько важно тренировать цилиарные, а также окружающие глаз мышцы, сохранять их от преждевременного ослабления.
—-
Статья из книги: Тренируйте зрение | Демирчоглян Г.Г.
↑ Исследование конвергенции, ее резервов и устойчивости
При исследовании конвергенции следует учитывать, что ее максимальное напряжение можно изучать, определяя бинокулярно положение ближайшей точки конвергенции, для которого имеет значение и аккомодация и конвергенция. Интересно, что в процессе зрительной работы бинокулярная ближайшая точка значительно приближается к глазам, оставаясь в этом положении даже после часа отдыха.
Перед одним глазом с корригированной рефракцией ставят слабую призму (основанием к виску) обычно силой в 10—12
призменных диоптрий (А). Исследуемый отмечает раздваивание находящейся от него на расстоянии от
2
до
5
м небольшой лампы. Призма отклоняет луч к своему основанию. В глазу луч падает на височную часть сетчатки, а так как в глазу, перед которым нет призмы, световой луч идет к центральной ямке желтого пятна, возникает двоение.
Чтобы помочь больному заметить диплопию, перед вторым глазом можно поставить красное стекло (хотя это не обязательно). Довольно быстро оба изображения лампы сливаются в одно вследствие дополнительного сокращения внутренней прямой мышцы глаза, перед которым поставлена призма.
Это сокращение необходимо для поворота глаза внутрь, чтобы отклоненный призмой световой луч попал в направление центральной ямки желтого пятна и оба луча оказались бы на корреспондирующих точках сетчаток обоих глаз. Затем берут более сильную (на 2—3?
) призму, вновь получают диплопию, опять добиваются слияния двух изображений в одно, и так продолжают до тех пор, пока будет найдена такая наиболее сильная призма, которую еще можно преодолевать с помощью дополнительной конвергенции, вызываемой фузионным рефлексом.
При астенопиях, вызванных ослаблением конвергенции, исследуемый иногда не может преодолеть диплопию, созданную приставлением даже слабо» призмы. силой в 1—:2—3?
. То же бывает при ложной и при прогрессирующей миопии.
Для определения найденной таким образом устойчивости максимальной по силе конвергенции оставляют призму перед глазом на 5
минут. Через каждую минуту призму снимают и вновь ставят перед глазом. При удовлетворительной устойчивости конвергенции двоение каждый раз легко преодолевается, при неустойчивой конвергенции наступает стойкая диплопия; во втором случае определяют описанным путем силу призмы, которую может преодолеть исследуемый.
Если на оси ординат отложить призменные диоптрии, а на оси абсцисс — время в минутах, получится графическая характеристика устойчивости конвергенции. При устойчивой конвергенции кривая, будет горизонтальной, а при неустойчивой — наклонной (рис. 6).
Этим способом резервы и устойчивость конвергенции определяются независимо от аккомодации, ибо исследование производится на большом расстоянии и для каждого глаза отдельно.
↑ Признаки спазмов аккомодации
Спазмом аккомодации следует считать непроизвольное сокращение цилиарной мышцы, т. е. ее непроизвольное напряжение. Обычно спазмы аккомодации являются двусторонними, хотя случаи «анизоспазмов», безусловно, встречаются нередко. Спазмы аккомодации известны издавна. Ведущие офтальмологи XIX
века признавали их большое клиническое значение. Однако позже офтальмологи перестали обращать внимание на многие признаки, говорящие о наличии спазмов аккомодации. В результате ряд ранее известных признаков спазмов аккомодации теперь забыт.
Приводим несколько адаптированном виде признаки спазмов аккомодации, описанные одним из основоположников русской офтальмологии Е. В. Адамюком (1881).
- Снижение зрения, замеченное недавно, большею частью под влиянием усиленных занятий.
- Быстрая утомляемость при работе на близком расстоянии, боли в глазах и их окружении, светобоязнь, усиленная слезопродукция, стремление приблизить книгу к глазам. Эти признаки астенопии проявляются как при гиперметропии, так и при усилении рефракции до миопической со снижением остроты зрения.
- Уменьшение объема аккомодации. Е. В. Адамюк определял его по отдалению ближайшей точки ясного зрения. Нами описан более современный и точный способ определения резервов аккомодации (А. И. Дашевский, 1940, 1962, 1970, 1971).
- При миопии приставление положительных линз вызывает ухудшение остроты зрения вдаль, при спазме аккомодации (ложная миопия) через короткое время ухудшения остроты зрения не наблюдается, иногда отмечается легкое повышение (из-за пассивного расслабления спазма) остроты зрения.
- Приставление положительных линз при истинной осевой миопии заставляет на близком расстоянии приблизить текст еще ближе к глазам. При спазме аккомодации чтение возможно даже на большом расстоянии (вследствие расслабления спазма).
- Повторные определения рефракции в один и тот же день, а тем более в разные дни обнаруживают при миопии постоянную рефракцию, при спазме аккомодации— чаще непостоянную рефракцию.
- Е. В. Адамюк рекомендует после определения рефракции перевести исследуемого в темную комнату на несколько минут и вновь повторить исследование. При миопии рефракция останется такой же, при спазме аккомодации она окажется более слабой из-за релаксации цилиарной мышцы.
- Этот симптом следует называть симптомом Е. В. Адамюка.
- Более 90
лет назад Е. В. Адамюк обращал особое внимание на важнейший симптом астенопических явлений и их последствия — спазма аккомодации — слабость внутренних прямых мышц. Правда, он не описал метода определения слабости конвергенции. Лучше всего о слабости конвергенции можно судить по состоянию резерва конвергенции (А. И. Дашевский, 1940, 1962, 1970, 1971). - Основным признаком спазма аккомодации является уменьшение рефракции на высоте циклоплегии.
Заболевания цилиарной мышцы и их симптомы
Ресничный мускул может подвергаться развитию следующих патологий:
- парезов, проявляющихся в виде частичного паралича, возникающих на фоне повреждения органов зрения;
- спазма аккомодации, вызывающего ложную близорукость и другие нарушения зрительной функции;
- циклитов, провоцирующих воспалительный процесс.
Если рассматриваемый орган испытывает патологическое состояние, у человека возникают разнообразные негативные симптомы. Пациент может жаловаться на наличие:
- сниженной остроты зрения;
- рези, жжения в глазных яблоках;
- периодически возникающей болезненности;
- головокружений;
- чрезмерной утомляемости зрительного аппарата.
Частыми проявлениями нарушений в области цилиарного мускула становятся покраснение конъюнктивальной оболочки, синдром сухого глаза, ощущение, напоминающее попадание в глаза мелких предметов.
Ресничная мышца особенно чувствительна к регулярной перегрузке глаз, возникающей на фоне длительного пребывания у компьютера, многочасового просмотра телевизора, чтения при недостаточном освещении. В подобных ситуациях часто наблюдается явление, именуемое аккомодационным синдромом.
↑ Причины возникновения спазмов аккомодации
Среди причин спазмов аккомодации Е. В. Адамюк (1881) на первое место ставил неясность зрения из-за различных оптических несовершенств глаза (в основном аметропии, помутнения роговицы, стекловидного тела и др.), т. е. видение в кругах светорассеяния.
Для лучшей видимости приходится приближать предметы к глазам, усиление аккомодации и конвергенции может приводить к спазму аккомодации. К этому же приводит и плохое освещение при работе на близком расстоянии.
Все причины, ведущие к ослаблению симпатического или к раздражению глазодвигательного нерва или тройничного (вследствие рефлекторного влияния на глазодвигательный) часто вызывают миоз и параллельное ему усиление аккомодации.
У детей, страдающих хроническими интоксикациями, а следовательно, и общим ослаблением организма, обычно возникает неврастенический синдром, сопровождающийся раздражительностью, плаксивостью, быстрой утомляемостью, расстройствами сна, истощаемостью внимания и т. д. При хронических интоксикациях у детей нарушается равновесие между раздражительным и тормозным процессами (Р.А. Калюжная, 1965) с преобладанием либо тормозных состояний коры головного мозга (например, при очаговой инфекции в полости рта и носоглотки), либо раздражительного процесса (например, при хронической туберкулезной интоксикации). Это приводит к возникновению различных расстройств в области вегетативных центров, гипоталамуса, желез внутренней секреции и т. д.
Р. А. Калюжная (1965), изучив при различных хронических интоксикациях у детей функциональное состояние вегетативной нервной системы, установила, что при небольшом времени с момента возникновения тонзиллогенных и других интоксикаций обычно наблюдается высокий уровень симпатической активности; при более длительном времени симпатические эффекты снижаются, появляется относительное преобладание парасимпатических реакций. Следовательно, при хронических интоксикациях у детей вегетативная дистония заключается в понижении симпатической и относительном превалировании парасимпатической активности.
Если в силу тонзиллогенной, ревматогенной, туберкулогенной, глистной, гепатогенной (особенно после болезни Боткина) и других хронических интоксикаций в организме устанавливается преобладание парасимпатической иннервации надсимпатической, это не может не сказаться и на состоянии аккомодации глаза. Преобладание парасимпатической активности (иннервация мышцы Мюллера) над симпатической (иннервация мышцы Брюкке) обязательно приводит к преобладанию механизма аккомодации для близи над аккомодацией вдаль.
При неблагоприятных гигиенических условиях хронические интоксикации, сопровождающиеся вегетативной дистонией, выражающейся в превалировании парасимпатической иннервации, создают благоприятные условия для возникновения спазмов аккомодации. Поэтому хронические интоксикации организма, особенно у детей, является и одним из важнейших факторов, способствующих развитию устойчивости спазмов аккомодации (В. А. Асабина, 1971).
Среди других причин следует особо отметить выявленные еще Е. В. Адамюком низкие резервы аккомодации и конвергенции. Особенно они низки в глазах с астигматической рефракцией. Измерение резервов аккомодации и конвергенции, произведенное А. Ф. Неделька (1970) у детей с астигматизмом, показало резкое их снижение против возрастной нормы.
Возникновение ложной миопии обычно относят по времени к школьному периоду жизни. Однако описаны случаи псевдомиопии и у детей дошкольного возраста, чему способствуют появляющаяся в этом возрасте зрительная нагрузка, перенесенные общие заболевания и многие другие факторы.
Причины возникновения спазмов можно разделить на следующие группы:
- состояние организма: интеркуррентные заболевания, хронические интоксикации с ослаблением организма, вегетативная дистония, аметропии, неустойчивость и другие расстройства бинокулярного зрения, недостаточность фузионных и других функциональных резервов и т. д.;
- факторы внешней среды: плохое освещение при работе на близком расстоянии, неправильная при этом посадка, слишком большое приближение текста к глазам, неправильный режим дня (труда и отдыха), резкое сокращение пребывания на свежем воздухе и др.;
- наследственность или наследственное предрасположение к спазматическим состояниям.
Уже В. И. Добровольский (1868) считал, что развитие спазма аккомодации при эмметропии или гиперметропии способствует появлению видимой миопии — псевдомиопии. По его мнению, более 80%
случаев слабой миопии (до
0,5
D) вызваны спазмом аккомодации. Тогда же он сообщил, что при миопии спазм может быть обнаружен при любых ее степенях в 60% случаев. Он находил спазмы аккомодации не только при слабой, но и при высокой миопии.
Данные В. И. Добровольского подтвердили Schr?der (1874), нашедший спазмы аккомодации при миопии у 77%
, H?sch и Schiess, нашедшие спазмы аккомодации соответственно у
81
и
85%
лиц со слабой степенью миопии. В настоящее время мнение о наличии спазмов в большом проценте случаев миопии подтверждается многими авторами. Ticasi Sato (1957) показал в своих работах большое распространение псевдомиопии среди японских учащихся. К. А. Адигезалова-Полчаева (1959, 1963) наблюдала спазмы аккомодации у
97%
лип со слабой степенью миопии, у
72%
—средней и у
62%
лиц с высокой степенью миопии.
Астенопия — симптомы и лечение
Врач разрабатывает комплексную тактику лечения, основанную на индивидуальных показаниях пациента и стадии развития расстройства:
- В фазе компенсации при отсутствии патологических изменений пациентам рекомендуется во время зрительной нагрузки давать глазам необходимый отдых: каждые 35-45 минут делать перерыв на 15-20 минут;
- В фазе субкомпенсации пациентам назначают аппаратное лечение — лазеростимуляцию для стабилизации работы ресничной мышцы, применение специального инструмента синоптофора для тренировки глазных мышц и лечебные очки. Очки позволят избавиться от последствий аккомодационных спазмов и подобрать правильные инструменты для оптической коррекции близорукости и дальнозоркости.
- В фазе декомпенсации потребуются более серьёзные меры: выбор очков или контактных линз и глазных капель. Капли при астенопии:
- мидриатики — для расслабления мышц, ответственных за сокращение и расширение зрачка;
- капли с антибактериальным и антигистаминным действием — применяют при инфекционных заболеваниях глаза;
- слёзные капли — при выраженной сухости слизистых оболочек;
- кератопротекторы — при наличии микротравм роговицы.
При использовании капель важно знать, что они различаются по составу и свойствам. Необходимо соблюдать дозировку и продолжительность терапии. Некоторые капли не имеют ограничений по длительности применения, другие вызывают привыкание. Лекарства при астенопии подбирает офтальмолог.
При лечении астенопии важно учитывать основные моменты:
- правильный выбор средств коррекции нарушений зрения (очков или контактных линз);
- глазные капли для снижения тонуса ресничной мышцы и устранения спазма аккомодации применяют по одной капле каждый день или через день на ночь в течение месяца;
- правильное питание, содержащее достаточное количество витаминов;
- соблюдение режима труда и отдыха.
Витамины и народное лечение
Польза от приёма витаминных комплексов при астенопии не доказана. Вероятно, симптомы утомления глаз можно облегчить с помощью приёма экстракта черники и рыбьего жира, но необходимы дальнейшие исследования эффективности этих продуктов [12].
Гомеопатия
Гомеопатия — это вид альтернативной медицины, научно обоснованных доказательств её эффективности нет.
Физиотерапевтическое лечение
Для тренировки резервов аккомодации применяют методы аппаратного лечения: лазерстимуляцию, цветоимпульсную терапию, магнитотерапию, электростимуляцию. Однако однозначного мнения об эффективности физиотерапевтического лечения в медицинском сообществе нет.
Хирургическое лечение
Хирургическое лечение астенопии не проводится.
Особенности лечения в зависимости от формы заболевания
В случае симптоматической астенопии коррекцию проводят одновременно с лечением основных сопутствующих заболеваний. Лечение мышечной формы глазной астенопии начинается с устранения косоглазия (с помощью ортоптики, диплоптики) и коррекции близорукости. При астенической форме следует определить причину и устранить её, укрепить иммунитет, соблюдать режим труда и отдыха, полноценно питаться. Нейрогенную форму лечит невролог.
Лечение астенопии занимает длительное время. При терапии у детей особое значение имеют профилактические мероприятия и ограничение зрительной нагрузки.
Для расслабления глазных мышц проводится специальная ежедневная гимнастика. Комплекс упражнений для глаз выбирает офтальмолог, исходя из формы астенопии.
Комплекс упражнений
Людям, чья деятельность регулярно связана со зрительным напряжением, рекомендовано ежедневно выполнять следующие упражнения:
Упражнение 1. Зажмуривание. Сидя, зажмурить глаза на пять секунд, затем одновременно открыть оба глаза. Повторить семь раз. Приём поможет расслабить мышцы глаз, укрепить мускулатуру век и нормализовать кровообращение.
Упражнение 2. Моргание. Сидя, смотреть прямо перед собой и интенсивно моргать в течение минуты. Упражнение нормализует кровоснабжение глаз.
Упражнение 3. Перемещение взгляда. Выполняется стоя. Несколько секунд смотреть вдаль, затем поднести указательный палец к лицу на расстоянии тридцати сантиметров от глаз. Переместить взгляд на кончик пальца и удерживать пять секунд. Опустить руку. Повторить десять раз.
Упражнение 4. Массаж век. Принять удобное положение на стуле, закрыть глаза и осторожно помассировать веки подушечками пальцев. При массаже верхнего века двигаются изнутри наружу, нижнего века — в обратном направлении. Выполнять одну минуту. Процедура расслабляет мышцы и стимулирует кровообращение.
Упражнение 5. Чередование глазных упражнений. Стоя, расположить указательный палец на расстоянии тридцати сантиметров от глаз по средней линии. Смотреть внимательно на кончик пальца в течение пяти секунд. Затем ладонью второй руки закрыть левый глаз, не отрывая взгляда от предмета правым глазом. После чего убрать ладонь и смотреть на палец пяти секунд. Повторить манипуляцию другим глазом. Повторять пять раз.
Упражнение 6. Горизонтальные движения глаз. Встать и переместить правую руку в сторону в полусогнутом положении, вытянув указательный палец. Медленно отводить руку в сторону в противоположном направлении, при этом внимательно следить за пальцем. Затем вернуть руку в исходное положение, не отрывая от неё взгляда. Выполнить десять раз. Упражнение помогает укрепить мускулатуру, отвечающую за горизонтальное движение глаз.
Упражнение 7. Надавливание на веки. Сидя на стуле, приложить три пальца к закрытым глазам. Осторожно давить на веки две секунды, затем убрать руки. Повторить пять раз. Приём помогает улучшить циркуляцию внутриглазной жидкости.
Упражнение 8. Фиксация взгляда. Принять удобное положение на стуле и расфокусировать взгляд на пять секунд, затем перенести его на кончик носа. Повторить шесть раз. Упражнение улучшает способность удерживать взгляд на предметах.
Упражнение 9. Вертикальные движения глаз. Стоя, поднять наполовину согнутую руку вверх и вытянуть указательный палец. Зафиксировать взгляд на нём и медленно переместить руку вниз, затем вернуться в исходное положение. Выполнить десять раз. Приём укрепляет мускулатуру, отвечающую за вертикальное движение глазных яблок и тренирует координацию зрительного аппарата.
Упражнение 10. Круговые движения. Сидя, голова неподвижна. Поднять глаза вверх и выполнить движение по часовой стрелке, а затем в противоположную сторону. Повторить пять раз.
Упражнение 11. Движения в разные стороны. Стоя, голова неподвижна. Поднять взгляд как можно выше, затем опустить. Посмотреть вправо и влево. Повторить восемь раз. Упражнение тренирует зрительный аппарат.
Упражнение 12. Статическое напряжение. Сидя, голова неподвижна. Закрыть веки и поднять взгляд вверх, затем опустить вниз, повернуть направо и налево. Выполнить шесть раз [4][3].
↑ Виды спазмов аккомодации
Спазмы аккомодации бывают искусственные, физиологические и патологические (А. И. Дашевский, 1962, .1968).
↑ Искусственный спазм аккомодации
вызывается применением миотиков — пилокарпина, эзерина, армина и др.
↑ Физиологический спазм аккомодации
обусловлен сокращением цилиарной мышцы для улучшения зрения вдаль при гиперметропии и астигматизме. Это длительное напряжение цилиарной мышцы, которое проходит после устранения причины спазма, т. е. после коррекции гиперметропии или астигматизма или устранения допущенной ранее гиперкоррекции отрицательными линзами. Спазм может расслабляться во время сна, при отвлечении внимания ит. д.
Отличительная черта физиологического спазма или напряжения аккомодации — усиление рефракции до эмметропии с повышением остроты зрения до 1,0.
↑ Патологические спазмы аккомодации
бывают стойкими (при аметропиях) и истинными. Первые не являются истинными тоническими мышечными спазмами. Напряжение аккомодационной мышцы, вызванное необходимостью самокоррекции гиперметропии или астигматизма, является патологическим, если становится стойким. При зрительном утомлении стойкий спазм может быть и у эмметропов (ложная миопия), при этом наблюдаются жалобы, характерные для аккомодативной астенопии. Стойкие спазмы аккомодации могут быть расслаблены только с помощью мидриатиков или специальным ортоптическим лечением.
Основная черта патологических сцазмов аккомодации — понижение остроты зрения вследствие ложной миопизации.
Истинные спазмы цилиарной мышцы почти всегда центрального происхождения. При весьма стойких истинных тонических мышечных спазмах аккомодации добиться полной остроты зрения с помощью коррекции удается весьма редко.
Продолжение в следующей статье.