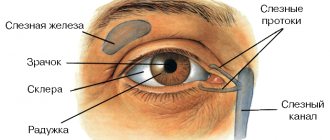
Что делает роговица
Основные характеристики роговицы глаза:
- Гладкость.
- Сферичность
- Прозрачность (роговица не имеет сосудов).
- Высокая чувствительность.
- Зеркальный блеск (обусловлен постоянным увлажнением за счет слезы)
Роговица характеризуется высокими показателями регенеративных способностей тканей. Однако особенности ее анатомического расположения способствуют тому, что роговица часто подвергается воздействию внешних негативных факторов. В некоторых случаях это стать причиной развития ряда заболеваний, в том числе, инфекционной этиологии.
Строение
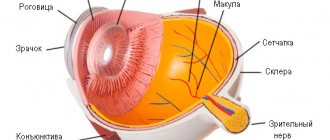
Роговица по внешнему виду напоминает линзу, выпуклую снаружи и вогнутую изнутри. Она занимает от 1/5 до 1/6 всей поверхности наружной оболочки зрительного аппарата. В отличие от склеры не имеет сосудистой сетки и на 100% прозрачна.
Толщина элемента увеличивается по периферии и снижается в центре. В состав роговицы входит пять слоев:
- Передний (покровный). Отвечает за защиту глаз и влагообмен. Состоит из эпителиальных клеток.
- Боуменова мембрана. Поддерживает форму роговой оболочки.
- Строма (самый толстый слой). Образована волокнами коллагена, фибро-, кера- и лейкоцитами. Отвечает за прочность роговицы.
- Десцеметовый. Обеспечивает повышенную толерантность наружного слоя зрительного аппарата к внешним и внутренним раздражителям.
- Эндотелиальный (задний). Слой, в состав которого входят клетки в форме шестигранника. Выполняют роль насоса, снабжая оболочки роговицы полезными веществами из внутриглазной влаги. Поэтому при активации патологических процессов в эндотелиальном слое стремительно развивается отечность оболочки.
| Связь роговицы с центральной нервной системой осуществляется за счет вегетативных нейронных сплетений. На поверхности верхних слоев их в триста раз больше, чем на кожных покровах человека. По этой причине при получении травмы, нарушающей целостность оболочки, пострадавший испытывает сильные болевые ощущения. |
Из-за отсутствия сосудов за питание роговицы отвечает внутриглазная влага и капилляры, окружающие элемент. Основной признак нарушения кровоснабжения – помутнение оболочки. Это объясняется прорастанием капилляров из лимба или сосудистой пленки.
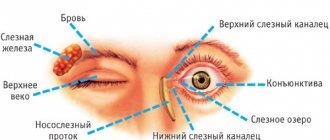
Особенности строения роговицы глаза
Питание и снабжение роговицы необходимыми веществами осуществляется посредством капилляров краевой петлистой сети в склере, а также за счет слезной жидкости. Диаметр роговицы в среднем составляет 1 см.
Строение и функции роговицы глаза:
- Поверхностный эпителий роговицы. В соответствии с анатомией передняя часть выполняет защитную функцию, а также отвечает за внутренний влагообмен.
- Мембрана, получившая наименование боуменовой. Функция ее заключается в поддержании анатомической формы роговицы. Если при травмах или инфекциях происходит повреждение боуменовой мембраны, после заживления на этом участке возникает помутнение.
- Строма. Эта часть нужна для обеспечения роговице прочности, она имеет максимальную толщину и размеры.
- Десцеметова мембрана. Самый прочный слой роговицы, устойчив к воздействию инфекционных агентов. При его разрушении велик риск проникновения инфекции внутрь глазного яблока.
- Эндотелий роговицы (внутренний слой). Этот слой обеспечивает поступление в роговицу питательных веществ из влаги передней камеры глаза, что делает его особенно важным. Нарушение функционирования этого слоя может стать причиной стремительного развития отечности.
Что это такое?
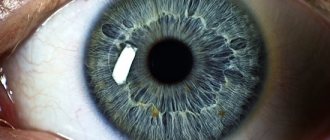
Роговица – это выпуклая и прозрачная часть глазного яблока. В ее состав входит пять оболочек. Представляет собой естественную линзу в форме сферы, с помощью тончайших фиброзных волокон она присоединена к склере зрительного аппарата.
Элемент отличается повышенной чувствительностью благодаря наличию большого количества нервных окончаний. Обладает способностью пропускать и преломлять световые импульсы.
При отсутствии отклонений роговица соответствует следующим показателям:
- Радиус кривизны: от 7,7 до 9,6 миллиметров.
- Мощность преломляющей способности – сорок одна диоптрия.
- Способность к восстановлению.
- Абсолютная прозрачность и зеркальность поверхности.
- Прочность и целостность.
- В составе оболочки отсутствуют капилляры.
- Сферическая форма.
- Горизонтальный диаметр – одиннадцать миллиметров.
| Воспалительные процессы или травмы приводят к нарушению исходных показателей и изменению ее свойств. |
Виды заболеваний роговицы глаза
В числе основных заболеваний, которым подвержена роговая оболочка глазного яблока, нужно привести ряд следующих:
- Травматические повреждения. Являются результатом воздействия внешних факторов. К примеру, развиваются вследствие попадания мелких твердых частиц, удара, ушиба. Полученные повреждения могут быть глубокие и поверхностные. В зависимости от глубины и локализации повреждений может страдать острота зрения и нарушаться форма роговицы после заживления.
- Заболевания воспалительной этиологии, которые могут иметь инфекционную и неинфекционную природу. Развитие таких патологий может стать причиной нарушения ряда свойств роговицы, а также привести к прорастанию сосудов и возникновению помутнений.
- Дистрофия. Может носить врожденный и приобретенный характер. Причина развития обусловлена нарушениями обменных процессов в соединительной ткани организма. Чаще дистрофия диагностируется в процессе проведения профилактических осмотров.
- Микрокорнеа и макрокорнеа. Патология носит врожденный характер и представляет собой изменение размера оболочки в отличие от нормальной в меньшую или большую сторону.
- Кератоконус / кератоглобус. Дистрофическое изменение тканей роговицы, которое может сопровождаться изменением формы роговицы и сильным снижением остроты зрения.
- При выявлении симптомов, указывающих на развитие патологий, нужна немедленная диагностика и выбор лечения, в противном случае существует вероятность развития ряда осложнений, в числе которых снижение остроты зрения или полная слепота.
Роговичный рефлекс и защитные функции роговицы
Функция оптического преломления делает роговицу первой ступенью в работе всей зрительной системы. Однако помимо этого, как и склера, эта часть оболочки глазного яблока защищает его от внешней среды. При этом именно роговица принимает на себя всевозможные воздействия извне (пыль, ветер, влагу, перепады температур).
Чрезвычайная чувствительность обеспечивает надёжную защиту не только более глубоких структур глаза, но и самой роговицы. Малейшее раздражение, испуг или промелькнувшая перед глазом частица, вызывают безусловный рефлекс – моргание, сочетающееся со слезотечением. Таким образом роговица сама себя защищает от повреждения, яркого света и других нежелательных воздействий. При моргании глаз закатывается под веком наверх и происходит слезовыделение, смывающее возможные частицы пыли к уголку глаза.
Лечение заболеваний роговицы
Особенности терапии заболеваний и патологий роговицы зависят от природы происхождения недуга. Лечение может быть консервативным (например, в случае воспалительных заболеваний) или хирургическим (в случае травм или дистрофических изменений формы роговицы).
При длительном отсутствии положительного результата лечения, а также на фоне стремительной потери зрения или обширных травм глаза может применяться кератопластика или кератопротезирование. В первом случае используется донорский материал, а во втором – искусственные элементы.
Ввиду того, что роговица, которая находится на поверхности, лишена сосудистой сетки, она отличается высокой регенеративной способностью. В большинстве случаев операции, проведенные на данном участке глаза, имеют положительный исход. При отсутствии индивидуальных противопоказаний оперативное вмешательство представляет собой наиболее эффективный метод терапии.
Методы диагностики роговицы
Роговица изучается с целью выявления возможных повреждений её слоёв, а также для оценки её кривизны как возможной причины снижения остроты зрения. Проводятся следующие офтальмологические исследования:
- Биомикроскопия роговицы. Стандартный осмотр роговицы под микроскопом с подсветкой. Такая диагностика позволяет выявить большинство заболеваний, а также травмирование и изменение кривизны роговицы.
- Пахиметрия позволяет замерить толщину роговицы. Это исследование проводится с использованием ультразвука.
- Зеркальная микроскопия – исследование эндотелиального слоя методом фотографирования. При этом анализируется форма клеток и подсчитывается их количество на 1 кв. мм площади. Нормальной плотностью считается показатель 3000 клеток на 1 кв. мм.
- Кератометрия позволяет измерить кривизну передней поверхности роговицы.
- Топография роговицы – полное компьютерное исследование всей площади роговицы. Позволяет точечно проанализировать роговицу по толщине, кривизне и силе преломления.
- Микробиологические исследования направлены на изучение микрофлоры поверхности роговицы. Материал для этого исследования забирается под местной капельной анестезией.
- Биопсия роговицы целесообразна при непоказательных или малоинформативных результатах соскобов и посевов.
Функции
Основные функции роговицы:
- Преломление световых потоков. По анатомическому строению оболочка напоминает оптическую линзу, которая собирает в «пучок» импульсы, поступающие с разных сторон. Поэтому роговица является важнейшим элементом преломляющей системы зрительного аппарата.
- Оболочка выполняет и защитную функцию. Она предотвращает проникновение частиц пыли и грязи, которые в огромном количестве сосредоточены в воздухе. Поскольку роговица имеет повышенную чувствительность к свету, то практически мгновенно реагирует на изменение температурного режима. В результате, даже при небольшой травме, глаз на уровне рефлекса закрывается. В этот момент происходит выработка слёзной жидкости, которая помогает избавиться от постороннего предмета.
Симптомы
При возникновении повреждений на роговице обнажаются многочисленные нервные окончания, поэтому боль в глазу возникает сразу, как только заболевание начинает развиваться.
По мере восстановления, когда пациент идет на поправку, чувство боли может смениться ощущением присутствия инородного тела в глазу. Из-за обнажения нервных окончаний и болевого синдрома, появляется светобоязнь и обильное слезотечение.
Нервные окончания воспаляются, глаз становиться чувствителен к внешним факторам, появляется покраснение его слизистой оболочки. Возможно присоединение вторичной вирусной или бактериальной инфекции, ухудшающее течение основного заболевания. Если расположение эрозии приходится на центр глаза, или она имеет большие размеры, зрение у больного может ухудшиться. Это происходит за счет отека ткани роговицы и снижения ее прозрачности.
Одно из направлений развития офтальмологической науки связано с разработкой новых и совершенствованием известных диагностических технологий, обеспечивающих возможность всесторонней оценки анатомо-функционального состояния различных структур глазного яблока и его придаточного аппарата. Основные функции роговицы связаны со светопропусканием, светопреломлением и поддержанием формы глазного яблока, а методы оценки функционального состояния роговицы — с оценкой ее структуры, рефракционных и биомеханических свойств соответственно.
Современные методы диагностики могут быть условно разделены на базисные и специальные (уточняющие), при этом основным критерием такого деления является возможность применения исследования в поликлинических условиях (или в процессе первичного приема пациента). Тенденции совершенствования диагностических технологий могут быть сформулированы следующим образом: 1) развитие за счет расширения блока специальных методов; 2) усложнение; 3) наличие обученного персонала; 4) накопление опыта для корректной обработки результатов исследования.
Необходимость комплексного подхода к исследованию роговицы связана не только с диагностикой и мониторингом ее заболеваний, но и с динамической оценкой состояния роговицы после широко применяемых в настоящее время кераторефракционных [1] и различных интраокулярных (в первую очередь выполняемых по поводу катаракты) операций.
В применяемых в настоящее время современных методах исследования роговицы могут быть использованы различные принципы получения информации: микроскопический, оптический, топографический, механический, метрический, томографический, однако чаще всего в диагностической технологии одновременно заложено несколько принципов исследования.
В данной статье обобщен опыт клинического применения (более 10 000 исследований) современных методов, направленных на оценку рефракционных свойств и структуры роговицы. Детальное обсуждение возможностей изучения биомеханических свойств роговицы представлено в отдельном сообщении настоящего номера журнала.
Методы исследования рефракционных свойств роговицы
Сравнительно недавно основным и по существу единственным методом оценки рефракционных свойств роговицы являлось исследование радиуса кривизны ее передней поверхности и соответственно преломляющей силы в центральной зоне (офтальмо- или кератометрия). Между тем, поскольку геометрически форма роговицы близка к параболоиду вращения, радиус ее кривизны меняется (конкретно — увеличивается) в направлении от центра к периферии. Именно поэтому в настоящее время широко используют методы топографического исследования кривизны и рефракции роговицы. Кроме того, в последние годы в клинической практике активно применяют различные методы оценки аберраций глаза — погрешностей изображения, обусловленных дефектами оптической системы глаза.
Компьютерная видеокератотопография (видеокератография)
Компьютерная видеокератография является одним из самых широко используемых методов топографического исследования рефракции роговицы (компьютерный топограф CT-1000 , Япония). Метод базируется на компьютерной обработке проецируемых на роговицу концентрических колец диска Плацидо, любое искажение которых регистрируют для компьютерного анализа. Результат может быть получен как в цифровом исчислении, так и в виде цветокодированной карты. Метод позволяет определять преломляющую силу и радиус кривизны роговицы, а также получить трехмерные модели всех типов карт роговицы для наглядного представления изменений различных параметров [8, 19].
Программное обеспечение современных компьютерных диагностических систем предусматривает определение значений статистических индексов, характеризующих топографические особенности роговицы [54, 56, 60, 61]. Так, индекс асимметрии поверхности отражает разницу в оптической силе между противоположными полумеридианами. Чем ниже значения данного индекса (в норме менее 0,5), тем выше степень симметрии роговичной поверхности.
Индекс регулярности поверхности определяют путем сравнения оптической силы в пределах зоны роговицы диаметром 4,5 мм и вне последней. Значения индекса выше 1,0 свидетельствуют о нерегулярности поверхности. Для диагностики кератоконуса также используют индекс Рабиновича: разницу в преломляющей силе роговицы выше и ниже центра роговицы на 3 мм. Положительные значения индекса указывают на «укручение» (уменьшение радиуса кривизны) нижней части роговицы, отрицательные — верхней части роговицы. Значение индекса более 1,2 дптр может быть признаком кератоконуса [55].
Индекс асимметрии наиболее крутых радиальных осей — угол между наиболее крутыми полумеридианами выше и ниже горизонтальной оси. Значение индекса выше 21° может быть признаком кератоконуса [52, 53, 55].
Индекс KISA вычисляют в процентах на основании данных кератометрии центра роговицы, величины роговичного астигматизма, значений индекса Рабиновича и индекса асимметрии наиболее крутых радиальных осей. Значения индекса от 60 до 100% расценивают как подозрение на кератоконус, значения более 100% — как клинические проявления кератоконуса [56].
По методу Klyce/Maeda рассчитывают индекс кератоконуса, который отражает совокупность топографических характеристик роговичной поверхности и позволяет в определенной степени судить о наличии кератоконуса. При значении, равном 0%, признаков кератоконуса нет, при развитии болезни значения индекса возрастают от 1 до 95% [60, 62].
К недостаткам видеокератографии следует отнести ограниченность зоны исследования, которая составляет около 60% поверхности роговицы, что не позволяет качественно исследовать ее периферические отделы.
Суммируя опыт применения компьютерной видеокератографии, можно выделить основные клинические ситуации, в которых информативность метода достаточно высока.
1. Диагностика различных форм роговичного астигматизма.
В типичных случаях астигматическая фигура на видеограмме при прямом астигматизме представляет собой фигуру «песочных часов» с примерно равными по площади участками по обе стороны от центра. В случаях обратного астигматизма фигура песочных часов занимает горизонтальное положение. Астигматизм с косыми осями представлен фигурой «песочных часов», располагающейся под углом по отношению к вертикальной оси. При правильном астигматизме картина должна быть симметрична, различная величина сегментов «песочных часов» или нарушение их симметрии по отношению к осям главных меридианов свидетельствуют о нарушении регулярности роговичной поверхности [8, 57, 62, 67].
2. Изменения топографии роговицы при воздействии на нее различных факторов.
Применение практически всех видов контактных линз (КЛ) может приводить к статистически достоверным изменениям топографии роговицы [22]. Как правило, эти изменения заключаются в усилении рефракции роговицы и нарушении регулярности [20, 43]. Значительное искажение колец диска Пласидо может иметь место при нарушении стабильности прекорнеальной слезной пленки и структуры эпителиальной мембраны роговичной поверхности при синдроме сухого глаза, в том числе возникающем и при ношении КЛ [8, 20, 34, 65].
3. Диагностика кератоконуса.
Типичной для ранних стадий (I—II) заболевания является картина топограммы («bow-tie» — галстук-бабочка) или локальное «укручение» роговицы ниже горизонтальной оси
(рис. 1, а, б).
Рисунок 1. Виды (а—в) кератотопограмм при кератоконусе. Объяснение в тексте. В III—IV стадии кератоконуса имеет место зона значительного «укручения» роговицы, несколько смещенная книзу относительно центра, кроме того, формирование центральной зоны вторичного растяжения в виде участка с большим радиусом кривизны
(см. рис. 1, в)
[12, 68].
Для так называемой субклинической стадии кератоконуса характерны локальный участок «укручения» роговицы ниже центра, роговичный астигматизм с асимметрией по отношению к горизонтальной и вертикальной оси с «укручением» в нижней половине, топографическая картина по типу краевой пеллюцидной дегенерации. По нашим данным эти изменения могут иметь место в 36, 12,5, 22 и 11% случаев соответственно.
Изменение хотя бы одного из индексов кератоконуса регистрируют в 78,46% случаев. Следует отметить, что средние значения радиусов кривизны роговицы в центре при субклинической стадии кератоконуса, как правило, остаются в пределах нормы [16—18].
4. Диагностика ранних стадий дистрофических изменений роговицы.
В ранних стадиях часто можно выявить изменения топографии передней поверхности роговицы с формированием зон эктазии нетипичной для кератоконуса формы и локализации [18].
5. Послеоперационные изменения топографии роговицы
возникают в результате различных хирургических вмешательств (эксимерлазерные методы коррекции рефракционных нарушений, кератотомия, операции сквозной пересадки роговицы, операции экстракции катаракты и др.) При этом регистрируют характерные топографические паттерны [5, 10, 28, 67, 69].
Сканирующая проекционная кератотопография
В основу сканирующего проекционного кератотопографа (прибор Pentacam HR , Германия) заложен принцип, сформулированный в 1904 г. Теодором Шеймпфлюгом и позволяющий получать высококачественные оптические срезы объектов, находящихся под разным углом к фотокамере. Данные измерений (топография рефракции передней, задней поверхности и толщины роговицы) представлены цветными картами, диаграммами и трехмерными изображениями [27, 28, 35]. Так называемые элевационные карты формируют путем наложения полученных данных на «идеальную» сферу (BFS), рассчитанную для каждой роговицы.
Для диагностики кератоконуса программой предусмотрены различные индексы, характеризующие топографию передней поверхности роговицы. Наиболее чувствительными из них являются: индекс смещения вершины относительно центра, индекс вертикальной асимметрии, а также индекс кератоконуса. Вопрос об информативности изменений кривизны задней поверхности роговицы в плане ранней диагностики кератоконуса остается дискутабельным [31].
Аберрометрия
Применение аберрометрии в клинической практике в основном обусловлено необходимостью решения различных вопросов кераторефракционной хирургии. Кроме того, аберрометрию можно использовать для оценки влияния различных факторов на оптические свойства роговицы и возможности коррекции возникающих оптических нарушений [6].
Принцип работы аберрометра Чернига основан на проекции на сетчатку решетки из 168 точек, расположенных в форме квадрата, регистрации ее ретинального изображения цифровой камерой и компьютерной обработкой результатов [49]. Аберрометрия по отслеживанию луча базируется на оценке отклонения параллельного лазерного луча от опорного или основного, который направлен строго по зрительной оси. При этом последовательно анализируют каждую точку в пределах зрачка [47]. Аберрометр Шака—Хартмана позволяет получить информацию о характеристиках волнового фронта на основе анализа отраженного лазерного луча с помощью системы микролинз и компьютерной обработки полученных результатов [64]. В приборе OPD-Scan реализован принцип классической скиаскопии за счет сканирования оптической системы глаза через вращающуюся плоскость с щелью по оптической оси. При использовании дополнительной компьютерной программы (OPD station) возможно выделение роговичного компонента аберраций глаза [30].
При кератоконусе нарушение регулярности роговичной поверхности приводит к значительному увеличению оптических аберраций, в том числе и высших порядков, в основном за счет вертикальной комы, следствием чего является снижение остроты и качества зрения [9, 12, 40, 42]. Увеличение уровня аберраций отмечается уже на субклинической стадии заболевания. Наибольшим изменениям подвержен показатель положительной комы, описываемый полиномом Zernike Z (3;1) и превышающий в 3,74 раза уровень этого параметра в эмметропичных глазах [7, 12, 29, 39].
Оперативные вмешательства на роговице также влияют на аберрационную картину. Так, после радиальной кератотомии имеет место значительное увеличение аберраций высших порядков. В структуре аберраций преобладают аберрации 3-го и 4-го порядков, отмечается значительное возрастание сферических и сфероподобных аберраций [26]. Эксимерлазерные воздействия на роговицу индуцируют аберрации высших порядков. Как правило, возрастают кома и сфероподобные аберрации [44, 46, 48]. После сквозной пересадки роговицы зарегистрировано значительное возрастание уровня аберраций высшего порядка (в 5,5 раза по сравнению с нормой) в основном за счет трефойла, сферических аберраций и в меньшей степени комы [12, 21, 50]. Возрастание оптических аберраций высших порядков регистрируется также при нарушениях стабильности слезной пленки [41].
Применение жестких газопроницаемых КЛ (ЖГКЛ) позволяет снизить уровень суммарных оптических аберраций высокого порядка после как радиальной кератотомии, так и сквозной кератопластики (на 47,9 и 51,3% соответственно). Использование ЖГКЛ при кератоконусе обеспечивает снижение уровня аберраций высокого порядка в пределах 40—60% в зависимости от стадии заболевания [9, 12, 13]. Следует учитывать, что применение жестких и мягких КЛ для коррекции миопии и правильного миопического астигматизма может приводить к усилению оптических аберраций высокого порядка за счет подвижности линз; на основе данных аберрометрии при необходимости корректируют «посадку» КЛ [20].
Методы исследования структуры роговицы
Основа функции светопропускания роговицы — ее прозрачность, которая зависит от состояния структурных слоев: слезной пленки, переднего и заднего эпителия, стромы, боуменовой и десцеметовой мембран. Помимо биомикроскопии и ставшей уже базисным исследованием зеркальной микроскопии заднего эпителия, для оценки структуры роговицы применяют специальные методы: конфокальную микроскопию, оптическую когерентную томографию (ОКТ), тиаскопию и топографическую пахиметрию.
Конфокальная микроскопия роговицы
Конфокальная микроскопия является неинвазивным прижизненным методом исследования роговицы, позволяющим оценить состояние всех слоев роговицы, а также определить степень и локализацию морфологических изменений. Так, конфокальный микроскоп Confoscan-4 (Япония) обеспечивает возможность послойного сканирования роговицы в зоне 440×330 мкм. Проведение исследования возможно как в центральных, так и в парацентральных участках роговицы. В системе Z-сканирования возможна оценка интенсивности светорассеяния во всех слоях роговицы на основе анализа денситометрической кривой [45].
В норме передний эпителий роговицы состоит из 5—6 клеточных слоев. Различают 3 вида клеток: базальные (1 слой) маленькие полигональные, плотные без четкого ядра; шиповидные (2—3 слоя) и поверхностные полигональные (2—3 слоя) с четкими границами и гомогенной плотностью. Боуменова и десцеметова мембраны в норме не визуализируются, так как являются прозрачными структурами и не отражают свет. В норме субэпителиальные нервные волокна выглядят как яркие полосы, контрастирующие с темным фоном. В типичных случаях можно видеть яркие, неправильной овальной формы тела (ядра кератоцитов), контрастирующие на фоне непрозрачного бесклеточного матрикса. Плотность ядер кератоцитов постепенно уменьшается по направлению к задним слоям стромы. В передней строме ядра кератоцитов имеют округлую бобовидную форму, а в задней — овальную и более вытянутую. Волокна глубокого роговичного нервного сплетения визуализируются в виде ярких рефлектирующих полос. Задний эпителий роговицы представляет собой одноклеточный слой из гексагональных или полигональных плоских светлых клеток [2, 9, 45].
При кератоконусе с помощью метода конфокальной микроскопии выявляют различные виды эпителиопатий (рис. 2, а),
Рисунок 2. Микроскопическая картина (а—г) при кератоконусе. Объяснение в тексте. образование микроострий
(см. рис. 2, б),
явления гомогенизации стромы
(см. рис. 2, в)
, зоны с нарушением прозрачности и рубцеванием
(см. рис. 2, г)
[3, 9, 21, 45].
В субклинической стадии кератоконуса морфологические нарушения можно выявить в 71,2% случаев. Отмечается уплотнение десцеметовой мембраны с эффектом увеличения светоотражения (рис. 3, а),
Рисунок 3. Микроскопическая картина задних слоев стромы роговицы при субклиническом кератоконусе. а — уплотнение десцеметов ой мембраны (показано стрелкой); б — иглообразные образования (показаны стрелкой). в задних слоях стромы — снижение прозрачности роговичной ткани и появление иглообразных образований, ориентированных в различных направлениях, которые, возможно, являются видоизмененными ядрами кератоцитов
(см. рис. 3, б)
. В средних слоях стромы визуализируют так называемые «лакуны» — темные бесклеточные округлые зоны, а также изменение ориентации ядер кератоцитов, «выстраивание» их в линию, чаще по вертикальной оси, что является предвестником образования микроострий.
Следует отметить, что описанные изменения не являются строго специфичными для кератоконуса и могут иметь место при некоторых видах дистрофий, длительном ношении КЛ, миопии высокой степени.
При акантамебном кератите в ряде случаев удается выявить наличие цист акантамебы в очаге поражения, которые визуализируются в виде ярко рефлектирующих округлых образований в эпителиальных и субэпителиальных слоях, реже в слоях передней стромы (рис. 4).
Рисунок 4. Цисты акантамебы в эпителиальных и субэпителиальных слоях роговицы (показаны стрелками).
Применение конфокальной микроскопии также возможно для мониторинга изменений роговицы при различных видах дистрофий (рис. 5),
Рисунок 5. Микроскопическая картина заднего эпителия роговицы при эпителиально-эндотелиальной дистрофии роговицы. синдроме сухого глаза (ССГ) [4].
Оптическая когерентная томография
ОКТ основана на измерении рефлективности (отражательной способности) биологических структур с построением кроссекционного изображения поперечного среза переднего отдела глаза с высокой разрешающей способностью [37, 38, 58, 63]. В отличие от конфокальной микроскопии ОКТ обеспечивает возможность оценки состояния роговицы на всем протяжении, однако со значительно меньшим увеличением.
В клинической практике метод применяют для объективной оценки состояния роговицы после кератопластических операций, диагностики и мониторинга различных заболеваний (рис. 6—8)
[32, 59].
Рисунок 6. Томографическая картина роговицы по сле задней послойной кератопластики (стрелкой указана зона интерфейса).
Рисунок 7. Томографическая картина роговицы при отслойке десцеметовой мембраны (зона отслойки обозначена стрелкой).
Рисунок 8. Томографическая картина роговицы после операции имплантации стромальных сегментов (обозначены стрелками) по поводу кератоконус а.
Тиаскопия
Многообразие функций прекорнеальной слезной пленки (поддержание регулярности и защита передней поверхности роговицы, транспорт кислорода и питательных веществ к эпителиальным слоям роговицы и конъюнктивы, а также удаление шлаковых метаболитов и отмерших эпителиальных клеток) делает ее неотъемлемой структурной частью роговицы [11].
Косвенно судить о состоянии слоев слезной пленки можно с помощью различных методов (импрессионная цитология, проба Норна, мейбография) [11, 51]. Визуализацию липидного слоя слезной пленки возможно осуществлять методом тиаскопии, основанным на фоторегистрации цветового феномена интерференции, возникающей в результате взаимодействия лучей, отражающихся от двух поверхностей сред с различным коэффициентом преломления [14, 15, 33, 51]. Цвет интерференционной картины в каждой точке будет зависеть от длины волны луча света, проходящего через липидный слой и отражающегося от его внутренней поверхности, а толщина слоя может быть вычислена исходя из цвета интерференции в каждой точке исследуемой зоны. Для определения толщины липидного слоя в каждой точке исследуемой зоны существует номограмма Мишеля—Леви (цветовая шкала). Однако определение толщины липидного слоя с ее помощью является ориентировочным, достаточно субъективным и не дает полной информации о структуре и равномерности распределения липидов по поверхности водного слоя. Для объективизации результатов исследования и получения более подробной информации в НИИ глазных болезней РАМН была разработана компьютерная программа Laсrima, позволяющая на основе анализа цифрового изображения интерференционной картины получать информацию о толщине липидного слоя и оценивать относительную площадь исследуемой зоны с определенной толщиной. Цифровые изображения интерференционной картины прекорнеальной слезной пленки получают с помощью осветителя оригинальной конструкции, адаптированного к фотощелевой лампе.
Компьютерный анализ изображений представлен в виде диаграмм, на которых в процентах отображают относительную площадь, занимаемую липидным слоем определенной толщины в пределах исследуемой зоны. Первая составляющая диаграммы, условно обозначенная коэффициентом n/d, соответствует зоне неопределенности, в которой слезная пленка очень тонкая и определение ее толщины с помощью данного метода невозможно. Далее столбцы диаграммы выстроены по возрастающей толщине прекорнеальной слезной пленки. Алгоритм и информативность метода могут быть продемонстрированы на примере изменений слезной пленки при ССГ (рис. 9—11).
Рисунок 9. Интерференционная картина прекорнеальной слезной пленки в норме (а) и при ССГ (б).
Рисунок 10. Процентное распределение толщины липидного слоя (а) и компьютерная модель прекорнеальн ой слезной пленки (б) в норме. Коэффициент распределения липидов (К) =1,7.
Рисунок 11. Процентное распределение толщины липидного слоя (а) и компьютерная модель прекорнеальной слезной пленки (б) при ССГ. Коэффициент распределения липидов (К) =0 ,53.
При ССГ отмечается большая величина относительной площади зоны с минимальной толщиной липидного слоя (0,07—0,5 мкм) по сравнению с результатами исследования слезной пленки в норме (63 и 23% соответственно). Зоны с большей толщиной липидного слоя при ССГ имеют минимальную площадь, а участки, в которых величина липидного слоя превышает 0,5 мкм, полностью отсутствуют.
Таким образом, компьютерный анализ интерференционной картины прекорнеальной слезной пленки с помощью программы Lacrima позволяет расширить возможности метода тиаскопии и получить дополнительную информацию о состоянии ее липидного слоя. Данная методика может быть использована для диагностики различных форм ССГ и оценки эффективности проводимого лечения.
Топографическая пахиметрия
Показатель толщины, как правило, применяют для косвенной характеристики биомеханических свойств роговицы. Помимо этого, изменения толщины могут быть использованы для характеристики структурного состояния роговицы. Так, существенное увеличение этого показателя характерно для отека, а структурные изменения роговицы при кератоконусе могут приводить к ее неравномерному истончению и иррегулярному астигматизму.
Стандартный метод ультразвуковой кератопахиметрии, основанный на регистрации отраженного от границ раздела сред с различной плотностью ультразвукового сигнала, позволяет определять толщину роговицы в точках приложения датчика прибора. Более информативным методом является топографическая кератопахиметрия (сканирующий проекционный кератотопограф Pentacam HR , Германия, и когерентный томограф Visante , Германия).
Топографическая пахиметрия дает наглядное представление о локализации зоны с минимальной толщиной роговицы, в том числе по отношению к ее центру. В норме расстояние между точкой с минимальной толщиной и вершиной роговицы не должно превышать 0,9 мм. В некоторых случаях изменения карты топографической пахиметрии могут быть ранним индикатором формирующейся эктазии [27].
Для оценки изменений толщины роговицы используют такие показатели, как пространственный профиль и процентное увеличение, с помощью которых можно оценить изменения роговицы от точки с минимальной толщиной до периферических отделов [23, 24]. По результатам данных исследований определяют индекс пахиметрической прогрессии для всех меридианов, начиная с точки с минимальной толщиной роговицы [25]. В норме индекс прогрессии находится в диапазоне 0,8—1,2, а при наличии эктатических изменений значение превышает эти цифры [66]. При так называемой сравнительной пахиметрии на карте отображают отклонение толщины роговицы в любой точке от толщины нормальной роговицы. Последний показатель рассчитывают на основе данных пахиметрии более 1000 «нормальных роговиц». Уменьшение толщины на 3% и более позволяет предположить наличие кератоконуса [36].
По нашим данным, при субклиническом кератоконусе минимальные значения толщины роговицы в большинстве случаев находятся в пределах среднестатистической нормы, однако их средние значения ниже величин, определенных при обследовании здоровых людей на 7,88%. В 25,4% случаев увеличивается индекс пахиметрической прогрессии, а показатель сравнительной пахиметрии в центре роговицы превышает значения нормы в 2,5 раза.
Нормальная толщина
Физические показатели роговой оболочки меняются на протяжении дня, но толщина у здорового человека варьируется в пределах 0,06 мм. Большие отклонения свидетельствуют о необходимости дополнительного обследования для выявления вида заболевания. При отсутствии офтальмологической патологии должны наблюдаться следующие характеристики наружной оболочки глаза, представленные в таблице:
| Зона роговицы | Толщина в норме у взрослых, мм | |
| Центральная | 0,49—0,56 | |
| Края роговицы | 0,7—0,9 | |
Лечение
После того, как врач поставил точный диагноз, назначается адекватный курс лечения или операция (в зависимости от разновидности заболевания).
Медикаменты
Медикаментозное лечение назначается в случае выявления любой формы кератита, а также при механических травмах и сухости глаз.
При обнаружении инфекционного процесса назначают антибактериальные, противовирусные или противогрибковые средства, в зависимости от вида возбудителя. Для устранения воспаления и предупреждения рубцовых изменений применяют местные препараты (мази и капли), в состав которых входят глюкокортикоиды.
Для лечения механических травм и поверхностных нарушений роговицы используют лекарства, способствующие ускорению регенерации повреждённых тканей. В случае выявления сухости глаз, используются увлажняющие капли, заменяющие натуральную слёзную жидкость и прочие увлажняющие препараты.
ВАЖНО! Все препараты, курс лечения и дозировку должен назначить врач, даже если лекарства продаются без рецепта.
Пересадка
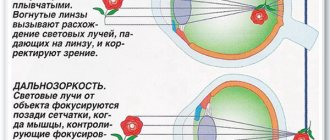
Оперативное вмешательство требуется только для устранения самых сложных патологических процессов. Например, для изменения кривизны роговицы и улучшению её способности преломлять света (миопия, гиперметропия, астигматизм) используют операции, которая изменяют рефракцию глаза.
Если патология находится только на начальной стадии развития, офтальмолог назначает оптическую коррекцию при помощи специально подобранных очков или контактных линз.
При выявлении у пациента необратимого помутнения роговицы или образования бельма производят кератопластику или пересадку рогового слоя больного глаза.
Распространенные заболевания
Все болезни роговой оболочки снижают зрение, глаз утрачивает свои основные функции, что значительно снижает качество жизни человека. Но если своевременно обратиться к офтальмологу, неблагоприятные последствия для здоровья можно предотвратить.
Основные патологии:
- кератит;
- бельмо;
- язва;
- буллезная кератопатия.
Каждая из нарушений имеет свои особенности течения и лечения. Наиболее опасно повреждение роговицы глаза, которое может появляться как при получении прямых травм, так и вследствие развития определенных заболеваний.
Кератит
Кератит развивается на фоне воспалительной реакции. Она приводит к изменению и снижению зрения. Возникает роговичный синдром, который сопровождается обильным слезотечением, блефароспазмом, режущими болями.
| При неблагоприятном течении воспаление приводит к частичной слепоте. Кератит нередко осложняется роговичными язвенными образованиями. |
Бельмо
Бельмо возникает на фоне действия различных травмирующих факторов. Возникает стойкое помутнение, которое снижает остроту зрения, нередко требует проведения сложных микрохирургических операций. Также бельмо может формироваться на фоне острых и хронических воспалительных реакций.
Роговые язвы
В основе язвенного дефекта лежит деструкция клеток. Она вызывает образование кратерообразного углубления, развитие слепоты. Заболевание имеет чаще всего инфекционный характер. Поражение вызывают стафилококки, стрептококки, синегнойная палочка, вирусы и грибки. Способствуют развитию патологии продолжительное использование контактных линз, применение кортикостероидных препаратов, инфицирование при попадании на слизистую частичек пыли, грязи, травмирующих предметов.
Буллезная кератопатия
Буллезная кератопатия сопровождается отеком эпителия. Болезнь снижает остроту зрения, вызывает сильные боли и повышенную слезоточивость. Среди провоцирующих факторов наследственная предрасположенность, а также травмы и глазные инфекции.
Диагностика
Для постановки правильного диагноза, офтальмолог проводит тщательное обследование больного. С помощью щелевой лампы (специального микроскопа) осматривают всю поверхность роговицы.
Для выявления самых маленьких участков повреждения, а их наличие порой в виду незначительных размеров можно и не заметить при обычном осмотре, производят окрашивание роговицы раствором флуоресцеина. В большинстве случаев эрозию вызывает травматизация роговицы посторонними предметами, поэтому при осмотре всегда тщательно исследуют веки, что бы исключить наличие на них даже маленьких частиц инородных тел.