Анатомическое строение
Слезный аппарат глазного яблока представляет собой сложную систему органов, благодаря которым выделяются и отводятся слезы и слезная жидкость. В данном отделе находится железа, которая продуцирует жидкость. Железистая ткань непрерывно работает, благодаря чему осуществляется постоянное смазывание поверхности глаз.
Слезные железы человека – сдвоенные органы, размер которых достигает двадцати миллиметров, а по форме они очень напоминают миндальный орех. Состоят из пальпебральной (меньшей) и орбитальной (большей) частей. Первая проходит вдоль века, на его внутренней стороне. Ее можно обнаружить при пальпации или увидеть, если вывернуть верхнее веко.
Вторая скрывается в углублении лобной кости, которое называется ямка слезной железы. Разделение на части не полное, сзади проходит соединительная ткань, являющаяся своеобразным мостиком между ними.
| Анатомия слезной железы сложна в первую очередь из-за того, что конструкция органа является многоступенчатой. В ее состав входит несколько десятков долек, разделенных соединительной тканью. Они также содержат дольки, состоящие из эпителиальных клеток. |
На строение каждой из долей влияют особенности ее анатомического расположения. Так поскольку орбитальная часть располагается внутри кости, то ее элементы тесно прижаты друг к другу. А вот нижняя имеет несколько другое строение – дольки расположены на небольшом расстоянии.
Независимо от расположения, все части снабжены кровеносными сосудами и выводящими протоками, а также сетью нервов. Кровь поступает к железе постоянно. Иннервации обоих типов (и кровеносная, и рефлекторная) устроены таким образом, чтобы жизнеобеспечение глаза не прекратилось в случае прекращения или нарушения стабильной работы основной системы. Формирующиеся в верхней части крупные выводные протоки, в нижней переходят в более мелкие. А уже через них, секреторная жидкость выделяется наружу.
Пластика слезной точки
Пластика слезной точки — хирургическая операция, проводящаяся методом иссечения внутреннего края слезной точки и пластики века с целью ликвидации патологий слезоотводящего пути глаза ввиду врожденных аномалий развития или полученных травм.
Содержание статьи:
- Ход пластики слезной точки
Существует ряд патологий слезной точки глаза, которые требуют хирургической коррекции этой области. К их числу относятся:
- отсутствие слезной точки;
- недоразвитость слезной точки;
- сужение слезной точки;
- дислокация слезной точки;
- синдром сухого глаза;
- патология слезоотводящих путей в результате частого поражения конъюнктивы инфекционными заболеваниями.
Вышеназванные патологии могут носить как врожденный, так и приобретенный характер.
Отсутствие слезной точки определяется термином «аплазия», недоразвитость — «гипоплазия», сужение — «стеноз». Поражены могут быть как слезные точки каждого глаза, так и одного. В этом случае пациент страдает постоянным слезотечением и скоплением слезной жидкости в уголке глаза. Однако при нормальном состоянии второй слезной точки и оптимальном ее функционировании проблемы, связанные с патологиями первой слезной точки, могут не проявляться, а значит, операция не будет носить срочного характера.
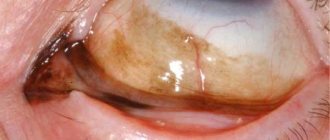
Выворот слезной точки также является показанием к проведению хирургического вмешательства. Именно эта патология является наиболее распространенной в числе приобретенных, реже встречается в качестве врожденного отклонения. Нормальным можно назвать состояние слезной точки, когда она обращена к глазному яблоку и скрыта нижним веком. При вывороте она заметна даже без оттягивания нижнего века. Дискомфорт в этом случае обусловлен постоянным слезотечением. Как и прочие, эта аномалия может быть исправлена только хирургическим методом.
Стоит отметить, что пластика слезной точки может быть проведена только после окончания формирования слезовыводящих путей, носослезного канала, костей черепа, носовых хрящей. Как правило, провести эту операцию становится возможным уже по достижении пациентом 14-летнего возраста. Индивидуальные случаи определяются специалистом.
Пластика слезной точки глаза относится к числу операций высокой сложности.
Первоначально стоит рассмотреть строение слезоотводящих путей глаза. Их составляют слезные канальцы, слезный мешок и носослезный проток. Слезы выводятся в полость носа с помощью носослезного канала, в который переходит слезный мешок в своей нижней части. Различные патологии слезной точки требуют своего алгоритма выполнения операции. Например, при недоразвитии слезной точки (атрезии) пленка, прикрывающая ее, прокалывается или рассекается крестообразно. Таким образом, специалист восстанавливает проходимость, далее в течение двух дней должно быть произведено бужирование точки.
При аплазии точку необходимо сформировать, а затем подсоединить к слезным канальцам.
Стеноз слезной точки часто сопровождается воспалениями в этой области, причем, носящими хронический характер. Поскольку в этом случае операция значительно осложняется, первоначально требуется лечение — промывание носослезного канала. При невозможности этого выполняется интубация специализированной трубочкой, а затем уже может быть проведена сама операция.
В случае синдрома сухого глаза хирургического вмешательства можно избежать: первоначально проблему принято ликвидировать консервативным лечением, а в случае недостижения необходимого результата специалист вынужден произвести оперативное вмешательство.
Дислокация слезной точки корректируется несколькими методами. Операции Фазакаса при дислокации нижней слезной точки предлагают акцентировать внимание на иссечение слезного сосочка различными методами. Операции способом Немета применяются при передней и задней дислокации и предполагают введение в слезные канальцы тонкого конического зонда.
Большинство клиник пластической хирургии Москвы предлагает услугу проведения пластики слезной точки. Подробная информация о них, включающая контактные данные и прайс-лист, размещена на нашем сайте.
Функции слезной железы
- Увлажнение поверхности роговой оболочки
- Устранение ксерофтальмии, то есть синдрома сухого глаза, возникающего от усталости и зрительного перенапряжения
- Доставка полезных веществ к роговой оболочке. В частности, лизоцим – это фермент, разрушающий клетки бактерий, и бета-лизин – сывороточный белок, обладающий противомикробной активностью.
- Предохранение от вредного воздействия микроорганизмов
- Очищение поверхности глазного яблока от загрязнений, полученных извне, пыли, инородных предметов
- Слезы, выделяющиеся в стрессовых ситуациях или под влиянием эмоций, контролируют резкий выброс гормонов и способствуют стабилизации психического состояния.
Слезная пленка
| Слезная пленка – многокомпонентная субстанция, рассредоточенная по поверхности глазного яблока. Она помогает веществам, выделяющимся при работе железы, в полном размере реализовать свои функции. |
Имеется в виду защита от воздействия атмосферного кислорода и от излишнего пересыхания. При моргании часть секрета оседает на передней выпуклой стороне глазного яблока, в то время как водная составляющая стекая механически очищает роговую оболочку.
Слезная пленка обладает сложной структурой и состоит из трех слоев, которые никогда не смешиваются:
- Внутренний. Прилегает непосредственно к роговице. Его основная составляющая — слизистое вещество муцин. Позволяет жидкости свободно и равномерно распределяться по всему эпителию, за счет снижения поверхностного натяжения пленки.
- Средний. Образован вспомогательными мелкими слезными железами, имеет жидкую основу. Является самым толстым из всех. Очищает поверхность глаза и служит проводником для питательных веществ.
- Наружный. Иначе называется липидным или масляным, состоит из жиров. Препятствует испарению водного слоя, а также поддерживает гладкость пленки и способствует ее лучшему распределению.
Глазное яблоко
Само глазное яблоко находится в глазнице, а снаружи окружено защитными мягкими тканями (мышечные волокна, жировая клетчатка, нервные пути). Спереди глазное яблоко покрыто веками и конъюнктивальной оболочкой, которые защищают глаз.
В своем составе яблоко имеет три оболочки, разделяющих пространство внутри глаза на переднюю и заднюю камеры, а также стекловидную камеру. Последняя полностью заполнена стекловидным телом.
Фиброзная (наружная) оболочка глаза
Внешняя оболочка состоит из довольно плотных соединительнотканных волокон. В переднем ее отделе оболочка представлена роговицей, которая имеет прозрачную структуру, а на остальном протяжении –склерой белого цвета и непрозрачной консистенции. За счет упругости и эластичности обе эти оболочки создают форму глаза.
Роговица
Роговица составляет около пятой части фиброзной оболочки. Она прозрачная, а в месте перехода в непрозрачную склеру образует лимб. По форме роговица обычно представлена эллипсом, размеры которого в диаметре составляют 11 и 12 мм, соответственно. Толщина этой прозрачной оболочки 1 мм. В связи с тем, что все клетки в этом слое строго ориентированы в оптическом направлении, оболочка эта совершенно прозрачна для лучей света. Кроме того, играет роль и отсутствие сосудов в ней.
Слои роговичной оболочки можно разделить на пять, сходных по структуре:
В роговичной оболочке находится большое количество нервных рецепторов и окончаний, в связи с чем она очень чувствительна к внешним влияниям. За счет того, что она прозрачна, роговица пропускает свет. Однако при этом она его и преломляет, так как обладает огромной преломляющей способностью.
Склера
Склера относится к непрозрачной части наружной фиброзной оболочки глаза, она имеет белый оттенок. Толщина этого слоя всего 1 мм, однако она очень прочная и плотная, так как состоит из особых волокон. К ней прикрепляется ряд глазодвигательных мышц.
Сосудистая оболочка
Сосудистая оболочка считается средней, а в состав ее в основном входят различные сосудики. В составе ее выделяют три основных компонента:
- Радужная оболочка, которая находится спереди.
- Цилиарное (ресничное) тело, относящееся к среднему слою.
- Собственно хориоидея, являющаяся задней частью.
Радужка
Форма этого слоя напоминает круг, внутри которого имеется отверстие, называемое зрачком. В ее составе также имеется две круговых мышцы, которые обеспечивают оптимальный диаметр зрачка в условиях различной освещенности. Кроме того, в ее состав включены пигментные клетки, определяющие цвет глаз. В том случае, если пигмента мало, то цвет глаз – голубой, если много, то карий. Основная функция радужной оболочки в регуляции толщины светового потока, который проходит в более глубокие слои глазного яблока.
Зрачок – отверстие внутри радужки, размер которого определяется количеством света во внешней среде. Чем ярче освещение, тем уже зрачок, и наоборот. Средний диаметр зрачка составляет около 3-4 мм.
Ресничное тело
Цилиарное тело является средней часть. Сосудистой оболочки, имеющей утолщенное строение, по форме напоминающее циркулярный валик. В составе этого тела выделяют сосудистую часть и непосредственно цилиарную мышцу.
Спереди сосудистой части расположено 70 тонких отростков, которые ответственны за продукцию внутриглазной жидкости, заполняющей внутреннюю часть глазного яблока. От этих отростков отходят тончайшие цинновы связки, которые крепятся к хрусталику и подвешивают его внутри глаза.
Сама цилиарная мышца имеет в своем составе три отдела: наружный меридиональный, внутренний циркулярный, средний радиальный. За счет расположения волокон, они при расслаблении и напряжении напрямую принимают участие в процессе аккомодации.
Хориоидея
Хориоидея представлена задней областью сосудистой оболочки и состоит из вен, артерий и капилляров. Основная ее задача – доставка питательных веществ к сетчатке, радужке и ресничному телу. ЗА счет большого количества сосудов, она имеет красный цвет и окрашивает глазное дно.
Сетчатка
Сетчатая внутренняя оболочка является первым отделом, который относится к зрительному анализатору. Именно в этой оболочке световые волны трансформируются в нервные импульсы, распространяющие информацию к центральным структурам. В мозговых центрах полученные импульсы обрабатываются и создается изображение, воспринимаемое человеком. В состав сетчатки входит шесть слоев различных тканей.
Наружный слой является пигментным. За счет наличия пигмента он рассеивает свет и поглощает его. Второй слой состоит из отростков клеток сетчатки (колбочек и палочек). В этих отростках находится большое количество родопсина (в палочках) и йодопсина (в колбочках).
Самая активная часть сетчатки (оптическая) визуализируется при обследовании глазного дна и имеет название глазного дна. В этой области располагается большое количество сосудов, диск зрительного нерва, который соответствует выходу нервных волокон из глаза, и желтое пятно. Последнее является особенной областью сетчатой оболочки, в которой располагается наибольшее количество колбочек, определяющих дневное цветовое зрение.
В своем составе яблоко имеет три оболочки, разделяющих пространство внутри глаза на переднюю и заднюю камеры, а также стекловидную камеру.
Заболевания слезного аппарата глаза
Симптомы, указывающие на поражение глазного органа, могут быть очень различными. Проявляются они ощущением инородного тела, песка в глазах, а также жжения, сухости либо, напротив, может быть нарушен отток слезной жидкости и появится излишняя слезоточивость. Большое выделение секрета может проходить у слезной точки, в носовой полости или на границе нижнего века.
Слезный аппарат глаза насчитывает 12 очень тонких протоков, которые располагаются в железистой ткани. При помощи протоков жидкость может проступать в конъюнктивальный мешочек через отверстия в конъюнктивальном своде в области свода верхнего века. Когда человек моргает слезная жидкость равномерно распределяется по всей поверхности глазного яблока, а затем собирается во внутреннем уголке глаза, в слезном озере.
Орган зрения человека также включают верхнее подвижное и нижнее неподвижное веко. С внутренней стороны располагаются небольшие бугорки, внутри которых маленькие отверстия. В медицине они называются слезные точки. Избыточное количество слезной жидкости проникает в точки и отводится по тонким канальцам — протокам.
Для того, чтобы вырабатываемый секрет свободно передавался по всей системе, слезные железы должны сообщаться между собой. Эта связь осуществляется с помощью протоков, которые по структуре похожи на сеть разветвляющихся трубок и проходят от верхней железы через веко, достигая нижней. Количество выводных каналов может варьироваться, но чаще всего их двенадцать.
Протоки можно условно разделить на подвиды:
- Находятся в дольках самой железы (внутридольковые)
- Располагаются между дольками и являются системой посредников между ними (междольковые)
- Соединяют железы и несут жидкость по организму вплоть до выхода в наружную среду (главные выводные)
Слезная жидкость, выделяющаяся из верхней орбитальной железы, с секретом нижней части объединяется через протоки. Затем слезы собираются в конъюнктивальном мешке под верхним веком и, пройдя по всей роговой оболочке глаза, попадают в маленькие отверстия во внутренней поверхности век, которые называются слезными точками.
Часть жидкости там задерживается. Именно благодаря ей при моргании и происходит увлажнение. Далее миновав узкий участок между роговицей и нижним веком (слезный ручей), перетекающий во внутренний угол глаза (слезное озеро).
Оттуда в верхнюю часть носослезного канала (слезный мешок), а уже из него жидкость выводится в носовую полость, где испаряется, тем самым обеспечивая увлажнение.
Обеспечение кровью идет по следующей схеме. Из главной глазной артерии выходит слезная артерия. Ее трубочки объединяются с основными выводными протоками. Далее они делятся на канальцы меньшего размера и диаметра, которые, добравшись до железистых долек, разветвляются небольшими капиллярами.
Те сетью опутывают все ткани и понемногу организуются в мелкие кровеносные сосуды, а из них вытекают более крупные. А затем через слезную вену, проходящую тем же путем, что и артерия, следует отток крови в глазную. Обе они: и вена, и артерия находятся на задней поверхности железы.
Иннервацию, то есть наличие в тканях проводящих волокон, работающих на установление связи с центральной нервной системой, железа получает трех видов:
- Афферентная (чувствительная). Обеспечивается за счет слезного нерва, который выходит из глазного
- Парасимпатическая секреторная. Зарождается в лицевом узле, ядро которого вызывает слезотечение
- Симпатическая секреторная. Осуществляется волокнами главного шейного ганглия.
Внутреннее ядро глаза
В полости глазного яблока расположены светопроводящие (они же светопреломляющие) среды, к которым относятся: хрусталик, водянистая влага передней и задней камер, а также стекловидное тело.
Водянистая влага
Внутриглазная жидкость расположена в области передней камеры глаза, окруженной роговицей и радужкой, а также в задней камере, образованной радужкой и хрусталиком. Между собой эти полости сообщаются через зрачок, поэтому жидкость может свободно перемещаться между ними. По составу эта влага сходна с плазмой крови, ее основной ролью является питательная (для роговицы и хрусталика).
Хрусталик
Хрусталик является важным органом оптической системы, который состоит из полутвердого вещества и не содержит сосуды. Он представлен в форме двояковыпуклой линзы, снаружи которой расположена капсула. Диаметр хрусталика 9-10 мм, толщина 3,6-5 мм.
Локализован хрусталик в углублении за радужкой на передней поверхности стекловидного тела. Устойчивость положения придает фиксация с помощью цинновых связок. Снаружи хрусталик омывается внутриглазной жидкостью, которая питает его различными полезными веществами. Основная роль хрусталика – преломляющая. За счет этого он способствует фокусировки лучей непосредственно на сетчатой оболочке.
Стекловидное тело
В заднем отделе глаза локализуется стекловидное тело, представляющее собой студенистую прозрачную массу, по консистенции сходную с гелем. Объем этой камеры составляет 4 мл. Основным компонентом геля является вода, а также гиалуроновая кислота (2%). В области стекловидного тела постоянно происходит передвижение жидкости, что позволяет доставлять питание к клеткам. Среди функций стекловидного тела стоит отметить: преломляющую, питательную (для сетчатки), а также поддержание формы и тонуса глазного яблока.
Патологии слезной железы
Нарушения работоспособности слезной железы могут быть как полученными при рождении, так и приобретенными в течение жизни. Первые связаны с недостаточным развитием или отсутствием одного из компонентов слезного аппарата. Основная причина таких аномалий – это внутриутробные травмы. К ним относятся:
- Недостаточное развитие железы
- Отсутствие необходимого количества протоков
- Закупорка носослезного канала
- Смещение слезных точек
- Избыточная или наоборот неполноценная выработка жидкости
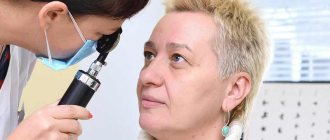
Диагностика заболевания
Для диагностики заболеваний необходим очный осмотр специалиста. При пальпации слезного мешка, как правило, возникают болезненные ощущения. Осмотреть требуемую часть слезной железы возможно при помощи щелевой лампы, для этого следует вывернуть верхнее веко. Оценить состояние слезных точек, а также уровень увлажнения конъюнктивы и роговицы поможет микроскопия глаза. В результате нарушений в работе слезных желез клетки тканей начинают погибать, что приводит к атрофии органа.
В офтальмологии зафиксировано несколько недугов, связанных с нарушениями в работе слезной железы.
- Дакриоцистит – воспалительный процесс, возникший вверху носослезного канала вследствие его непроходимости
- Синдром Шегрена – аутоимунное поражение соединительной ткани, протекает на фоне явно выраженной дисфункции секреционной деятельности желез, является распространенной причиной избыточной сухости глаз
- Дакриоаденит – воспаление, затронувшее ткани слезной железы. Бывает, как острым, так и хроническим. Самостоятельно возникает не часто, чаще является осложнением различных заболеваний.
- Каналикулит – воспаление слезных канальцев, вызываемое инфекцией
- Болезнь Микулича – зарождается из-за патологии иммунной системы, вызывает опухание и увеличение размера слезных и слюнных желез
Методы диагностики
- Заболевания слезной железы обычно не проходят обособленно, так как она является обязательной и неотъемлемой частью слезного аппарата и влияет на работоспособность органов зрения в целом. Поэтому при первых же подозрениях на какие-либо патологические процессы в слезной железе необходимо пройти специальные исследования.
- Диагностирование уровня выделяемого жидкого секрета с помощью пробы Ширмера. Во внешний угол глаза помещают тонкую полоску фильтрованной бумаги, а затем оценивают степень пропитывания. Нормальным результатом считается, если образец промокнет на 15 миллиметров за пять минут.
- Канальцевая слезно-носовая проба с использованием красителя. В конъюнктивальную полость закапывают окрашенное вещество (3% раствор колларгола), а в нижний носовой ход помещают ватный тампон. Нормальным итогом считается, если за 5 минут краситель впитается и выйдет наружу, что подтвердится окрашиванием тампона.
- Ультразвуковое исследование
- Бактериологическое изучение вырабатываемой слезной жидкости
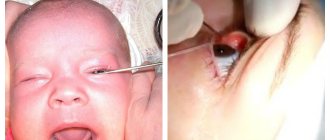
- Массаж слезного канала у новорожденных: массаж глаза при непроходимости слезного канала