Воспаления структур глаза больше не являются редкостью. В век технологий каждый второй страдает от проблем со зрением, поэтому очень важно уметь распознавать тревожные симптомы, дабы сохранить возможность видеть. Иридоциклит является разновидностью переднего увеита – воспаления сосудистой оболочки глаза, подробнее о данном заболевании расскажем в этой статье.
Что такое иридоциклит
Иридоциклит — воспаление, которое затрагивает радужку и цилиарное тело глазного яблока. К передним увеитам также относят ирит, кератоувеит и циклит.
Поскольку радужка и цилиарное тело тесно связаны анатомически и функционально, воспаление, начавшееся в одной области сосудистой оболочки, быстро распространяется на другие. Бывает острый и хронический иридоциклиты. Острое воспаление длится 3-6 недель, а хроническое – несколько месяцев. Для иридоциклита характерны обострения и рецидивы в холодную пору года.
Воспаление сосудистой оболочки сопровождается иммунным цитолизом (разрушение клеток) и васкулопатией (изменение сосудов). Заканчивается иридоциклит рубцеванием оболочки и дистрофией элементов глаза. При воспалении сосудистая оболочка поражается микробами и их токсинами. Также происходят иммунологические нарушения при участии медиаторов воспалительного процесса (вещество, передающее нервные импульсы).
Типы воспаления по характеру изменений:
- серозный;
- геморрагический;
- экссудативный;
- фибрино-пластический.
Воспаление сосудистой оболочки глаза может развиться у пациентов любого возраста, но чаще всего состояние диагностируют у лиц 20-40 лет. По этиологии различают инфекционные воспаления, аллергические, аллергические неинфекционные, посттравматические и иридоциклиты неясной этиологии.
Общая информация
Иридоциклит (передний увеит) — это воспалительное заболевание, поражающее определенные глазные структуры, в частности радужную оболочку и цилиарное тело. В большинстве случаев причина неизвестна и чаще всего затрагивает молодых людей.
Иридоциклит является наиболее частым среди увеитов, и его причинами признаются:
- травма глаза;
- вирусные и бактериальные инфекции;
- системные заболевания, особенно аутоиммунные болезни;
- аллергические реакции;
- сахарный диабет.
Клинически, иридоциклит проявляется такими симптомами, как:
- боль в глазах и обильное слезотечение;
- покраснение и жжение глаз;
- светобоязнь, т.е. гиперчувствительность к свету;
- затуманенное зрение.
Для диагностики используются анамнез и физикальное обследование с помощью анализов крови и инструментальных тестов. Распознавание и лечение иридоциклита требует опыта специалиста в офтальмологии (офтальмолога).
Иридоциклит является важной патологией, которая требует немедленного лечения, чтобы избежать развития осложнений, которые, если они очень серьезные, могут серьезно повредить структуры глаза до такой степени, что вызывают слепоту.
Лечение этиологическое, т.е. направлено на устранение первопричины. Как правило, кортикостероидные и мидриатические препараты (которые расширяют зрачок) используются для уменьшения признаков воспаления и сведения к минимуму риска серьезных осложнений.
Причины иридоциклита
Воспаление сосудистой оболочки глаза может быть обусловлено как внешними, так и внутренними факторами. Нередко иридоциклит является последствием травмы и воспаления радужки. К провоцирующим факторам можно отнести эндокринные нарушения, иммунные сбои, стресс, переохлаждение, чрезмерную физическую активность.
Какие болезни могут вызывать иридоциклит:
- грипп;
- туберкулез;
- корь;
- токсоплазмоз;
- малярия;
- мочеполовые инфекции (гонорея, хламидиоз);
- ревматоидные патологии (ревматизм, болезнь Бехтерева, болезнь Стилла);
- нарушения метаболизма (диабет, подагра);
- хронические инфекции носоглотки и полости рта (синусит, тонзиллит);
- системные болезни (саркоидоз, болезнь Бехчета).
Нередко воспаления глаза развиваются на фоне активности вируса герпеса, стафилококковых и стрептококковых инфекций, различных бактерий. Примечательно, что иридоциклит встречается у 40% пациентов с инфекционными и ревматическими болезнями.
Причины развития
Наиболее частой причиной иридоциклита является поражение сосудистой оболочки инфекционными агентами. Вирусные заболевания, туберкулез, венерические инфекции, бруцеллез вызывают воспаление радужки и ресничного тела.
Нередко системные заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка) осложняются иридоциклитом. Так же это заболевание может развиться при нарушениях обмена веществ (сахарный диабет, подагра).
Возможно развитие иридоциклита после травм или оперативных вмешательств на глазном яблоке.
Как происходит развитие заболевания
Заболевание развивается при заносе по сосудистому руслу в радужку и ресничное тело возбудителей инфекции, их токсинов, а так же различных аллергенов. Оседая на стенках сосудов, они вызывают местные воспалительные реакции, отек и нарушение нормального функционирования.
Симптоматика иридоциклита
Выраженность воспаления и особенности его течения будут зависеть от этиологии и длительности заболевания. Тяжесть иридоциклита также определяется иммунным статусом, генотипом и уровнем проницаемости гематоофтальмического барьера (разделение между кровеносными сосудами и элементами глазного яблока).
Общие симптомы острого иридоциклита:
- выраженная отечность;
- боль;
- покраснение;
- повышенная слезоточивость;
- деформация зрачка;
- изменение цвета радужной оболочки;
- ухудшение зрения;
- образование гипопиона (гной в передней камере) и преципитатов (скопление клеток на поверхности радужки).
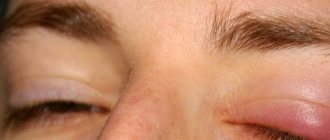
Для иридоциклита характерно одностороннее поражение. Первыми признаками воспаления становятся покраснение и дискомфорт, который перерастает в боль. Болевой синдром усиливается при механическом воздействии на глаз. Пациенты с иридоциклитом жалуются на светобоязнь, затуманенность зрения, слезотечение и незначительное ухудшение зрительной функции.
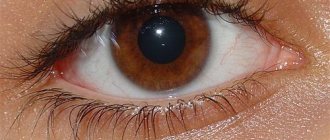
При развитии иридоциклита меняется цвет радужки, уменьшается четкость ее рисунка. У некоторых пациентов отмечается роговичный синдром (слезотечение, светобоязнь, блефароспазм). При осмотре врач может выявить серозный, гнойный или фибринозный экссудат в передней камере глазного яблока.
После разрыва сосуда в передней камере скапливается кровь (гифема). Когда на дне камеры оседает гной, формируется гипопион (серая или желто-зеленая полоска). При оседании экссудата на хрусталик или стекловидное тело эти элементы могут помутнеть, что вызовет ухудшение зрения.
Иридоциклит вызывает появление серовато-белых преципитат на задней стенке роговицы. Это точечные отложения различных клеток и экссудата. Если отечная радужка тесно контактирует с хрусталиком, при наличии экссудата формируются синехии (спайки), которые провоцируют сужение и деформацию зрачка. Соответственно, ухудшается реакция на свет.
Если радужка срастается с хрусталиком по всей поверхности, образуется большая круговая спайка. Запущенный иридоциклит, осложненный синехиями, может быть опасен слепотой при полном заращении зрачка.
При воспалении радужки часто отмечается пониженное внутриглазное давление. Это обусловлено угнетением процесса секреции глазной влаги в передней камере. Острый иридоциклит, осложненный выраженной экссудацией или сращением зрачкового края, может наоборот повышать давление в глазу.
Диагностика
Диагноз иридоциклита начинается с анамнеза и физического обследования:
- Анамнез (история болезни) состоит из формулировки врачом ряда вопросов, которые необходимы, чтобы исследовать и восстановить всю историю болезни пациента. В этом случае важно получить информацию о возможном присутствии: аутоиммунного заболевания;
- аллергии;
- диабета;
- предыдущих травм глаз.
- конъюнктивит;
С этой целью врач может выполнить лабораторные анализы с анализами крови или некоторые инструментальные исследования глаз, такие как:
- осмотр щелевой лампой;
- анализ тонометром для определения внутриглазного давления;
- осмотр офтальмоскопом, после расширения зрачка.
Эти процедуры часто позволяют врачу обнаружить некоторые клинические признаки, характерные для иридоциклита, такие как:
- блефароспазм;
- феномен Тиндалла (наличие плавающих клеток в водянистой влаге);
- узелки на уровне радужки или зрачка;
- глазную гипотонию, снижение внутриглазного давления;
- кератические осадки;
- гипопион (скопление гноя в нижней части передней камеры глаза);
- переднею или заднею синехию между радужной оболочкой и роговицей, а также между радужной оболочкой и хрусталиком (ситуации с риском образования катаракты или глаукомы),
Глазная биопсия редко бывает полезна, когда на уровне увеа берется небольшой образец клеток, который впоследствии анализируется патологом под микроскопом.
Важно заподозрить иридоциклит каждому пациенту, испытывающему:
- боль в глазах;
- покраснение;
- светобоязнь;
- начальное снижение зрения.
Клиническая картина разных видов иридоциклита
Разные виды иридоциклита отличаются по симптоматике. При вирусной этиологии болезнь чаще всего имеет торпидное течение: повышается внутриглазное давление, образуется серозный или серозно-фибринозный экссудат, возникают светлые преципитаты. Для туберкулезного воспаления радужки характерна слабая выраженность: крупные преципитаты, туберкулы на радужке, повышается светопроницаемость внутриглазной жидкости (опалесценция), возникают мощные синехии, затуманивается зрение.
Аутоиммунный иридоциклит зачастую имеет тяжелое течение, отличается частыми рецидивами на фоне обострения основной болезни. Воспаления в глазу, вызванными аутоиммунными патологиями, часто заканчиваются осложнениями (катаракта, кератит, вторичная глаукома, склерит, атрофия глаза). Примечательно, что каждый новый рецидив тяжелее предыдущего, что значительно повышает риск слепоты.
Травматический иридоциклит в большинстве случаев провоцирует симпатическое воспаление: выраженная экссудация, заращение зрачка, катаракта и глаукома, значительное ухудшение зрения. При синдроме Рейтера, который обусловлен активностью хламидий, иридоциклит нередко сочетается с уретритом, конъюнктивитом и поражением суставов. Могут присутствовать симптомы воспаления сосудистой оболочки.
Диагностика иридоциклита
Поставить правильный диагноз можно только после комплексного обследования не только зрительной, но и других систем организма. Помимо офтальмологических методов, следует проводить также лабораторно-диагностические. Возможно, потребуется консультация узкопрофильных специалистов.
Методы диагностики иридоциклита:
- Биомикроскопия (детальное изучение всех структур глазного яблока).
- Ультразвуковое исследование глазного яблока.
- Визометрия (проверка остроты зрения).
- Тонометрия (измерение внутриглазного давления).
- Клинико-лабораторные методы.
- Иммунологические исследования.
В первую очередь офтальмолог осуществляет осмотр глазного яблока и анализирует анамнез пациента. Очень важно проверить остроту зрения, определить уровень внутриглазного давления и провести биомикроскопию, которая позволит оценить состояние элементов глаза. Офтальмоскопия при воспалении радужки неэффективна, поскольку передний отдел глаза значительно изменен.
Чтобы выявить причину иридоциклита, назначают анализ крови и мочи, аллергические и ревматические пробы, коагулограмму. Важно проверить реакцию организма на аллергены стрептококка, стафилококка, туберкулина и других специфических агентов.
Метод полимеразной цепной реакции и ИФА-диагностика позволяют выявить сифилис, герпес, туберкулез, хламидиоз и другие заболевания, которые могут быть причиной иридоциклита. Проверить иммунный статус можно при помощи определения уровня иммуноглобулинов в крови (IgM, IgA, IgG). При необходимости назначают рентгенографию легких и пазух носа.
По результатам первичной диагностики могут быть назначены консультации таких специалистов:
- ревматолог;
- отоларинголог;
- аллерголог;
- стоматолог;
- фтизиатр;
- дерматовенеролог.
Дифференциальная диагностика позволяет исключить офтальмологические патологии, которые сопровождаются отечностью и покраснением глаза. Это острый конъюнктивит, первичная глаукома и кератит.
Токсоплазмозный увеит
| Может быть врожденным и приобретенным. Заболевание глаз при врожденном токсоплазмозе чаще двустороннее (70-80% случаев). Процесс локализуется преимущественно в собственно сосудистой оболочке и протекает в виде хориоретинита. Передний отдел глаза, как правило, не вовлекается в процесс. Первым косвенным симптомом увеита является ухудшение центрального или сумеречного зрения и искривленное изображение рассматриваемых предметов. Характерной офтальмоскопической картиной хориоидита при врожденном токсоплазмозе является центральное поражение, сочетающееся с изменением в сетчатке. Возникающий воспалительный очаг имеет желто-белый или беловато-коричневый цвет (см.
|
В случаях острого течения процесса могут быть кровоизлияния, экссудат, помутнения стекловидного тела. Нередко отмечаются такие сопутствующие заболевания, как прогрессирующая близорукость, птоз, катаракта, колобома сосудистой оболочки.
Приобретенный токсоплазмоз возникает в любом возрасте путем заражения от домашних животных (кошки, собаки) и птиц. Клиническая картина характеризуется выраженным покраснением глазного яблока, помутнением заднего эпителия роговицы из-за множества преципитатов, гиперемией радужки, задними синехиями и помутнением в стекловидном теле. Процесс, как правило, односторонний, острый с повышением температуры тела. Зрение резко падает.
Неотложная помощь при остром приступе иридоциклита
В первую очередь врач должен провести осмотр. Главным симптомом, который позволяет отличить иридоциклит от ирита, является цилиарная боль (возникает при ощупывании глазного яблока через веко). Такие боли присутствуют по той причине, что ресничное тело, вовлеченное в процесс воспаления при иридоциклите, прилегает к склере и легко продавливается при ощупывании. При ирите (изолированное воспаление радужки) болей нет, поскольку радужка отделена от стенки глаза водянистой влагой.
Помимо этого, симптоматика иридоциклита более выражена. Первым делом нужно закапать в глаза раствор Дексазона (0,1%), а также раствор Атропина или Гоматропина (1%). Если пациент жалуется на сильные боли, нужно закапать также Дикаин (капли 0,25% или раствор 0,5%). На глаз накладывают повязку для защиты от света и холода. Для дальнейшего лечения пациента доставляют в стационар.
Лечение
Обязательно надо обратиться к врачу и не заниматься самолечением!
В качестве моментальной помощи при ирите и иридоциклите используют анальгетики, а также можно «отвлечь» организм с помощью горячих ванн для ног. Обычно врач назначает закапывания в пораженный глаз лекарств, расширяющих зрачок и не допускающих возникновение спаек. Дальнейшее лечение продолжается с применением кортикостероидных мазей для устранения воспалений, зуда и отечности. Если появились гнойные выделения, необходимо применение антибиотиков в виде таблеток или внутримышечных инъекций. Курс лечения дополняют витаминами В и С. В отдельных случаях, когда заболевание в особо острой фазе и возможна потеря зрения, применяют субконъюнктивальные инъекции. Это инъекции прямо в оболочку глаза. Но такие манипуляции может проводить только врач специализированной клиники.
Взгляните на свои зрачки в зеркало… что вы там видите? Обсуждение — в комментариях
Терапевтическое лечение иридоциклита
Только своевременная и грамотная терапия может гарантировать полное излечение. Главная задача – устранить причину воспаления. При иридоциклите назначают антибактериальные, противовоспалительные и противовирусные препараты. При необходимости терапию дополняют антигистаминными, гормональными и дезинтоксикационными средствами, а также витаминами, мидриатиками и иммуномодуляторами.
Консервативное лечение позволяет предотвратить образование синехий, а также снижает риск осложнений. В первые часы следует закапывать препараты, которые способствуют расширению зрачка (мидриатики). Пациенту назначают нестероидные противовоспалительные и кортикостероиды, при необходимости также антигистаминные средства.
Лечение иридоциклита должно осуществляться в условиях стационара. Требуется общее и местное воздействие: антибактериальное, антисептическое и противовирусное. Нестероидные противовоспалительные и гормональные препараты могут назначить в разных формах (глазные капли, инъекции). При токсико-аллергическом или аутоиммунном иридоциклите нужны кортикостероиды.
Воспаление радужки не проходит без дезинтоксикационной терапии. При выраженном течении требуется плазмаферез или гемосорбция. Инстилляции мидриатиками помогают предотвратить сращение радужки и капсулы хрусталика. Дополнительно назначают поливитамины, антигистаминные препараты, иммуносупрессоры или иммуностимуляторы.
При иридоциклите эффективной будет физиотерапия. В зависимости от причин воспаления могут быть назначены такие процедуры: электрофорез, лазерное воздействие, магнитотерапия. Для рассасывания экссудата, спаек и преципитатов нужны местно-протеолитические ферменты. Иридоциклит, обусловленный сифилисом, туберкулезом, токсоплазмозом или ревматизмом, требует специфического лечения.
Лечение синехий при иридоциклите
На начальной стадии формирования сращений достаточно эффективными показывают себя протеолитические ферменты (Трипсин, Химотрипсин, Лекозим, Фибринолизин). Эти препараты не только расщепляют белки, оказывая протеолитический эффект, но также повышают проницаемость глазных тканей для полезных веществ и тормозят процесс образования соединительной ткани. Возможно применение ангиопротекторов.
Ферментотерапия может осуществляться стандартными методами (капли, инъекции) или физиотерапевтическими (фонофорез, электрофорез). Задние синехии радужки устраняют при помощи мидриатиков. Они позволяют расширить зрачок и сохранить его в таком состоянии, чтобы края радужки были удалены от хрусталика. Это позволяет не допустить появлений новых сращений. Реакция зрачка на введение мидриатиков дает прогноз: если имеется полное раскрытие, спайки можно устранить.
Если образование синехий сочетается с повышенным внутриглазным давлением, пациенту назначают глазные капли против глаукомы. Также следует принимать кортикостероиды для борьбы с воспалением.
В тяжелых случаях требуется хирургическое рассечение спаек в глазу. Такая операция может быть самостоятельной, либо входить в комплекс мер по устранению катаракты, дефектов радужки или элементов переднего отрезка глаза. При лечении застарелых синехий есть высокий риск послеоперационных воспалений.
Операция при иридоциклите
Хирургическое устранение воспаления необходимо в том случае, когда имеются спайки или развивается вторичная глаукома. При гнойном иридоциклите, осложненном лизисом оболочек и элементов глаза, требуется удаление глазного яблока (эвисцерация, энуклеация).
Эвисцерация глаза – хирургическое удаление содержимого глазного яблока. Операция показана при высоком риске развития тяжелых гнойных процессов. После удаления содержимого глазного яблока рекомендуется вставить глазной протез. Эвисцерация обеспечивает хороший косметический эффект. После операции сохраняется подвижная культя и естественное крепление мышц к склере.
Энуклеация показана только в крайних случаях. Чаще всего операцию назначают пациентам с травматическим иридоциклитом, когда имеется высокий риск симпатического воспаления в здоровом глазу. Также удаление необходимо при наличии злокачественной опухоли или сильных болей в ослепшем глазу. Удаление глазного яблока не проводят при панофтальмите, поскольку имеется риск инфицирования глазницы и мозга.
Профилактика и прогноз
Добиться выздоровления можно только при своевременном, полноценном и адекватном лечении иридоциклита. Острое воспаление удается вылечить полностью только в 15-20% случаев, а в 50% оно переходит в подострую стадию с рецидивами на фоне обострений болезни, ставшей причиной.
Нередко иридоциклит переходит в хроническую форму, которая приводит к стойкому снижению остроты зрения. Без лечения воспаление чревато опасными осложнениями, угрожающими не только зрительной, но и другим системам организма.
Осложнения запущенного иридоциклита:
- заращение зрачка;
- вторичная глаукома;
- катаракта;
- отслойка сетчатки;
- хориоретинит;
- деформация или абсцесс стекловидного тела;
- эндофтальм;
- панофтальмит;
- субатрофия, атрофия глаза.
Профилактика воспаления радужки подразумевает своевременную диагностику и лечение болезней, которые могут стать причиной иридоциклита. Очень важно санировать очаги хронической инфекции в организме, в особенности инфекций носоглотки и ротовой полости.
Профилактика иридоциклита:
- полноценное лечение и профилактика инфекционных, воспалительных и вирусных заболеваний;
- защита зрительной системы от травм;
- своевременная диагностика осложнений после травмы глаза;
- укрепление иммунной системы;
- недопущение переохлаждения.
Зачастую иридоциклит выступает проявлением другого заболевания, поэтому в первую очередь нужно найти причину воспаления. Наиболее опасным заболевание может быть в холодное время года, поэтому в этот период нужно тщательно защищать организм.
Используемые источники:
- Фликтенулезное (туберкулезно-аллергическое) воспаление глаз / А. Кацнельсон. — М.: Челябинское областное государственное издательство
- Воспалительные заболевания глаз / С.Н. Федоров. — М.: Вектор, 2008.
- Д. Хьюбел. Глаз, мозг, зрение. — под ред. А. Л. Бызова. — М.: Мир, 1990.
- Статья на Википедии