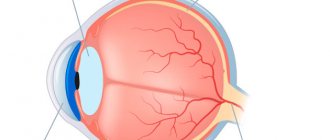
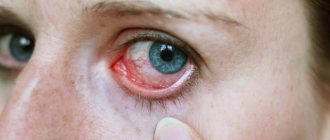
Операции по удалению мутного хрусталика глаза, выполняют уже очень давно. Однако в прошлом существовала практика ожидания созревания катаракты. Это было обусловлено отсутствием высокотехнологичных материалов и безопасных методик для удаления пришедшего в негодность вещества хрусталика. Удалить его полностью и надлежащим образом удавалось лишь на поздних стадиях развития катаракты, когда «катаракта созрела» и вещество хрусталика становится достаточно плотным.
Пациент, тем временем, прогрессивно терял свое зрение, иногда вплоть до светоощущения. Он был вынужден серьезно ограничивать круг интересов, практически все время проводя дома, подвергать себя ненужным рискам, приобретать все новые заболевания и ощущать постоянный дискомфорт от стремительного снижения качества жизни.
Благодаря современным медицинским технологиям, сегодня в ожидании «созревания» катаракты нет никакой необходимости. При снижении зрительных функций даже на ранней стадии заболевания, офтальмологи рекомендуют ее немедленное хирургическое лечение.
Когда назначается замена хрусталика при миопии
Замена хрусталика при близорукости назначается в следующих случаях:
- 1) Близорукость высокой степени – от -15 до -20 D
- 2) Аномалии рефракции
- 3) Изменение формы хрусталика
- 4) Наследственные заболевания хрусталика
- 5) Помутнения хрусталика
- 6) Противопоказания к лазерной коррекции зрения.
- 7) Нежелание пациента носить очки или контактные линзы
Замена хрусталика при миопии проводится только пациентам, достигшим 18 лет.
До этого возраста глаз продолжает расти и его системы и ткани находятся в стадии формирования. Также не делают операцию при быстро ухудшающемся зрении – близорукость необходимо сначала «стабилизировать». Помните – операция крайний метод, ее назначают только, когда другие способы борьбы с болезнью оказались не эффективными. На ранних стадиях пробуют скорректировать зрение с помощью очков, склеропластики, кератотомии.
Последствия манипуляции
До введения данной технологии осложнения после операции катаракты возникали чаще. Это происходило, так как необходимо было дожидаться полного созревания хрусталика. В таком состоянии он уплотнялся, что усложняло процесс проведения. Поэтому офтальмологи считают, что катаракту необходимо устранять сразу. Данный фактор способствовал изобретению факоэмульсификации.
Это новый и безопасный способ, который проявляет максимальный эффект при лечении катаракты. Но любая операция имеет свои определенные риски возникновения осложнений. Чаще замечается вторичная катаракта. Первым признаком данного осложнения считается помутневший вид задней капсулы.
Частота появления вторичной формы зависит от вещества, из которого приготовлена заменяемая линза. При использовании ИОЛ, которые сделаны из полиакрила, возникают осложнения в 10% случаев. При применении силиконовых линз последствия наблюдаются в 40% случаев.
Последовательность операции по замене хрусталика при катаракте
Наиболее часто вторичная катаракта возникает при использовании линз из полиметилметакрилата. Причины ее появления, а также меры профилактики еще неизвестны. Ученые пытаются выяснить принцип возникновения этого последствия после замены хрусталика. Известно, что это происходит из-за перемещения эпителиальных тканей в пространство, которое находится между линзами и задней капсулой.
Эпителий — клетки, которые остаются при проведении полного удаления хрусталика. Они могут образовать отложения, на фоне которых пациент будет видеть мутно. Считается, что к возникновению вторичной катаракты приводит фиброз капсулы хрусталика. В таком случае осложнение устраняют при помощи ИАГ-лазера. Им проделывают отверстие (по центру помутневшей зоны).
После операции катаракта вызывает еще одно осложнение — это повышение внутриглазного давления (ВГД). Оно возникает сразу после вмешательства. Оно может возникнуть из-за неполного вымывания викоэластика. Это вещество, с помощью которого защищают внутренние структуры глаза. Причиной повышенного ВГД после удаления катаракты может быть смещение ИОЛ в сторону радужки. Но такое явление устраняется легко, если использовать глаукомные капли на протяжении 2-3 дней.
Нормальное внутриглазное давление составляет 20 мм рт. ст.
Профилактика повышенного ВГД очень важна, так как это состояние приводит к развитию глаукомы
Другие отрицательные явления
Синдром Ирвина-Гасса, или кистоидный макулярный отек, проявляется в 1% случаев. Но во время использования экстракапсулярной методики вероятность возникновения патологии повышается до 20%. Для этого осложнения существует группа риска, в которую входят диабетики, люди с увеитом и влажной формой ВМД.
Вероятность возникновения растет, если при экстракции катаракты разорвалась задняя капсула. После того как удален хрусталик, осложнение может возникнуть в случае потери стекловидного тела. Можно избавиться от патологии с помощью кортикостероидов, нестероидных противовоспалительных препаратов, ингибиторов ангиогенеза. Если консервативное лечение не дает нужного эффекта, назначается витреоэктомия.
Глаз после замены хрусталика может отекать. Данное осложнение получило название отека глаза. Он возникает, когда во время операции повреждают насосную функцию эндотелия. Повреждение может иметь как химический, так и механический характер.
Во время отека глаза человек видит нечетко. Но при благоприятном исходе осложнение проходит само собой.
Послеоперационный период может сопровождаться отеком роговицы, который в норме проходит через 3-5 дней после вмешательства
Но может произойти и развитие псевдофакичной булезной кератопатии. Этот процесс характеризуется наличием пузырьков в роговице. Для их устранения прописывают гипертонические растворы и мази. Возможно применение лечебных контактных линз. Если терапия не помогает, потребуется заменить роговицу.
Туман в глазах может появляться и при астигматизме. Послеоперационный вид недуга встречается после имплантации ИОЛ. Сложность астигматизма напрямую зависит от того, каким методом устранялась катаракта. На тяжесть влияет длина разреза, его локализация, наличие швов и возникшие проблемы во время проведения операции.
Если степень астигматизма небольшая, то ее можно исправить при помощи очков, линз. Но когда слезится глаз, а степень астигматизма высокая, необходимо проводить рефракционные операции.
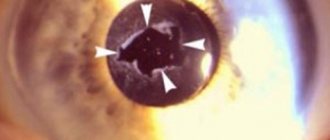
В редких случаях встречается такое осложнение, как смещение ИОЛ. По данным статистики, процент проявления этого осложнения очень мал даже через несколько лет после операции. Способствующими факторами выступают:
- слабость циановых связок;
- псевдоэксфолиативный синдром.
В очень редких случаях может произойти смещение искусственного хрусталика, это случается из за слабости цинновых связок
Другие патологии
Регматогенная отслойка сетчатки — частое явление во время имплантации ИОЛ. Его возникновение связано с различными проблемами, обнаружившимися во время операции. Появлению патологии способствует наличие сахарного диабета, миопической рефракции, ранее проведенного оперативного вмешательства.
В большинстве случаев к возникновению данного недуга приводит интракапсулярная экстракция катаракты. Реже причиной становится экстракапсулярная экстракция катаракты. Но наименьший процент случаев возникновения подобного осложнения наблюдается при проведении факоэмульсификации. Для раннего обнаружения этого осложнения после операции необходимо периодически посещать офтальмолога. Данное состояние лечится таким же методом, как и другие отслоения.
Во время проведения операции возможно возникновение непредвиденных осложнений, к которым относится хориоидальное кровоизлияние. Кровь выливается из питательных сосудов сетчатки. Наблюдается такое состояние при АГ, внезапном подъеме ВГД, атеросклерозе, афакии. Причиной недуга может послужить слишком маленькое глазное яблоко, старческий возраст, воспалительный процесс.
Кровотечение может остановиться само собой. Но известны случаи, когда оно приводило к сложнейшим последствиям, на фоне которых пациенты теряли глаз. Необходимо применить комплексную терапию для устранения кровотечения. Дополнительно назначают кортикостероиды, препараты циклоплегического и мидриатического действия, антиглаукомные средства. Иногда показано хирургическое вмешательство.
Хориоидальное кровоизлияние
Если оперируется катаракта, осложнения могут быть представлены в виде эндоофтальмитов. Они могут вызывать резкое снижение зрения, что приводит к абсолютной его потере. По статистике, частота появления составляет 0,13-0,7%
Способствующие возникновению патологии факторы — это ношение контактных линз, протеза парного глаза и применение иммуносупресивной терапии. Если в органе начался инфекционный процесс, он проявляется выраженным покраснением глаза, повышением светочувствительности, болезненными ощущениями и ухудшением зрения.
Для профилактики показана предоперационная инсталляция 5% повидон-йодом. Дополнительно в глаз вводится средство против бактерий. Большую роль играет качество дезинфекции инструмента, который используют для операции.
Как проходит операция
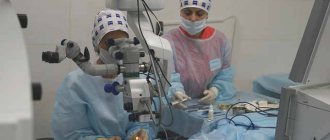
Замена хрусталика глаза при близорукости осуществляется методом факоэмульсификации, который практически не дает осложнений.
Операция занимает 15-30 минут и проводится под микроскопом в амбулаторных условиях.
Через разрез с помощью ультразвука хрусталик пациента превращается в эмульсию и затем удаляется. На его место имплантируется интроокулярная линза искусственный хрусталик, которая и будет в дальнейшем отвечать за фокусировку изображения на сетчатке. Иногда возникает необходимость поставить не одну, а две линзы, что также не является большой проблемой. Иол при близорукости и других операциях на хрусталике подбираются индивидуально с учетом особенностей зрения больного. Сделать это может только врач.
Получение квоты на операцию в течение короткого времени: возможно ли это?
Процесс оформления квоты на операцию реально ускорить, хоть и сделать это не всегда удается. Люди, которые знакомы со всей этой системой, рекомендуют следующее:
- Указывайте в заявлении конкретную больницу, в которой хотите оперироваться. Разумеется, данное лечебное учреждение должно входить в список государственных клиник, предоставляющих медицинскую помощь подобного плана. Свяжитесь с квотным комитетом больницы и узнайте, есть ли свободные квоты.
- Старайтесь как можно чаще связываться с куратором органа управления, в котором рассматривается вопрос о выделении квоты.
- Предоставьте два пакета документов: один в управление, второй — в квотный комитет клиники.
- Не следует ориентироваться на лучшие больницы города, особенно если Вы проживаете в таких крупных городах, как Санкт-Петербург и Москва.
- Очереди в клиниках могут быть огромными. Некоторые пациенты ждут квоты годами.
- Оплатите процедуру сами, а впоследствии верните всю или часть суммы путем обращения в Министерство здравоохранения. Учтите, что отечественные имплантаты, которые устанавливаются по квоте, дешевле. Вернуть деньги можно будет только за них. Импортные ИОЛ государство не оплачивает.
Возможные осложнения
Осложнения при оперативном лечении близорукости (миопии) связаны прежде всего с течением основного заболевания. Дело в том, что при миопии происходит увеличение глазного яблока, что влияет на все системы органа зрения. Могут возникнуть:
- 1) Дистрофические изменения в сетчатке
- 2) Разрывы сетчатки вследствие ее истончения
- 3) Уменьшение толщины наружной оболочки глаза (склеры)
- 4) Отслоение сетчатки
Именно поэтому замена хрусталика при миопии высокой степени назначается только после тщательного обследования и учета всех возможных последствий.
Оптимальный возраст проведения хирургического вмешательства – после 40 лет.
К этому времени способность к аккомодации частично утрачивается, и могут появиться первые признаки катаракты . Пациенту после операции необходимо регулярно посещать офтальмолога, чтобы следить за зрением и обнаружить осложнения на самой ранней стадии.
При каких офтальмопатологиях выдается квота на операцию на глазах?
Получить квоту на высокотехнологичное лечение глазного заболевания можно в следующих случаях:
- Воспаления сетчатой и сосудистой оболочек, кисты и новообразования, кровоизлияния в глазах на фоне деструктивных процессов в роговице, хрусталике или стекловидном теле;
- Разрыв или отслойка сетчатки с ее последующей деформацией;
- Врожденная или вторичная глаукома, которая сопровождается различными осложнениями, например, воспалительными процессами;
- Дефекты, которые стали последствиями хирургического вмешательства внутри глазного яблока;
- Опасная травма века, глаза (механическая или химический ожог);
- Доброкачественные и злокачественные опухоли орбиты;
- Врожденные аномалии хрусталика, роговой оболочки, мышечной ткани и других частей глазного яблока;
- Аномалии век, дефекты в структуре слезного аппарата;
- Изменения строения передней камеры глазного яблока, которые вызваны катарактой;
- Вторичная катаракта, ставшая причиной заболеваний сетчатки, сосудистой оболочки, хрусталика.
Порядок получения квот и список заболеваний, на которые распространяется льготное лечение, изменяются. Каждый год могут устанавливаться новые правила. Следует уточнять все эти вопросы у юристов или самому следить за изменениями в законодательстве.
Если подойти к этому вопросу основательно, то получить квоту вполне реально. Однако не стоит рисковать своим здоровьем. Катаракта — очень серьезная патология, которая может навсегда лишить человека зрения. Поэтому лучше потратить немного денег, часть которых затем можно вернуть через соответствующие структуры.
После операции
Замена хрусталика при близорукости достаточно отработанная операция. Послеоперационный период обычно переносится хорошо. Больного выписывают на следующий день после контрольного осмотра, а зрение восстанавливается практически сразу. Однако, необходимо соблюдать некоторые меры предосторожности, которые связаны, в основном, с необходимостью беречь прооперированный глаз от повреждений. Рекомендуется:
|
Как оформить квоту на операцию?
Есть два способа получения квоты на операцию по удалению катаракты: путем обращения в медицинское учреждение, где будет проводиться процедура, и через орган управления здравоохранения. В любом случае сначала придется записаться на прием к участковому врачу, который даст направление к офтальмологу. Он назначит все необходимые диагностические процедуры и назначит лечение. Окулист расскажет, как получить квоту на операцию и примет впоследствии решение о госпитализации.
Следующий этап — сбор документов. Они визируются главным врачом медучреждения, в котором пациент прошел обследование. Больному понадобятся:
- направление из больницы;
- выписка из карточки с полным описанием заболеваний с припиской о необходимости хирургического лечения катаракты;
- результаты анализов, флюорографии, ЭКГ, заключения отоларинголога и стоматолога;
- ксерокопия паспорта;
- копии свидетельств об обязательном медицинском и пенсионном страховании.
После сбора всех документов их необходимо отнести в орган местного управления здравоохранения. При этом учреждении работает специальная комиссия, которая распределяет квоты на операции по удалению катаракты и на лечение других заболеваний. Комиссия рассматривает пакет документов пациента не более 10 рабочих дней. Заседание обычно проходит без участия самого пациента. В случае принятия положительного решения документы пересылаются в больницу, в которой будет проходить оперативное лечение катаракты.
В больницах, обеспечивающих высокотехнологичное лечение, существуют квотные комитеты. Здесь документы изучаются еще 10 рабочих дней. На заседании должны назначить дату госпитализации пациента. Стоит понимать, что сроки соблюдаются далеко не всегда. Зачастую ждать приходится долго. О своем заключении квотная комиссия при больнице информирует куратора из управления здравоохранения. В течение трех недель он должен связаться с пациентом, чтобы назначить встречу с ним. Завершающий этап получения квоты на операцию по удалению катаракты — предоставление больному документа, в котором обозначены название клиники и дата госпитализации.
Как видно, процедура получения квоты достаточно длительная. Пациенту следует запастись терпением. Не забывайте, что в реальности все будет сложнее. Вас могут поставить в очередь на квоту на операцию.
Можно ли как-то ускорить процесс оформления?
Стоимость замены хрусталика при близорукости
Цена замены хрусталика при близорукости определяется в основном стоимостью искусственной линзы. Вы можете выбрать монофокальный хрусталик – он дешевле, но вам понадобятся очки для коррекции, так как видеть хорошо вы будете только на определенном расстоянии. Если же отдать предпочтение мультифокальному хрусталику, то очки не понадобятся – такая иол имеет несколько точек фокусировки для разных расстояний. Также в цену входят расходные материалы. Точную стоимость вы можете узнать в нашем прайсе в разделе операции при катаракте – факоэмульсификация.
Как можно сэкономить на операции по удалению катаракты?
Расходы на лечение заметно снизятся, если у Вас есть полис добровольного медицинского страхования. Он дает право на бесплатную диагностику и лечение в стационаре. Сама операция также будет бесплатной, но интраокулярная линза оплачивается пациентом. ИОЛ бывают нескольких типов. Сегодня их изготавливают из мягких материалов и напоминают они обычные контактные линзы. ИОЛ еще называют искусственным хрусталиком.
При желании Вы можете оплатить установку асферической, торической или даже мультифокальной линзы.
Она будет компенсировать и соответствующий дефект рефракции, например, астигматизм. Существуют даже интраокулярные линзы с защитой от ультрафиолета. Стоят они дорого, но обеспечивают максимально четкое зрение, которое при катаракте может быть утрачено полностью. Перед тем как принять решение, посетите несколько клиник, чтобы узнать цены на операцию.
Отзывы о замене хрусталика при высокой степени близорукости (миопии)
Можно с уверенностью сказать, что близорукость после замены хрусталика полностью исчезает и к пациенту возвращается нормальное зрение. Только иногда люди, перенесшие операцию, жалуются на незначительный дискомфорт в глазах – двоение предметов при некоторых ракурсах или мутность предметов на определенных расстояниях.
В целом, только около 5% больных отмечают в отзывах неудобства или появившиеся побочные эффекты.
Также отметим, что особенности организма у всех разные и это может оказывать влияние на послеоперационный период. Отзывы вы можете прочитать в соответствующем разделе сайта. Методика оперативного вмешательства такая же, как и при лечении катаракты.
Восстановительный период
Подробно о разновидностях и ходе операции вы можете прочитать
здесь. В этой статье внимание уделяется особенностям и поведению в послеоперационном периоде.
Каждый пациент ожидает, что после радикального лечения его жизнь изменится. Это не совсем так – для выздоровления необходимо время и соблюдение врачебных рекомендаций. Какие же бывают нюансы:
- По окончании процедуры допустимо онемение в глазу – это последствия действия локального анестетика. Пройдет самостоятельно через 1-2 часа.
- Послеоперационные назначения обычно включают глазные капли с антибиотиком для профилактики бактериальных инфекций, а также местные противовоспалительные средства для минимизации отека. Вам предоставят подробные инструкции в печатном виде по всем назначениям. При необходимости выдадут рецепт.
- В дневное время, особенно при хорошей инсоляции, рекомендовано использование солнцезащитных очков.
- Дома 1-2 дня желательно соблюдать постельный режим и стараться больше отдыхать.
- Не дотрагивайтесь до прооперированного глаза, не трите или чешите его. Не снимайте защитную повязку самостоятельно, если только специалист не дал вам иные рекомендации. Старайтесь не спать на боку со стороны травмированного глаза.
- К обычной повседневной жизни можно возвращаться уже через 2-3 дня. Но желательно избегать подъемов тяжести и интенсивных физических нагрузок.
Нормой является плохое зрение, блики и мерцания на 1-4 послеоперационные сутки. Затем все пациенты отмечают постепенную положительную динамику. Скорость восстановления индивидуальна.
Подготовка к операции
Замена хрусталика хирургическим путем осуществляется после осмотра пациента хирургом и определения необходимости лечения офтальмологического заболевания хирургическим путем. Перед проведением манипуляции больной должен сдать все необходимые анализы и проконсультироваться у других специалистов, отмеченных лечащим врачом на предмет отсутствия противопоказаний.
За 3-5 дней до операции нужно по графику закапывать в глаза антибактериальные капли, чтобы свести к минимуму риск инфицирования глаза. Другие особые рекомендации врач даст на предварительной консультации.
Противопоказания к проведению операции
Замена природного хрусталика осуществляется хирургическим путем. А как любая другая операция, данная манипуляция имеет ряд противопоказаний. Возможность и целесообразность проведения процедуры обозначается лечащим врачом при составлении анамнеза болезни и на основе полученных результатов предварительного обследования пациента.
Не рекомендуется проводить замену хрусталика в следующих случаях:
- при воспалительных и инфекционных заболеваниях глаз;
- если ранее диагностирована декомпенсированная глаукома, замена хрусталика может проводиться после нормализации внутриглазного давления;
- декомпенсация общего состояния;
- беременным и женщинам в период лактации не проводят операцию.
Процедура по замене хрусталика в офтальмологии считается в целом безопасной процедурой, поэтому в крайне редких случаях после операции возникают побочные эффекты. Главное – соблюдать все рекомендации лечащего врача.