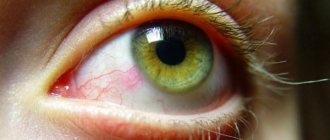
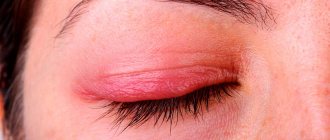
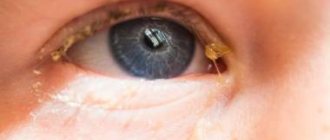
Дакриоцистит – воспаление, распространяющееся на слезной мешок. Патология более характерна для малышей первого года жизни, хотя встречается у детей старшего возраста и взрослых. У женщин болезнь диагностируется в 6-7 раз чаще, чем у мужчин.
При развитии воспаления слезной мешок, как и сама слеза, не может нормально функционировать. Из-за нарушения оттока жидкость застаивается, присоединяется инфекция и развивается патология.
Чтобы избежать развития аномалии, важно знать о причинах ее возникновения. Также следует помнить, что только своевременное обращение к врачу с такой патологией поможет избежать осложнений.
Что надо знать о дакриоцистите
При дакриоцистите в слезной железе развивается воспалительный процесс инфекционной природы. Это заболевание может быть врожденным или приобретенным, и иметь острое или хроническое течение. Чаще подобное воспаление связано с закупоркой или сужением слезно-носового канала. При этом отток слезной жидкости нарушен, что способствует беспрепятственному размножению различной болезненной микрофлоры с последующим воспалением слизистой «слезного резервуара».
Чаще всего дакриоцистит возникает слева. Это связано с тем, что левый носослезный канал и слезная ямка расположены под меньшим углом. Органы слезоотводящей системы склонны к появлению воспалений из-за особенностей их расположения: их слизистая граничит со слизистой носа и конъюнктивы глаза.
Поскольку соседние со слезовыводящим аппаратом органы (нос, глаз) богаты различной микрофлорой, любой застой при оттоке слез элементарно вызывает дакриоцистит.
Кто же чаще всего сталкивается с воспалением слезных мешочков? Пик этого недуга характерен для младенческого возраста и людей 60-70 лет. Кроме того, известно о некоторых анатомических особенностях, способствующих заболеванию дакриоциститом. Доказано, например, что дакриоциститом чаще болеют люди с круглой (брахицефалической) формой черепа, и плоским носом. У таких людей имеется ряд особенностей строения носослезного канала и ямки, способствующих появлению в них воспаления.
Если у новорожденных появление дакриоцистита не имеет связи с каким-либо полом, то дакриоцистит у взрослых чаще бывает у женщин.
Патогенез
Пусковой механизм дакриоцистита заключается в стенозе (сужении) носослезного канала, вследствие чего отток жидкости уменьшается или становится невозможным. Далее происходит накопление слезы в мешке, ее застой и присоединение патогенной микрофлоры, провоцирующей воспалительный процесс.
У новорожденных патология имеет схожий механизм развития и возникает на фоне врожденной аномалии носослезного аппарата. В норме пробка со слезного мешка отходит с первым вдохом младенца. В период внутриутробного развития канал закрыт пленкой, которая защищает его от проникновения околоплодных вод.
Этого не происходит, если наблюдается слишком плотная пробка. Как следствие, слеза не выходит в носовую полость, а накапливается в мешке. Занесение инфекции возможно как извне, так и при прохождении плода родовыми путями матери.
Симптомы дакриоцистита
Когда можно заподозрить у человека дакриоцистит? Чаще всего у пациента с острым дакриоциститом будут наблюдаться проявления в виде:
- постоянного слезотечения;
- отечности глазной конъюнктивы;
- боли в области орбиты глаза (часто с отдачей в зубы или нос);
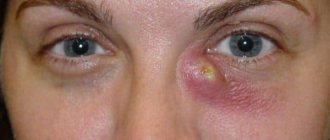
- припухлостью в области внутреннего уголка глаза (слезного мешка);
- появления выделений (слизи или слизи с гноем) при надавливании на область слезной ямки.
Нередко при остром течении этого заболевания слезный мешок сильно воспаляется и краснеет, а глазная щель полностью закрывается. При этом может подниматься температура и появляться общее недомогание (плохой аппетит, слабость, головная боль и др.)
Иногда дакриоцистит провоцирует появление конъюнктивита.
Вид глаза при дакриоцистите меняется в последующие дни болезни. Плотная болезненная припухлость в глазном углу через несколько дней размягчается, а покраснение исчезает. Обычно после этого формируется абсцесс (нагноение), который самостоятельно вскрывается наружу. Скопившийся гной выходит, и воспаление исчезает. Однако иногда процесс воспаления слезного мешка заканчивается образованием свища, по которому стекает гнойное содержимое слезно-носового канала.
При хроническом течении дакриоцистит может проявляться в виде:
- упорного и обильного слезотечения;
- сильного отека орбиты глаза (с большей выраженностью по утрам);
- появлением опухоли в области слезного мешка;
- появлением содержимого (гнойного или слизистого) при надавливании на слезные точки;
- красноты и отечности в области внутреннего века;
- проявлений (не всегда) ухудшения зрения (особенно периферического) из-за воспаления роговицы.
Часто дакриоцистит приобретает рецидивирующее течение и тогда недуг возникает часто, по нескольку раз в год.
Когда необходимо обратиться к врачу
Дакриоцистит у взрослых, лечение которого на ранних стадиях зачастую откладывается из-за слабо проявляющихся симптомов, может привести к распространению инфекции на окружающие ткани.
Поэтому за медицинской помощью следует обратиться при появлении:
- болезненной припухлости между внутренним уголком глаза и носом;
- регулярного слезотечения;
- гнойных и серозных выделений из уголка глаза при надавливании;
- повышенной температуры тела и общих симптомов интоксикации.
Лечением дакриоцистита занимается врач-офтальмолог. В зависимости от симптоматики и сложности протекания заболевания, дополнительно может потребоваться консультация: челюстно-лицевого хирурга, нейрохирурга, травматолога, оториноларинголога, стоматолога, невролога.
Дакриоцистит у детей
Дакриоцистит очень часто встречается у детей, бывая врожденным или приобретенным. Чаще всего дакриоцистит у малышей располагается с одной стороны, и лишь в 3% случаев процесс может быть двусторонним.
Симптомы острого дакриоцистита у детей мало отличаются от проявлений этого заболевания у взрослых. Недуг у малышей протекает с теми же симптомами красноты и отечности века с увеличением и болезненностью слезного мешка.
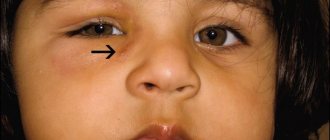
Однако у детей при дакриоцистите отек век часто очень сильный, с вовлечением верхнего и нижнего века. Иногда при этом малыш даже не может открыть глаз из-за сильнейшего воспаления. Нередко при этом у малышей отмечается температура и ухудшения общего самочувствия (лихорадка, озноб, отказ от еды, плаксивость).
Нередко у детей воспаление слезного мешочка распространяется в виде отека на глазную орбиту, щеку или нос.
Через несколько дней воспалительный очаг в слезном мешке желтеет и размягчается. Это говорит об образовании абсцесса, который часто самостоятельно вскрывается.
Дакриоцистит у новорожденных нередко протекает с минимальной выраженностью симптомов. При этом температура у малышей часто остается нормальной, и абсцесс не развивается.
Часто закупорка носослезного канала и воспаление слезного мешка у грудничка выглядит, как закисший глаз. Особенно сильно глаз закисает после ночного сна. Также глаза у малыша при этом недуге становятся мутноватыми.
При небольшом нажатии на слезный мешочек из него часто выходит слизь или гной.
И хотя дакриоцистит у новорожденных не заразен, этот диагноз требует обязательного обращения к врачу-офтальмологу.
Причины
Дакриоцистит обычно появляется, если по каким-то причинам происходит слезный застой, способствующий размножению микрофлоры в «слезных резервуарах» (каналах или мешке). При этом в глазном мешочке начинают размножаться микробы (стафилококк, стрептококк, менингококк, хламидии и др.)
Воспаление слезного мешка может возникать по многим причинам. Так, у новорожденных дакриоцистит может возникать по причине некоторых врожденных нарушений:
- сужения или полного заращения носослезного канала;
- не рассосавшейся вовремя желатинозной пробки;
- наличии мембраны внутри носослезного канала.
Также у детей дакриоцистит может быть приобретенным, по причинам:
- попадания пыли или инородного тела в слезно-носовой канал;
- воспаления глаз или носа (воспаление носовых пазух, гнойного конъюнктивита и др.);
- глазных травм.
У взрослых воспаление слезного мешочка может происходить в случаях:
- отечности при заболеваниях носоглотки (ринит, синусит, полипоз и др.);
- заболеваний глаз (гнойного или вирусного характера);
- травм глаз, носа или носослезного канала (ранения век, переломов носа, повреждений носослезного канала);
- попадания инородных предметов в глаза (пыль, грязь, песок).
Особенно часто воспаляется слезный мешок, если организм пациента ослаблен вследствие:
- аллергических проявлений в области глаз или носа (ринит, конъюнктивит);
- обменных нарушений (сахарный диабет и др.);
- ослабления иммунитета (после длительных болезней или стрессов);
- резких температурных перепадов;
- профессиональных вредностей (запыленности, химических соединений и др.)
Классификация
Выделяют две формы дакриоцистита:
| Форма | Характеристики |
| Острый | Проявляется как самостоятельное заболевание или обострение хронической формы воспаления слезного мешка. Сопровождается выраженной симптоматикой, гнойными выделениями. |
| Хронический | Развивается на фоне инфекционных патологий в соседних анатомических структурах (носовых пазухах, носу). На их фоне происходит сужение носослезного канала, последующее присоединение инфекции и развитие воспаления. Имеет волнообразное течение. |
Отдельно выделяют дакриоцистит новорожденных. Развивается он при врожденных аномалиях носослезного аппарата и встречается примерно у 7% малышей.
Обратите внимание! Присутствие такой аномалии не гарантирует развитие патологии, а лишь увеличивает риск ее возникновения при воздействии на организм малыша неблагоприятных факторов.
В зависимости причины воспаления слезного мешка, выделяют такие формы болезни:
- посттравматический дакриоцистит (после механических повреждений лицевого черепа);
- вирусный;
- бактериальный;
- паразитарный;
- микотический (грибковый);
- хламидийный (спровоцированный хламидиями).
Диагностика
Обычно диагностика дакриоцистита не сложная. Однако иногда следует отличать дакриоцистит от другого воспалительного заболевания глаз – конъюнктивита. При конъюнктивите глаза также краснеют, а симптомы связаны с проявлениями припухлости, жжения или зуда, небольших выделений из глаз.
Дакриоцистит же протекает без общего покраснения глаза, однако с сильным слезотечением.
Главным же отличительным симптомом дакриоцистита является выделение гноя или слизи при надавливании на область слезного мешка.
Нередко для выявления дакриоцистита используют цветовую пробу Веста или канальцевую пробу. При этом в глаз закапывается колларгол, а в носовой вход вводится тампон. По выходу красящего вещества из слезных путей можно судить о степени проходимости слезного канала. Если спустя 10 минут после введения колларгола на тампоне нет следов красящего вещества, значит, слезные пути непроходимы.
Также при диагностике дакриоцистита используются методы:
- диагностического зондирования слезных каналов;
- биомикроскопии глаз;
- флюоресцеиновой инстилляционной пробы;
- контрастной рентгенографии слезных путей;
- бактериологического посева для уточнения характера микрофлоры.
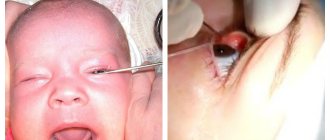
У грудничков и новорожденных дакриоцистит обычно диагностируется по упрощенной схеме, включающей осмотр офтальмолога и бактериологический посев содержимого слезного мешочка.
Лечение
Очень часто взрослым и детям врачи предлагают стационарное лечение дакриоцистита. Методы лечения до и после размягчения инфильтрата различны.
До созревания инфильтрата часто используют терапевтические методы в виде:
- Физиопроцедур для ускорения созревания абсцесса (УВЧ терапию, сухое тепло области слезного мешка).
- Витаминотерапию.
- Вскрытие созревшего абсцесса.
После вскрытия инфильтрата терапевтические мероприятия заключаются в:
- Дренировании раны с промыванием антисептическими растворами (раствор фурацилина, перекиси водорода или диоксидина).
- Использовании в течение 7-10 дней антибиотиков широкого спектра действия внутрь или в виде инъекций (чаще пенициллинов или аминогликозидов), нередко в сочетании с сульфаниламидными препаратами.
- Местном использовании антибиотиков в виде закладывания мазей (тетрациклиновой, эритромициновой и др.) и закапывания антибактериальных капель (мирамистина, гентамицина, сульфацил-натрия, ципромеда и др.)
- В детской практике для лечения используют глазные капли с антибиотиками (тобрекс, вигамокс, витабакт, альбуцид).
- При выраженной интоксикации (чаще у детей) используют внутривенно капельно дезинтоксикационные растворы (в виде хлорида кальция, глюкозы, гемодеза с аскорбиновой кислотой, гексаметилентетрамина).
- Возможно оперативное лечение дакриоцистита после снятия острого воспаления (дакриоцисториностомия). При этом дренируют полость слезного мешка хирургическим путем. Этот метод используется в основном взрослым пациентам, которые страдают повторным воспалением слезного мешка с постоянными рецидивами. Изредка метод используется и в детской практике (при хронических формах дакриоцистита), требуя «ювелирной» техники от хирургов для сохранения полноценного зрения ребенку. Операция не проводится при острых формах недуга или при обострении с гнойными выделениями из слезного мешочка. Реабилитация после операции длится около месяца и включает местное использование промываний и закапываний антисептическими растворами.
- Использование в качестве оперативного лечения современные методы лазерной и эндоскопической дакриоцисториностомии. Эта малотравматичная операционная методика позволяют обойтись без видимого послеоперационного рубца. По показаниям подобный метод хирургического лечения используется для детей или новорожденных. При этом вместо скальпеля используется лазер, вмонтированный в эндоскоп.
По сравнению с традиционной операцией, лазерно-эндоскопический метод позволяет обойтись без стационарного лечения, общего обезболивания и послеоперационного кровотечения. Однако подобный вид вмешательства более дорогостоящий, а также показан и не всем пациентам.
При дакриоцистите пациентам запрещены использование многих мероприятий, связанных с контактом с роговицей (использование контактных линз, накладывание повязок, методов УЗИ, тонометрии и др.) Подобные методы могут приводить к образованию гнойных язв роговицы.
Лечение дакриоцистита у новорожденных
При дакриоцистите у новорожденных в основном стараются обойтись без стационара. Чаще всего воспаление слезного мешка протекает у них в более легкой форме и связано с физиологическими особенностями организма. Обычно лечение дакриоцистита у грудничков производится методами:
Массаж при дакриоцистите
Массажем слезного мешка в течение 2-3 недель. Этот терапевтический метод эффективен в первые месяцы жизни ребенка в 90% случаев. При этом для массажа используются указательные пальцы. Обучиться массажу может каждый. Предварительно маме надо вымыть и продезинфицировать руки, а ногти обрезать коротко, сняв с них лак.
Методика массажа при дакриоцистите у новорожденных состоит из:
- Легких постукивающих движений указательным пальцем в районе слезных мешочков (лучше делать одновременно на обоих глазах).
- Проведением пальцем с легким нажатием от глазного уголка к переносице (10-15 раз). Важно вести движения именно сверху вниз, для очистки канальцев от их содержимого. Менять направление движений нельзя. Нередко при этом из уголков глазиков может выходить секрет, что говорит об эффективности массажа. Убирать капельки секрета лучше стерильными ватными тампонами, смоченными в раствор фурацилина или отвара лекарственных трав (ромашка, календула).
- Заканчивается сеанс легкой вибрацией области слезных желез.
- Массаж обычно делают 3-4 раза в день, чаще перед кормлением. По окончании сеанса врачи нередко рекомендуют закапать малышу в глазки раствор фурацилина (1:5000) или мирамистина (0,01%). Если массажа при дакриоцистите оказалось недостаточно, врачи назначают другие методы лечения (промывание и зондирование канальцев).
Нельзя проводить массаж при малейшем подозрении на гнойное воспаление. Иначе это может закончиться распространением инфекции и развитием опасного осложнения – флегмоны.
Промывание
Промывание и параллельное зондирование (или бужирование) слезно-носового канала. Производится, если другие методы оказались неэффективными. Зондирование и бужирование производятся через слезные точки носослезного канала и являются щадящей заменой оперативного лечения. Манипуляции обычно производятся под местным обезболиванием и длятся несколько минут. При этом форма зонда в виде конуса расширяет канал и прочищает его. Подобные манипуляции безболезненны для малышей, однако могут быть им неприятны. Завершают процедуру введением длинного зонда и использованием антисептических растворов. После зондирования используют цветовую пробу Веста для определения степени проходимости канала. Нередко требуется повторное зондирование или бужирование с интервалом в несколько дней.
Обязательно посещать врача при амбулаторном лечении дакриоцистита не реже 2 раз в неделю. Через 2 недели лечения врач определит эффективность проводимого консервативного лечения.
Операция
Оперативное лечение редко используется у новорожденных. Если же без операции не обойтись, предпочтение отдается малоинвазивным методам (лазерный метод). Традиционная операция производится под общим обезболиванием. Перед операцией проводится обязательная антибиотикотерапия для профилактики послеоперационных осложнений.
Редким, но очень опасным осложнением операции новорожденных, является абсцесс головного мозга из-за попадания инфекции из глазного мешка с венозной кровью в головной мозг.
Массаж глаз при дакриоцистите
Механическое воздействие используется преимущественно у детей, так как позволяет отделить эмбриональную пробку и ускорить ее выход наружу. Делать массаж необходимо ежедневно. В области расположения слезного мешка выполняются умеренные толчкообразные движения по направлению сверху вниз. За один прием делается 2-3 толкания. Рекомендуется проводить примерно 10 таких движений за каждую процедуру.
Длительность использования массажа для лечения дакриоцистита – 1-2 недели. Если результат отсутствует, прибегают к другим методам терапии.
Осложнения дакриоцистита
Обычно дакриоцистит протекает без серьезных осложнений. Однако некоторых случаях недуг может способствовать развитию осложнений в виде:
- камней слезных протоков;
- флегмоны орбиты;
- абсцесса слезного мешка;
- абсцесса головного мозга;
- сепсиса.
При запущенных системных заболеваниях у ослабленных больных дакриоцистит может дать толчок к возникновению серьезных патологий в организме. А такие осложнения, как абсцесс мозга или сепсис способны привести пациента к гибели.
Хотя дакриоцистит относится к хорошо изученным и поддающимся лечению недугам, запускать это заболевание категорически нельзя. Особо внимательно следует отнестись к воспалению слезного мешка у детей или ослабленных людей. Дакриоцистит может не только перейти в хроническую форму и существенно ухудшить качество жизни пациента, но и стать причиной различных серьезных для здоровья осложнений. Берегите ваши глаза!
Используемые источники:
- Аветисов С. Э., Егоров Е. А., Мошетова Л. К., Нероев В. В., Тахчиди Х. П. Офтальмология: национальное руководство // М.: ГЭОТАР-Медиа. — 2008.
- Бржеский В. В., Сомов Е. Е. Роговично-конъюнктивальный ксероз (диагностика, клиника, лечение) / 2-е изд., перераб. и доп. // С-Пб.: Левша. Санкт-Петербург. — 2003.
- Болезни слёзных органов: Монография / Черкунов Б. Ф. — Самара: ГП «Перспектива», 2001.
- Курский государственный медицинский университет