Эписклерит — это воспалительная реакция, при которой поражается эписклеральная ткань, расположенная между белочной и соединительной оболочкой.
Патология часто рецидивирует, протекает в легкой форме.
Эписклерит иногда проходит самостоятельно, но в большинстве случаев требует терапии. Согласно исследованиям чаще поражает женщин, нежели мужчин.
Для заболевания характерно развитие покраснения конъюнктивы, поэтому его часто путают с конъюнктивитом. Истинную причину заболевания часто не удается определить, поскольку многие больные не обращаются за медицинской помощью.
Причины
Глазное яблоко почти полностью окружено беловатой дермой (склера), которая защищает глаз от внешних воздействий. В отличие от других элементов глаза склера, состоящая из коллагеновой связки, является относительно сосудистой. Она простирается от места входа зрительного нерва до роговицы.
При этом дерма в месте перехода к роговице покрыта небольшим участком конъюнктивы. Под самой склерой проходит еще один слой соединительной ткани — эписклера. Она состоит из тонких коллагеновых пучков, свободной соединительной ткани и отделяет дерму переднего глаза от конъюнктивы.
Эписклерит вызывает воспаление этого слоя. В отличие от обычного склерита соответствующие воспаления присутствуют только поверхностно на эписклере и оставляют прилегающие слои склеры нетронутыми.
Заболевание провоцируют следующие причины:
- Инфекционные патологии. Бактерии и вирусы редко провоцируют воспаление. Наиболее распространенными являются туберкулез, болезнь Лайма, сифилис, опоясывающий лишай, герпес.
- Аутоиммунные болезни. К ним относят синдром Шегрена, ревматоидный артрит, болезнь Либмана-Сакса или СКВ.
К развитию болезни способны привести нарушения обмена веществ (подагра), болезни пищеварительного тракта (язвенный колит), сосудистые воспаления, раздражение зрительного нерва (при стрессах и переутомлении глаз).
Эписклерит у детей — редкое явление, особенно до 5 лет. Как правило, воспаление длится недолго и не приводит к развитию осложнений.
У детей старшего возраста эписклерит обычно ассоциируется с ревматологическими заболеваниями. Педиатрические ревматологи должны регулярно проверять зрение своих пациентов, так как глазные осложнения ревматических заболеваний могут привести к потере зрения.
Склерит
Некоторые люди считают, что эписклерит и склерит — одна и та же болезнь. На самом деле это разные заболевания, имеющие сходную симптоматику на ранних стадиях.
Склерит встречается реже, чем эписклерит, и протекает намного тяжелее. Обычно сочетается с основной аутоиммунной или системной болезнью. Чаще всего данной патологией страдают люди в возрасте 30-60 лет.
Склерит может привести к таким серьезным последствиям, как потеря зрения. Если лечение не проводится, воспаление переднего отдела сосудистой оболочки в некоторых случаях способно спровоцировать появление осложненной катаракты и вторичной глаукомы.
Симптомы склерита
Воспаление начинается в верхнем слое склеры (как и при эписклерите), затем затрагивает глубокие структуры.
Можно выделить следующие общие симптомы склерита:
- слезотечение и светобоязнь;
- внезапная «простреливающая» боль, иррадиирующая в голову;
- очень болезненное воспаление красно-фиолетового цвета в виде бугорка на склере.
Виды склерита
Поверхностный склерит характеризуется обширным повреждением склеры возле лимба. Часто воспаление охватывает сразу оба глаза. На поверхности склеры и конъюнктивы наблюдаются отек и гиперемия, а также боль в области глазного яблока. Слезотечения почти нет. Заболевание носит хронический характер, продолжаясь с периодами ремиссии несколько лет. Зрение не снижается.
Глубокий склерит может быть гнойным и гранулематозным.
При гранулематозном склерите происходит создание инфильтратов в глубоких слоях склеры. У пациентов появляется светобоязнь, боль в глазу и слезотечение. Часто переходит в хроническую форму. При воспалении радужной оболочки, ресничного тела, роговицы и склеры возникает кератосклероувеит.
Гнойный склерит отличается острым течением заболевания. При этой патологии формируется болезненный очаг в месте прохождения передних и задних ресничных артерий. Очаг воспаления — темно красного цвета с желтоватым оттенком, который через некоторое время становится мягким и вскрывается. Затем в этом месте может образоваться рубец, который в некоторых случаях самостоятельно рассасывается.
Классификация
Выделяют три формы заболевания:
- Узелковая. Данный тип эписклерита проявляется меньшей болезненностью, встречается редко. Характеризуется появлением узелка на определенном участке глазного яблока. Ткани вокруг него воспаляются, очаг постепенно распространяется.
- Мигрирующая форма заболевания проявляется гиперемированными плоскими очагами вблизи края роговицы. Сопровождается цефалгией и отечностью. Для данной формы характерна строгая периодичность рецидивов.
- Розацеа. Заболевание сочетается с розовыми угрями вокруг кожи, часто рецидивирует. Проявляется болезненными узелками на органах зрительного анализатора, поочередно.
Разновидности эписклерита
В зависимости от ощущений пациента и внешних признаков различают три вида эписклерита глаз.
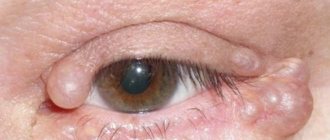
- Узелковый эписклерит. Распространяется сразу на оба глаза. При этом в области лимба (место присоединения склеры к роговице) появляются узелковые высыпания. При надавливании на веко человек испытывает болезненные ощущения. Проходят эти образовани примерно через месяц, после них остаются темные следы. Заболевание может рецидивировать довольно часто, причем узелки появляются уже в новых местах.
- Розацеа-эписклерит. При его течении узелки возникают то на одном, то на другом глазу, белок краснеет, веки опухают. Также для заболевания характерны угревые высыпания на коже лица.
- Мигрирующий эписклерит. Вблизи лимба появляются плоские очаги воспаления, при этом также отекают веки. Заболевание отличается кратковременным течением и проходит самостоятельно через несколько дней.
Симптомы
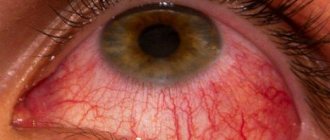
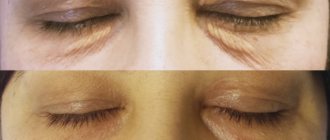
Эписклерит характеризуется ярко-красными пятнами. Глаз покрывается сеткой из воспаленных капилляров, образуется кровоизлияния в виде узелков.
Узелки сдвигаются, чувствительны. Ухудшение зрительного восприятия обычно не наблюдается. Эписклерит проявляется иначе. При воспалении наблюдается следующая симптоматика:
- слезоточивость;
- отечность;
- повышенная чувствительность к свету;
- напряжение глаза при перемещении зрачка;
- болезненность при пальпации.
Если глаза приобрели синюю окраску, требуется немедленное обращение в больницу. Данное состояние называется склеритом.
Фото
Меры профилактики
Профилактика эписклерита
Чтобы предупредить развитие эписклерита, нужно принимать комплекс профилактических мер:
- защищайте органы зрения от негативных факторов, особенно если вы работаете в строительной промышленности, где нужно всегда носить средства индивидуальной защиты;
- соблюдайте правила личной гигиены и следите за тем, чтобы все члены вашей семье это делали (особенно дети);
- не позволяйте маленьким детям играть предметами с мелкими деталями, которыми можно повредить глаза;
- все инфекционные заболевания необходимо лечить своевременно;
- в летний период, когда солнце очень активное, носите солнцезащитные очки. Это позволит уберечь глаза не только от негативного воздействия ультрафиолетовых лучей, но и от мелких насекомых и пыли;
- регулярно проводите профилактические обследования у врача, особенно при появлении каких-либо проблем с работой зрительной системы.
Регулярно посещайте офтальмолога
Несмотря на то, что эписклерит протекает легко в большинстве случаев, его симптомы игнорировать нельзя. Любые патологические процессы, тем или иным образом затрагивающие органы зрения, могут привести е серьезным последствиям.
Диагностика
Диагноз проводится офтальмологом. Он исследует пораженный глаз внешне на наличие таких отклонений, как красноватые узелки и сильное слезотечение.
Пациента опрашивают о других симптомах и существующих заболеваниях. Затем проводится биомикроскопический анализ пораженного глаза. Таким образом, врач определяет, распространилось ли воспаление на более глубокие слои тканей.
При затруднении в постановке диагноза используют раствор Фенилэфрина в концентрации 2,5%. Он позволяет отличить эписклерит от глубокого поражения.
Профилактические мероприятия:
- применение для глаз защитных средств (предохранение от попадания химических компонентов, инородных тел);
- укрепление иммунитета;
- обеспечение глазам достойного отдыха;
- своевременная терапия при хронических заболеваниях;
- медицинские осмотры;
- забота о гигиене глаз.
Прогноз течения заболевания благоприятный. Характерны периодические рецидивы. Болезнь длится 7-15 дней, перерыв до 3 месяцев. Осложнения идентифицируются редко.
Однако, важно выяснять причины болезни, не заниматься самолечением во избежание инфицирования более глубоких тканей и снижения качества зрения.
Видео на тему:
Статьи по теме:
- Нистагм глазного яблока: что это такое и как лечится
- Дальтоники. Какие цвета не различают эти люди?
- Макулодистрофия сетчатки глаза: код по МКБ-10, лечение, формы
- Увеит: фото, симптомы, лечение, причины возникновения
Лечение
При появлении симптомов воспалительного процесса следует немедленно обратиться к окулисту. Однако эписклерит имеет свойство проходить самостоятельно, признаки долгое время остаются незамеченными.
Если появились неприятные симптомы, назначают противовоспалительные медикаменты. Главной рекомендацией является покой. Важно избегать зрительного перенапряжения, чтобы состояние не ухудшилось.
При наличии жалоб назначают следующую схему лечения:
- Глазные капли с гиалуроновой кислотой используют для увлажнения пораженного глаза. Временно приостанавливаются такие виды деятельности, как длительная работа за компьютером и исключаются яркие источники света.
- При тяжелом воспалительном процессе помогают стероидные глазные капли. Например, Тобрадекс. Препараты используют в течение короткого периода, поскольку могут привести к ухудшению симптомов и развитию побочных реакций.
- Охлаждение. При отеках и болях к пораженному глазу прикладывают прохладные компрессы. Холод препятствует распространению воспалительного очага. Для компрессов используют любые травяные экстракты.
Если заболевание появилось по причине ревматоидного артрита или подагры, прописывают пероральное применение салицилатов и бутадиона. При инфекционных поражениях назначают антибактериальные средства в виде таблеток, капель или мазей.
Эписклерит, спровоцированный туберкулезом, лечится с помощью иммунномодулирующей терапии и химиотерапии, которая основывается на применении противотуберкулезных медикаментов.
Из домашних средств рекомендуется использовать подсолнечное масло и золотой ус, отвар горькой полыни, цветки ромашки и василька. Из них готовят отвары для промываний глаз. Использовать до 4 раз в сутки в течение 14 недель.
Применять для профилактики здорового глаза. Использовать для промываний органов зрения разные полотенца, чтобы не занести инфекцию в здоровый глаз.
Цены на лечение при эписклерите
Стоимость лечения эписклерита в «МГК» рассчитывается индивидуально и будет зависеть от объема проведенных лечебных и диагностических процедур. Записаться на прием или уточнить стоимость той или иной процедуры можно, обратившись по телефону в Москве или онлайн, воспользовавшись соответствующей формой на сайте, вы также можете ознакомиться с разделом «Цены».
Перейти в раздел «Цены»>>>
Дагаев Адам Хусейнович
Как подтверждается диагноз эписклерита?
При жалобах пациента на покраснение глаз офтальмолог проводит полную диагностику, включающую:
- определение остроты зрения;
- биомикроскопия – осмотр на щелевой лампе;
- тонометрия – измерение внутриглазного давления.
При необходимости – осмотр глазного дна, УЗИ глазного яблока и орбиты, взятие мазков с конъюнктивы на флору.
При подозрении на системную причину возникновения покраснения пациент направляется на консультацию к смежным специалистам – ЛОР-врачу, стоматологу, аллергологу, ревматологу.
Иногда сложно определить покраснение глаза связано с эписклеритом, склеритом или конъюнктивитом. Для точной постановки диагноза проводится проба с фенилэфрином 2,5%. В покрасневший глаз закапывается 1 капля данного лекарственного препарата, при этом сначала бледнеют конъюнктивальные сосуды, спустя 1-2 минуты эписклеральные, а вот сосуды склеры остаются неизменёнными даже спустя 5-10 минут. Таким образом, если покраснение глаза связано с эписклеритом, оно бледнеет спустя 1-2 минуты после начала теста.
Фото: https://pixabay.com/photos/optometrist-doctor-patient-eye-91751/
Какие факторы провоцируют развитие эписклерита?
Чаще всего эписклерит глаза является самостоятельным заболеванием, возникающим спонтанно без веских причин. В редких случаях он может возникать при коллагенозах, подагре, ревматоидном артрите, системной красной волчанке или других болезнях соединительной ткани, наличии герпетической вирусной инфекции в организме, при болезни Лайма или при сифилисе.
Иногда заболевание связано с другими аутоиммунными воспалениями. Эписклерит часто рецидивирует, но практически никогда не переходит в более серьёзную патологию – склерит.
Поражение эписклеры происходит при проникновении воспалительной реакции из кровеносного русла в опорную ткань глаза. Факторами риска могут стать инородные тела, термические и химические ожоги глазного яблока, частые аллергические и вирусные конъюнктивиты.
Женщины чаще подвержены данной патологии, чем мужчины. У многих обследованных пациентов с эписклеритом выявлен повышенный уровень мочевой кислоты в крови.
Возможные осложнения
Осложнения при эписклерите бывают в том случае, если своевременно не оказать правильное лечение и не обратиться к врачу. Заболевание может пройти самостоятельно, но стоит учитывать, что в этом случае оно иногда может стать хроническим. Это грозит тем, что мучиться с этим недугом придется постоянно и его появление будет частым.
Также в воспалительный процесс, особенно спровоцированный инфекцией, может втягиваться конъюнктива, роговица, хрусталик. При поражении последних двух органов заметно снижается острота зрения, и, если задействована сосудистая оболочка передней камеры глаза, то повышается внутриглазное давление, мутнеет хрусталик.
Если заболевание приобрело хроническую форму, то со временем эписклера истончается, что приводит и к истончению склеры, может развиваться сухой кератоконъюнктивит (синдром сухого глаза), стафилома склеры.
Эписклерит следует лечить своевременно, иначе в качестве осложнений может выступить его хроническая форма.
Физиотерапевтические методы в лечении заболевания
Электрофарез
В комплекс терапевтических мероприятий по устранению симптомов эписклерита входят и физические методы лечения:
- Электрофорез назначают в случаях диагностирования туберкулезно-аллергической формы заболевания. Лекарство вводят посредством электродов с силой тока до двух микроАмпер в течение восьми минут. При обнаружении инфекций, вызывающих хроническую форму воспаления эписклеры, глубоких инфильтратах процедуру проводят с использованием антибиотиков, двухпроцентного раствора хлорида кальция до двух раз в день.
- В основе фонофореза – воздействие энергией ультразвука, помогающего проникновению лекарственного средства в пораженные ткани. Однопроцентный гидрокортизон после его введения снимает отечность, обеспечивает обезболивание, уменьшает гиперемию. Сеансы проводят с помощью ванночек. Применяют метод при имеющихся артритах разной этиологии, вызывающих отечность наружного слоя склеры.
- Коротковолновое облучение пораженного места ультрафиолетовыми лучами позволит убрать очаги воспаления на эписклере быстро, восстановить ткани. Для процедуры используют тубус с косым срезом.
- Диадинамотерапия основана на использовании токов различной формы и частоты. Положительное действие метода в активизации периферического кровообращения, ослаблении воспалительного процесса, снятии отечности тканей. Воздействие осуществляется через сомкнутые веки четыре-шесть минут.
Физические методы являются дополнительным средством в лечении эписклерита.
Подробнее о причинах, симптомах и лечении эписклерита глаза — на видео:
♦ Рубрика: Заболевания.
Факторы риска
Как последствие системного аутоиммунного заболевания, склерит чаще встречается у женщин среднего или пожилого возраста. Это обычно происходит в четвертом-шестом десятилетии жизни. Мужчины имеют больше шансов заболеть инфекционным склеритом, чем женщины.
Пациенты, имеющие в истории болезни крыловидную операцию с добавочной митомицией или бетаадминистрационным облучением, имеют более высокий риск развития инфекционных склеритов из-за дефектов в вышележащих конъюнктивы тканях с образованием кальцинирующего некроза склеры.
Двусторонний склерит чаще наблюдается у больных с ревматической болезнью. Две или более хирургические операции могут способствовать наступлению хирургического, индуцированного склерита.