- Возраст до 18 лет.
- Толщина роговицы менее 400 мкн.
- Системные аутоиммунные заболевания.
- Воспалительные процессы глаз.
- Рубцовые изменения роговицы.
- Периоды беременности и лактации.
- Аллергические конъюнктивиты.
Этапы роговичного кросслинкинга
Технически операция кросслинкинга роговицы глаза осуществляется в двух вариантах: классическим и трансэпителиальным способами.
Классический стандартный кросслинкинг выполняется с механическим удалением с роговицы поверхностного эпителиального слоя. К достоинствам методики следует отнести глубокое пропитывание рибофлавином пластов роговицы, а следовательно, и результат процедуры выше. Недостаток – частичное помутнение центральной зоны роговицы и длительное восстановление зрения.
Транэпителиальный способ проходит без травмирования роговицы. Инстилляция раствора рибофлавина осуществляют прямо на поверхность роговицы. Эта методика более щадящая и безопасная, но за счет того, что рибофлавин плохо всасывается через неповрежденную роговицу, эффект процедуры гораздо меньше, чем при классическом варианте.
Кератоконус — почему роговица в форме конуса опасна для зрения?
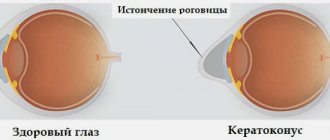
Кератоконус представляет собой невоспалительное глазное заболевание, при котором происходят структурные изменения в роговой оболочке. В результате она становится более тонкой и принимает форму конуса (в норме роговица имеет сферическую форму).
Заболевание обусловлено тем, что волокна, которые формируют структуру роговой оболочки утрачивают свои прочностные свойства. Под влиянием внутриглазного давления происходит выпячивание органа. Обычно характерные изменения при кератоконусе затрагивают оба глаза. На фоне патологии, из-за неравномерного преломления световых лучей, снижается острота зрительной функции, человек может видеть предметы размытыми, искаженными. То есть наблюдаются нарушения зрения, характерные для близорукости и астигматизма.
Кератоконус обязательно нужно лечить, в противном случае могут произойти необратимые нарушения, вплоть до полной потери зрения. Одной из эффективных лечебных методик является кросслинкинг роговицы.
Показания и противопоказания
Кератоконус — основное показание для проведения кросслинкинга. При этой патологии сферическая часть роговой оболочки глаза меняется и принимает конусовидную форму.
Вопрос о появлении кератоконуса остается дискуссионным в научных кругах. В последнее время офтальмологи склоняются к наследственно-метаболической версии происхождения заболевания. То есть возможность развития кератоконуса передается по наследству, но болезнь проявляется под действием провоцирующих факторов (эндокринные нарушения, общие заболевания и пр.)
Необходимость проведения лечения обоснована тем, что деформация роговицы все время прогрессирует, зрение ухудшается. Важным фактором является то обстоятельство, что кератоконус чаще всего развивается у молодых людей в возрасте до 30 лет. Если ничего не предпринять, пациенту грозит потеря зрения и инвалидность.
Встречаются другие патологии роговичной оболочки глаза, которые также являются показаниями для проведения кросслинкинга.
Список показаний к проведению процедуры:
- Кератэктазия после эксимерных лазерных рефракционных операций (вторичный кератоконус).
- Кератомаляция (размягчение роговичной оболочки глаза).
- Буллезная кератопатия (патология роговичной оболочки, характеризующаяся отечностью тканей и сопровождающаяся болевым синдромом).
- Краевая дегенерация роговицы (редкое дегенеративное заболевание роговицы, характеризующееся истончением тканей по краю).
- Язвенные поражения роговицы.
- Кератоглобус (наследственное, реже приобретенное заболевание, при котором передняя часть роговицы выпячивается вперед, приобретая полукруглую форму).
- Дистрофия Фукса.
Все эти патологии являются показаниями для проведения кросслинкинга роговицы.
Список противопоказаний не велик, но все же существуют обстоятельства, при которых кросслинкинг не проводят:
- Значительное истончение роговичной оболочки глаза (тоньше 400 микрон).
- Наличие большого количества рубцов.
- Возраст до 15 лет.
- Острые воспалительные процессы в глазу.
- Тяжелые психические расстройства у пациента (если психическое заболевание имеет волнообразное течение, то в некоторых случаях можно провести процедуру, когда пациент чувствует себя удовлетворительно).
- Непереносимость местных анестетиков.
- Непереносимость рибофлавина (витамин B2).
Не все противопоказания являются абсолютными. Например, когда ребенок достигнет возраста 15 лет, ему можно будет провести процедуру. Также кросслинкинг можно выполнить, когда будет устранен воспалительный процесс.
Кросслинкинг роговичного коллагена — что это за операция?
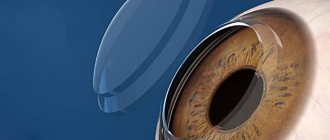
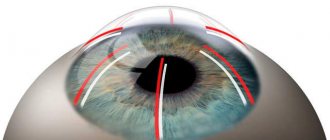
Название «кросслинкинг» образовано от соответствующего английского слова cross-linking, что в переводе означает «перекрещивающиеся связи». Такое наименование отражает суть процедуры. В процессе операции врач-офтальмохирург при помощи специального оборудования создает между коллагеновыми волокнами роговой оболочки новые химические связи, усиливающие ее структуру и увеличивающие плотность. Уплотненная роговица способна лучше удерживать форму, что позволяет остановить ее дальнейшее выпячивание и прогрессирование кератоконуса.
Раньше лечение кератоконуса проводилось только хирургическим путем — через пересадку роговой оболочки. Изобретение новой методики позволило успешно лечить данную патологию малоинвазивным методом.
Процедура по укреплению роговицы кросслинкинг позволяет добиться сразу нескольких положительных эффектов:
- уплотняет основное вещество;
- замедляет или прекращает истончение роговой оболочки;
- останавливает прогрессирование патологии;
- улучшает зрение: по статистике, половина пациентов, прошедших подобную процедуру, начали видеть на одну строку больше в офтальмологической таблице, 30% людей — на две строчки больше и около 10% — на три строки;
- отложить на время или полностью избежать операции по пересадке роговой оболочки.
Следует отметить, что сегодня данная процедура подходит для лечения не только кератоконуса, но также язвенных поражений и дистрофии роговой оболочки, кератомаляций и других патологий роговицы.
Кросслинкинг глаза — история создания метода
Создателем метода лечения кератоконуса при помощи кросслинкинга считается профессор Теодор Зейлер. В конце 20 века он предложил таким способом лечить ряд глазных болезней, в том числе останавливать прогрессирование кератоконуса. Первоначально исследования методики проводились на животных, затем на донорской роговой оболочке, и только после успешных экспериментов метод был опробован на пациентах с конусообразной роговицей.
На фото: профессор Теодор Зейлер
Стоит отметить, что первые попытки «склеить волокна» роговицы в ходе реакции окисления предпринимались еще до исследований профессора Зейлера. Так, в 90-е годы 20 века группа исследователей пыталась склеить коллагеновые волокна под воздействием теплового излучения, разных видов волн и ферментов. Тогда же ученые разработали прибор, который мог производить УФ-излучение.
Все эти исследования послужили базой для создания одной из самых эффективных и безопасных методик лечения кератоконуса.
Как выполняется восстановление роговицы по методу кросслинкинга?
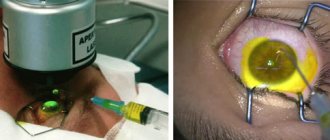
Операцию проводят под местной анестезией — с этой целью используют глазные обезболивающие капли. Сегодня в клиниках широко применяются две техники кросслинкинга — традиционная и трансэпителиальная. Обе проводятся в два этапа. Первый этап традиционного кросслинкинга предполагает полное удаление верхнего слоя роговой оболочки механическим способом и нанесение витаминного раствора рибофлавина. Он необходим для того, чтобы, с одной стороны, повысить чувствительность тканей к воздействию света, а с другой, чтобы во время процедуры защитить глубокие слои глаза от повреждения ультрафиолетом. Через 15 минут после внесения витамина В2 с помощью щелевой лампы врач проверяет, насколько хорошо увлажнились роговичные ткани витаминным раствором.
На первом этапе трансэпителиального кросслинкинга верхний слой роговицы не снимают, поскольку препарат, защищающий ткани глаза, хорошо проникает сквозь наружные слои. По этой причине данная техника проведения операции считается более щадящей и безопасной для пациента.
Второй этап процедуры в традиционном и трансэпителиальном методах идентичен. Врач с помощью специальной УФ-лампы в течение получаса (современные методики и оборудование позволяют сократить данный этап до 10 минут) воздействует на роговичный коллаген — кросслинкинг обеспечивает склеивание волокон внутри роговицы. После процедуры в глаза капают антибиотик, чтобы предотвратить вероятные осложнения, и закрывают прооперированную роговицу мягкой линзой. Обычно срок ношения контактной линзы составляет не более трех дней, на протяжении которых нужно продолжать использование антибактериальных капель. Когда линза будет извлечена, врач, скорее всего, назначит противовоспалительный препарат. Обычно на пятый день поверхностные слои роговой оболочки полностью восстанавливаются. Восстановление остроты зрительного восприятия может занять до полугода.
Симптомы кератоконуса
К симптомам кератоконуса относят:
- раздвоение изображение или несколько изображений одного объекта
- размазывание изображения
- изображение объекта видно как через стекло залитое дождем
- туманность изображения
- светобоязнь
- расплывчатость текста
- утомляемость глаз
- сильные ореолы от источника света
Коварность кератоконуса заключается в невоспалительном характере течения заболевания, развитие кератоконуса сказывается на ухудшении зрения практически без боли в глазах.
Проверка на кератоконус
Простая проверка на кератоконус доступна дома, для этого прикрыв один глаз нужно рассмотреть белую точку на черном фоне листа, если Вы видите несколько изображений точки или ее размытость, то следует посетить окулиста. Другой глаз проверяется аналогично. Такой тест дает лишь примерный результат, лучший вариант это диагностика на кератоконус у глазного врача.
Диагностика кератоконуса
Проверка на кератоконус тестом или наличие симптомов не может однозначно диагностировать кератоконус, поэтому важно своевременное обращение в глазную клинику.
Диагностировать заболевание кератоконусом в зависимости от стадии, возможно при осмотре у офтальмолога, проведении первичной диагностики зрения и дополнительных методов обследования с помощью щелевой лампы, биомикроскопии, скиаскопии, кератотопографии, кератопахиметрии, компьютерной кератометрии.
Лечение кератоконуса
Успешность и методы лечения кератоконуса сильно зависят от стадии кератоконуса при которой происходит обращение к лечащему кератоконус доктору. Для лечения кератоконуса, в настоящее время используют следующие методы.
Методы лечения кератоконуса
Оптимальный метод лечения определяется врачом и зависит от стадии развития кератоконуса. При начальных стадиях кератоконуса применяется консервативное лечение. К методам консервативного лечения кератоконуса относят:
Ношение контактных линз — твердость контактных линз препятствует прогрессированию деформации роговицы на самых ранних стадиях кератоконуса. При лечении кератоконуса возможно комбинированное ношение твердых и мягких линз, гидрофильных, склеральных линз. Однако, этот метод не излечивает кератоконус, а замедляет скорость его развития.
Уф кросслинкинг – в настоящее время, кросслинкинг коллагена роговой оболочки относится к современным консервативным способам лечения кератоконуса. Эффективность и безопасность такого лечения основана на уплотнении роговицы под воздействием ультрафиолета на рибофлавин.
Хирургическое лечение кератоконуса применяется в зависимости от индивидуальных особенностей и на последних стадиях развития кератоконуса. К хирургическим способам лечения кератоконуса относятся:
Имплантация стромальных колец (сегментов) при этом способе хирургического лечения кератоконуса происходит повышение твердости за счет имплантантов – полимерных стромальных полуколец. Такие сегментные кольцевые имплантаты приживаются и не видны в глазу не вооруженным глазом. После имплантации интрастромальных колец требуется закапывать противовоспалительные капли около месяца.
Кератопластика это пересадка роговицы от донора, кератопластика может быть сквозной и послойной. Такое хирургическое лечение имеет большую эффективность до 90%, но процесс восстановление зрения после операции может быть длительным ( до года).
Эксимерлазерная хирургия начального кератоконуса
Назначаемые методы лечения кератоконуса зависят от стадии развития болезни.
Стадии кератоконуса
Различают следующие стадии развития кератоконуса:
Начальные стадии I-II кератоконуса характеризуются незначительными морфологическими отклонениями роговицы глаза с видимыми нервными окончаниями, также неправильным астигматизмом и остротой зрения 1,0 – 0,5 для I стадии и 0,4 – 0,1 для II стадии кератоконуса.
При развитии заболевания в III стадию – хорошо видно помутнение роговицы в вершине конуса, наблюдаются трещины десцеметовой оболочки, снижение остроты зрения до 0,12-0,02.
Помутнение с истончением большей части роговицы характеризует течение болезни уже в IV стадии кератоконуса со снижением остроты зрения до 0,02-0,01, что без лечения кератоконуса ведет к практически полному помутнению роговицы глаза – переходу в V стадию кератоконуса.
Острый кератоконус выделен отдельно. Также классифицируют первичный или вторичный кератоконус и стационарный или прогрессирующий.
Причины возникновения кератоконуса
Несмотря на большой возраст заболевания, причины возникновения кератотонуса не выявлены. Одной из основных гипотез возникновения кератоконуса считают сбой в эндокринной системе и нарушение обмена веществ вследствие наследственности и ухудшения экологии в виде радиационного и ультрафиолетового фона.
Противопоказания к операции и возможные осложнения
Кросслинкинг роговицы глаза проводят только на ранней стадии кератоконуса. Кроме поздних стадий развития болезни, к числу противопоказаний относятся следующие:
- слишком истонченная роговица (менее 400 мкм);
- несовершеннолетний возраст;
- воспалительные болезни и состояния зрительных органов в острой фазе;
- общие патологии, затрагивающие дыхательную и сердечно-сосудистую системы;
- нервно-психические патологии.
Если операция требуется на два глаза, то процедуры выполняются с перерывом не менее трех месяцев.
Иногда после операции у пациента могут возникать осложнения, чаще всего временные и обратимые. Так, после процедуры может временно снизиться зрение или помутнеть роговая оболочка. В некоторых случаях появляется раздражение глаз или затягивается процесс регенерации тканей во время восстановительного периода. Серьезным, но крайне редким осложнением может быть расплавление роговицы.
В любом случае при кератоконусе важно вовремя поставить диагноз и подобрать адекватное лечение. Сделать это может только врач-офтальмолог, поэтому не стоит затягивать визит в клинику.
Если специалист порекомендует пройти процедуру кросслинкинга, значит данный метод видится ему наиболее эффективным и целесообразным в конкретном случае. Выбирайте проверенную клинику, надежных специалистов, и вероятность осложнений будет сведена к минимуму.
Возможные осложнения
Кросслинкинг роговицы считается безопасной процедурой, так как большинство осложнений проходит самостоятельно через некоторое время.
Последствия, возникающие после проведения кросслинкинга:
- Помутнение роговичной оболочки, выраженное в разной степени. Чаще всего, на зрение не влияет. Исчезает в течение полугода.
- Раздражение глаза. Исчезает в течение полумесяца после процедуры.
- Медленное восстановление эпителиального слоя, по сравнению с показателями нормы.
- Присоединение инфекции, реактивация герпеса.
- Расплавление роговичной оболочки.
- Временное ухудшение остроты зрения (восстанавливается через 1-12 месяцев).
Количество и тяжесть осложнений зависят от общего состояния пациента. Дольше восстанавливаются те больные, у кого имеются нарушения в иммунной системе организма. Последствия могут пройти через сутки, а могут сохраняться и до года.