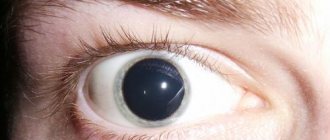
Причины мидриаза
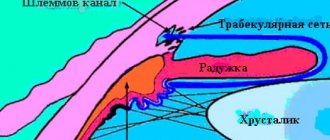
Форма и размер зрачка зависят от активности двух мышц, радиальной и циркулярной. Первая вызывает расширение зрачка, вторая ответственна за его сужение. Если у пациента происходит деформация циркулярной мышцы, нарушается ее мышечный тонус, то возникает мидриаз.
На активность циркулярной мышцы оказывают влияния внешние и внутренние факторы. В норме зрачок должен расширяться в условиях низкой освещенности, при возбуждении симпатической нервной системы (стрессовые ситуации, волнение или эмоциональный подъем).
Существуют провоцирующие факторы, приводящие к развитию патологического мидриаза:
- тупая непроникающая травма глаза, которая провоцирует развитие контузии органа;
- сдавливание глазодвигательных нервов;
- травма черепа и его основания, вызывающая повреждение нервных окончаний;
- интоксикация производными барбитуровой кислоты, ингибиторами ацетилхолинэстеразы, антигистаминными препаратами, эстрогенами;
- инфекционные заболевания, вызывающие поражение внутричерепных и глазных нервных узлов, мышц (ботулизм, полиомиелит, менингит);
- офтальмологические патологии (глаукома);
- выраженная гипоксия на фоне нарушения мозгового кровотока;
- новообразования в головном мозге (опухоли, гематомы);
- употребление наркотических препаратов;
- оперативное лечение отдельных структур зрительного аппарата;
- прогрессирующая форма сахарного диабета;
- паралич глазного нерва на фоне туберкулеза, интоксикации угарным газом.
Обследование врачом-офтальмологом
Врачи-офтальмологи, которые проводят осмотр пациента, используют мидриатики – глазные капли, расширяющие зрачок («Мидриацил», «Цикломед», «Мидримакс» и атропин; рис. 3). С широким зрачком осматривается периферия глазного дна, где специалист может выявить дистрофические изменения и даже отслойку сетчатки, а также обследуются структуры глаза с помощью щелевой лампы.
Рис. 3. Глазные капли, расширяющие зрачок (слева направо): «Мидриацил», «Цикломед», «Мидримакс» и атропин
Профессор Ю. З. Розенблюм рекомендует подбор очков проводить в четыре этапа: I. Обследование пациента в естественных условиях. Цель: определение статической рефракции каждого глаза. II. Обследование в условиях циклоплегии. Цель: точное определение статической (клинической) рефракции каждого глаза. III. Окончательное обследование в естественных условиях. Цели: оценка состояния динамической рефракции и бинокулярных функций и на основании полученных результатов – выбор коррекции для дали и для чтения. IV. Обследование пациента в готовых очках. Цель: проверка правильности изготовленных очков и переносимости пациентом, при необходимости изменение назначенной коррекции. Рассмотрим подробнее II этап – обследование в условиях циклоплегии. Циклоплегия представляет собой медикаментозный паралич цилиарной мышцы. Золотой стандарт циклоплегии – это закапывание капель атропина в возрастной дозировке (атропин 0,1% – на первом году жизни, 0,5% – в 5 лет, 1% – в 10 лет и старше). Препарат закапывается 2 раза в день, утром и вечером, после еды по одной капле 3 дня. Значительно чаще используются средства более мягкого и кратковременного действия: «Цикломед» 1%, «Мидриацил» 1%. Эти растворы закапывают по одной капле 2 раза с интервалом 10 мин. После циклоплегии врач-офтальмолог может провести ретиноскопию (скиаскопию), авторефрактометрию и получить данные циклоплегической рефракции, выявить нарушения оптической системы глаза. Радужная оболочка и цилиарное тело имеют одинаковую иннервацию (глазодвигательный нерв), поэтому при циклоплегии расширяется зрачок (медикаментозный мидриаз).
Современная классификация
В зависимости от причин мидриаз может носить физиологический или патологический характер. В норме расширение зрачков происходит симметрично, затрагивает оба глаза.
В зависимости от типа провоцирующего фактора выделяют следующие формы патологического мидриаза:
- Медикаментозный. Офтальмологи создают искусственный мидриаз, чтобы оценить состояние внутренней оболочки глаза (сетчатки), провести необходимые хирургические манипуляции, снять мышечное напряжение. Для этого используют лекарственные препараты: Атропин, Скополамин, Эфедрин, Платифиллин. В подобных случаях расширение зрачка сохраняется в течение 10-24 часов;
- Травматический. Состояние развивается в ответ на различные повреждения зрительного аппарата, нервной системы. После хирургического вмешательства мидриаз может сохраняться на протяжении 1-2 лет;
- Спастический. Возникает на фоне спазма дилататора вследствие раздражения симпатических нервов (шейный отдел позвоночника), использования средств адренергического типа. Возникновение спастического мидриаза нередко свидетельствует о развитии тяжелых патологий (менингита, полиомиелита, сирингомиелического синдрома, заболеваний почек, печени);
- Паралитический. Причиной патологии является паралич глазного сфинктера на фоне заболеваний глазодвигательных нервов, центральной нервной системы, гидроцефалии, эпилепсии, ботулизма, болезни Паркинсона, глаукомы, использования наркотических средств. Зрачок в подобных ситуациях перестает реагировать на свет;
- Парадоксальный. Нарушения в работе нервной системы могут вызывать сужение зрачка в темноте и его расширение на свету. Данная патология встречается крайне редко.
Клиническая картина
Патологический мидриаз сопровождается возникновением следующей симптоматики:
- изменение формы зрачка (овальный или грушевидный);
- отсутствие или снижение реакции на свет;
- нарушение подвижности глазного яблока;
- отсутствии реакции на приближающиеся предметы.
Если мидриаз развивается на фоне травмы, то диаметр зрачка варьирует от 8 до 10 мм. Патологическое состояние может исчезнуть после выздоровления пациента или становится постоянным. Травматический мидриаз протекает на фоне таких симптомов:
- слезотечение;
- болезненность и выраженный дискомфорт в области глаз;
- светобоязнь;
- повышенная утомляемость во время чтения или работы за компьютером;
- снижение реакции на свет;
- частичная афферентная недостаточность.
Паралитический тип мидриаза провоцирует возникновение косоглазия, опущения верхнего века. При спастической форме пациенты отмечают одностороннюю локализацию патологии, снижение реакции зрачка на свет и движение предметов, дискомфорт при ярком освещении.
Если мидриаз развивается на фоне вирусных инфекций, то приводит к утрате аккомодации.
Диагностические мероприятия
Чтобы определить причины возникновения мидриаза проводят комплексное обследование пациента, которое включает следующие этапы:
- тщательный сбор анамнеза;
- проведение визуального офтальмологического осмотра, чтобы выявить травмы, нарушения целостности тканей зрительного анализатора;
- назначение МРТ или КТ, чтобы определить патологические образования в тканях головного мозга;
- биохимическое исследование крови;
- проведение общего анализа крови, чтобы выявить воспалительные процессы;
- неврологический осмотр, который заключается в определении наличия реакции на свет, косоглазия, диплопии, нарушения дыхания;
Консультацию офтальмохирурга, нейрохирурга или онколога при необходимости.
Диагностика
Невзирая на то, что мидриаз обладает довольно специфической симптоматикой, для выявления причин и установления правильного диагноза требуется только комплексный подход.
В первую очередь клиницисту необходимо:
- ознакомится с историей болезни для поиска патологического источника;
- собрать и проанализировать жизненный анамнез – это поможет диагностировать медикаментозный иди травматический мидриаз;
- провести тщательный офтальмологический осмотр;
- детально опросить пациента для получения полной клинической информации касательно течения такого недуга, что иногда помогает выявить базовое заболевание.
Среди инструментальных процедур выделяются:
- КТ и МРТ головы;
- рентгенография грудной клетки;
- ультрасонография внутренних органов;
- офтальмоскопия под мидриазом – для получения более детальной информации о состоянии глазного дна.
Офтальмоскопия
Что касается лабораторных тестов, то они ограничиваются осуществлением:
- общеклинического анализа крови;
- гормональными пробами;
- общим анализом урины;
- биохимией крови.
Кроме офтальмолога, в процессе диагностирования принимают участие:
- невролог;
- травматолог;
- эндокринолог;
- нейрохирург.
Особенности терапии
Для устранения медикаментозного мидриаза специального лечения не требуется. Но если расширение зрачка сохраняется на протяжении суток, то назначают препараты обратного действия – миотики (Салициловокислый физостигмин, Солянокислый пилокарпин и Бромистоводородный ареколин).
При возникновении патологического мидриаза лекарственные средства назначают, исходя из установленного диагноза.
Для нормализации состояния пациента обычно используют:
- М-холиномиметики (Гидрохлорид пилокарпина, Ацеклидин);
- Н-холиномиметики (Цитотин);
- Ноотропные препараты (Пирацетам, Луцетам, Фенотропил);
- Антиагреганты, чтобы восстановить мозговой кровоток;
- Гипогликемические средства пациентам с сахарным диабетом;
- Диуретики, чтобы устранить отечность в области головного мозга.
При обнаружении опухоли головного мозга, гематом медикаментозная терапия не приносит результатов. Устранить патологию можно только хирургическим путем.
Прогноз при мидриазе
Медикаментозный мидриаз проходит самостоятельно в течение суток. При травматической форме патологии прогноз в целом благоприятный. Мидриаз обычно сохраняется на протяжении 1-4 месяцев. После устранения основного заболевания можно вызвать сужение зрачка при помощи Пилокарпина.
Паралитический и спастический тип мидриаза имеют неблагоприятный прогноз. Исход напрямую зависит от формы основного заболевания, эффективности его терапии.
Специфической профилактики, которая позволила бы исключить возможность расширения зрачка, на данный момент не существует. Поэтому для предотвращения развития мидриаза следует регулярно проходить профилактические осмотры у офтальмолога, сбалансировано питаться, своевременно лечить заболевания глаз и нервной системы.
Профилактика и прогноз
Физиологический мидриаз не подразумевает применения каких-либо профилактических рекомендаций, а для снижения рисков развития подобного недуга необходимо придерживаться несложных правил.
Профилактика такой болезни включает в себя:
- полный отказ от спиртных напитков, никотина и наркотических веществ;
- недопущение каких-либо травм глаз;
- рациональное использование медикаментов, в особенности таких, как Атропин, Платифиллин и Скополамин: любой препарат не стоит принимать без одобрения лечащего врача;
- употребление в пищу только качественных продуктов;
- раннее выявление и комплексное лечение любых заболеваний, которые могут привести к развитию описываемого нарушения;
- регулярное посещение офтальмолога и иных специалистов, а также прохождение лабораторно-инструментального обследования в клинике.
Прогноз такой патологии будет благоприятным, если болезнь сформировалась на фоне провокаторов, которые не имеют под собой патологической основы. В противном случае исход полностью будет зависеть от этиологических факторов и их своевременного лечения.
Если Вы считаете, что у вас Мидриаз
и характерные для этого заболевания симптомы, то вам может помочь врач окулист.
Источник
Понравилась статья? Поделись с друзьями в соц.сетях: