Что такое глаукома
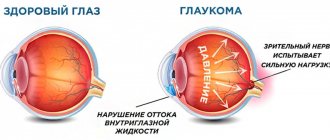
Глаукома – это тяжелое прогрессирующее глазное заболевание, обусловленное гибелью нервных волокон и клеток сетчатки, приводящее к необратимой слепоте глаза.
По данным ВОЗ (Всемирной организации здравоохранения), общее число глаукомных больных во всем мире составляет порядка 105 млн. человек, и в ближайшие 10 лет прогнозируется еще больший прирост, около 10 млн. человек. В РФ свыше 1 млн. зарегистрированных случаев глаукомы. Но предполагается, что реальные показатели числа глаукомных больных гораздо выше.
Глаукома занимает одну из лидирующих позиций среди причин потери трудоспособности и инвалидности по зрению, чем и определяется ее важнейшее социально–экономическое значение.
↑ Компрессионно-тонометрическая проба Вургафта
В качестве компрессора используется сор весом 50 граммов. При отсутствии склерокомпрессора можно воспользоваться офтальмодинамометром Байяра.
Методика исследования. Измеряется офтальотонус тонометром Маклакова весом 10 граммов сначала на одном глазу, затем производится в течение 3 МИНУТ компрессия глазного яблока склерокомпрессором.
Склерокомпрессор на глазном яблоке должен стоять строго вертикально. В связи с этим целесообразно ставить его в верхне-наружном квадранте ближе к месту прикрепления наружной прямой мышцы. Голова исследуемого при этом поворачивается в противоположную сторону от исследуемого глаза. После окончания компрессии производится повторно тонометрия.
Исследование левого глаза начинается через 15 минут (тонометрия, компрессия и снова тонометрия). 15-ти минутный перерыв между исследованиями одного и другого глаза делается для того, чтобы избежать окуло-окулярной реакции.
Для оценки пробы используется нижеприведенная таблица:
При положительной пробе, которая указывает на затруднение оттока, офтальмотонус после компрессии будет выше, чем указано во второй графе (ВГД после компрессии) .
При отрицательной пробе, свидетельствующей о хорошем оттоке внутриглазной жидкости из глаза, внутриглазное давление после окончания пробы меньше, чем указано в таблице.
При сомнительной пробе офтальмотонус в конце исследования равен цифрам, приведенным в таблице.
Проба противопоказана при близорукости свыше 3-х диоптрий и при выраженных явлениях склероза сосудов сетчатой и сосудистой оболочек.
Тонография по Кальфа — Вургафту.
Тонография по Кальфа-Вургафту производится под контролем эластотонометрии.
После тщательной эпибульбарной анестезии производится эластотонометрия — затем на роговицу устанавливается 15-граммовый тонометр Маклакова на 4 минуты. Сейчас же после компрессии проводится повторная эластотонометрия 15-граммовым тонометром, а затем — последовательно тонометрами 5,0, 7,5, 10,0 г. Диаметры отпечатков измеряются линейкой при обязательном использовании бинокулярной лупы. Полученные данные наносятся на номограмму для аппланационной топографии.
Объём выделившейся в момент томографии камерной влаги ( А V) определяется по номограмме от Pis второй ЭК до пересеченения с первой ЭК. Коэффициент легкости оттока (С—КЛО) вычисляется по формуле Гранта-Линнера:
Минутный объем камерной влаги (F =МОЖ) вычисляется по формуле =С (Ро — Pv). При определении минутного объема камерной влаги значение венозного давления в эписклеральных венах принимается равным 8 мм рт. ст.
Коэффициент Беккера вычисляется по формуле — Ро:С.
Так же, как и при проведении компрессионно-тоно-метрической пробы Вургафта, интервал между исследованиями обоих глаз следует сделать не менее 15 минут.
Тонографический метод исследования трудоемкий.
Но все это компенсируется результатами полученной инфор-мации о динамике внутриглазной жидкости. Тонография, как и другие методы исследования должна проводится не механически, а с творческим подходом. В момент исследования врач должен следить за величиной кружков, которые не должны отличаться по величине друг от друга при измерении одним и тем же тонометром. Тщательно с бинокулярной лупой при хорошем освещении измеряются диаметры кружков сплющивания. При соблюдении этих правил диагностическая ценность метода исследования повышается.
В норме величина истинного внутриглазного давления Ро колеблется от 8—18 мм рт. ст., КЛО (С) от 0,14 до 0,6 мм3/мин на мм. рт. ст. (средняя величина 0,28), средняя величина МОЖ ( F ) колеблется от 1,4 до 4 мм3/мин, коэффициент Беккера не превышает 100.
Какие виды глаукомы существуют
Говоря о видах глаукомы, для начала необходимо разобраться, как в норме циркулирует жидкость внутри глаза.
Внутриглазная жидкость секретируется отростками цилиарного тела, затем жидкость через зрачок проникает в переднюю камеру глаза и направляется в угол передней камеры. Данный угол образован задней поверхностью роговицы и передней поверхностью радужки. В вершине этого угла находится дренажная система, состоящая из трабекулярной сети (своеобразный фильтр, способствующий одностороннему движению влаги) и Шлемового канала. Жидкость, фильтруясь через трабекулярную сеть, попадает в Шлемов канал, затем через соединенные с ним коллекторные сосуды — в наружные вены, в составе которых и оттекает из глаза.
Описанный путь оттока является основным, по нему из глаза оттекает порядка 80-90% внутриглазной жидкости.
В зависимости от анатомии строения угла передней камеры глаза различают следующие виды глаукомы:
- Первичная открытоугольная глаукома (ПОУГ) – самый распространенный вид глаукомы, для которой характерно повышение внутриглазного давления (ВГД), атрофия зрительного нерва вследствие прогрессирующей гибели нервных волокон. При этом угол передней камеры открыт.
- Узкоугольная (и закрытоугольная) глаукома — возникает при наличии анатомически узкого угла передней камеры глаза, затрудняющего отток внутриглазной жидкости к дренажной системе глаза. При некоторых обстоятельствах (например, естественное расширение зрачка в темноте, или медикаментозное расширение зрачка во время диагностического осмотра) дренажная система может быть полностью заблокирована корнем радужки. Развивается острый приступ глаукомы, сопровождающийся резким критическим повышением ВГД, выраженной болью в глазу, головной болью на стороне поражения, внезапным ухудшением зрения (расплывчатость изображения, появление радужных ореолов перед глазами), покраснением глаза. Данное состояние грозит быстрой потерей зрения и требует срочного оказания помощи.
Также существуют следующие виды глаукомы:
- Вторичная глаукома – развивается в результате травмы глаза, воспаления в глазу, катаракты, опухоли, вызвана длительным приемом лекарств (кортикостероиды), в редких случаях хирургия глаза по поводу иного заболевания может спровоцировать развитие глаукомы.
- Глаукома нормального или низкого давления – для этой формы глаукомы характерна прогрессирующая атрофия зрительного нерва при цифрах ВГД в пределах нормального диапазона (причина развития данного вида глаукомы неизвестна, рассматривается теория нарушенного кровообращения зрительного нерва).
Существуют и иные виды глаукомы в зависимости от возраста и течения заболевания.
ВТОРИЧНАЯ ГЛАУКОМА.
Вторичная глаукома возникает как последствие тех заболеваний глаза, в результате которых нарушается отток водянистой влаги.
Встречаются:
- глаукомы увеальная (вследствие воспаления .сосудистой оболочки),
- факогенетическая (при смещении хрусталика),
- сосудистая (после, тромбоза вен сетчатки),
- травматическая (после контузий и проникающих ранений),
- может развиться вторичная глаукома при дистрофических, дегенеративных процессах, а также при опухолях глаза.
Факторы риска развития глаукомы
В настоящее время не сформулированы единые представления, не определены причины возникновения и механизмы развития глаукомы. Считается, что возникновению глаукомы способствует целый комплекс причин, которые в совокупности могут спровоцировать ее развитие.
Среди причин рассматриваются наследственность, особенности или аномалии строения глаза, сердечно-сосудистые, нервные и эндокринные системные нарушения.
Перечислим факторы риска развития глаукомы:
- Возраст – люди старше 55-60 лет подвержены высокому риску глаукомы, и с каждым последующим годом этот риск увеличивается.
- Наследственность, семейная предрасположенность.
- Расовая принадлежность (у лиц африканского происхождения глаукома встречается значительно чаще, у европейцев чаще встречается псевдоэксфолиативная глаукома, у азиатов – закрытоугольная глаукома, у японцев – глаукома нормального давления).
- Аномалии рефракции (при дальнозоркости – риск закрытоугольной глаукомы, при миопии – чаще встречается глаукома низкого давления, пигментная глаукома, поражения зрительного нерва развиваются быстрее).
- Нарушения кровообращения (наличие сопутствующей артериальной гипер– и гипотонии, вазоспастического синдрома, сахарного диабета).
- Длительное применения кортикостероидов (может спровоцировать повышение ВГД).
ВРОЖДЕННАЯ ГЛАУКОМА.
Врожденная глаукома является следствием недоразвития путей оттока водянистой влаги. Кардинальным признаком врожденной глаукомы является растяжение оболочек глаза, которые у новорожденных эластичны. Она может носить наследственный характер или развиваться во внутриутробном периоде.
Глаукома встречается с частотой 1 случай на 10000 новорожденных и ее могут диагностировать уже в родильном доме. Медицинские сестры могут заподозрить врожденную глаукому у новорожденного с увеличенным размером роговицы, которая в норме имеет у него диаметр 9 мм. Из-за растяжения и выпячивания глазного яблока вследствие увеличенного количества жидкости в глазу врожденную глаукому называют гидрофтальмом,, или буфтальмом (бычий глаз).
Лечение врожденной глаукомы хирургическое. Встречается глаукома, которая диагностируется у детей более старшего возраста, например, с энцефалотри геминальным синдромом, который выявляется по багровому пятну на коже лица — ангиоме. Дети с таким заболеванием, так же как и с нейрофиброматозом, должны находиться на учете у окулиста.
Симптомы глаукомы
В подавляющем большинстве случаев на начальных этапах глаукома себя никак не проявляет и протекает абсолютно бессимптомно!
Многие люди не подозревают, что страдают глаукомой, и замечают первые признаки ее проявления, когда значительная часть зрения уже безвозвратно утеряна. Вот почему ее и прозвали «тихий убийца зрения».
Как уже было сказано, при глаукоме гибнут нервные волокна, клетки сетчатки, что приводит к формированию атрофии зрительного нерва. Происходит постепенно сужение полей зрения с периферии, и человек может почувствовать «неладное», когда из всего поля зрения осталась лишь малая часть. Офтальмологи называют такое поле зрения «трубчатым» (чтобы примерно представить такое зрение, можете свернуть темный лист бумаги в трубочку и смотреть через нее как в подзорную трубу; представленный вашему взору обзор и является зрением пациента с далекозашедшей стадией глаукомы). Острота зрения в оставшемся «островке» поля зрения при этом может быть достаточно высокой.
Так как мы смотрим двумя глазами одновременно, и острота зрения поначалу не страдает, человек может и не заметить постепенного сужения его поля зрения. Этим заболевание и коварно. В редких случаях глаукомный процесс может начаться с острого приступа глаукомы, который характеризуется резкой болью в глазу, в голове, резким ухудшением зрения, появлением радужных ореолов перед глазами, размытостью изображения, покраснением глаза.
В случае появления этих жалоб необходимо в срочном порядке обратиться к офтальмологу! Неоказание своевременной помощи может грозить значительной потерей зрения в короткие сроки.
Рекомендации
Для снижения риска возникновения патологии необходимо выполнять следующие рекомендации:
- Отказываться от курения.
- Стараться не затруднять шейное кровообращение галстуками или воротниками.
- Регулярно посещать офтальмолога в профилактических целях.
О том, что такое глаукома, а также о профилактике и лечении патологии смотрите в видеоролике:
Данная статья проверена действующим квалифицированным врачом Виктория Дружикина и может считаться достоверным источником информации для пользователей сайта.
Оцените, насколько была полезна статья
5 Проголосовал 1 человек, средняя оценка 5
Понравилась статья? Сохраняй на стену, чтобы не потерять!
Стадии глаукомы
В зависимости от степени сужения поля зрения и поражения зрительного нерва различают следующие стадии глаукомы:
I – Начальная стадия – границы поля зрения в пределах нормы, однако имеются небольшие скотомы (слепые зоны) в парацентральных отделах + изменения диска зрительного нерва (ДЗН) в виде расширенной экскавации (ямка на ДЗН, которая прогрессивно расширяется вследствие гибели нервных волокон).
II — Развитая стадия – сужение границ поля зрения на 10° и более в верхне- и/или в нижненосовом отделах, изменения в парацентральных отделах поля зрения более выраженные + экскавация ДЗН шире, нежели при I стадии, в некоторых отделах ДЗН может доходить до его края.
III – Далекозашедшая стадия — концентрическое сужение поля зрения, вплоть до «трубчатого» зрения + практически полная экскавация ДЗН.
IV – Терминальная стадия – от зрения осталось только светоощущение, вплоть до слепоты и полной потери полей зрения + тотальная экскавация ДЗН.
Содержание:
- 1 Методика обследования в условиях стационара (ночного и круглосуточного)
- 2 Компрессионно-тонометрическая проба Вургафта
- 3 Нагрузочные пробы 3.1 Водно-питьевая проба
- 3.2 Темновая проба
- 3.3 Позиционная проба Hyams’a в модификации В. М. Петухова
Описание
При проведении профилактических осмотров возникает необходимость в наиболее короткий срок обследовать лиц с подозрением на глаукому. В тех случаях, когда при первичной тонометрии офтальмотонус достигает 25 — 26,0 мм. рт. ст., производится эластотонометрия (при необходимости 2—3 раза). Повторная эластотонометрия проводится непосредственно в учреждении, где производился профилактический осмотр. Это целесообразно рекомендовать для того, чтобы не отрывать лиц с подозрением на глаукому от работы и не загружать глазные кабинеты.
Если многократная эластотонометрия не позволяет установить диагноз, то дальнейшее обследование ведется в условиях глазного кабинета, а именно: проводятся проверки остроты зрения, поля зрения, офтальмоско-пня, биомикроскопия, гониоскопия, компрессионно -тонометрическая проба Вургафта или тонография под контролем эластотонометрии по Кальфа-Вургафту.
Следует отметить, что, несмотря на применение указанного комплекса исследований, вопрос диагностики может остаться неразрешенным. В таких случаях исследование должно продолжаться в условиях стационара, где применяется более сложный комплекс диагностических методов.
Многолетний опыт работы по ранней диагностике глаукомы указывает на преимущество исследования больных в условиях ночного стационара, где лица с подозрением на глаукому проверяются на фоне своего обычного ритма жизни и работы. Ночные стационары должны быть организованы на базе городских глазных отделений, Лица с подозрением на глаукому, проживающие в сельской местности, нуждаются в обследовании только в условиях круглосуточного стационара.
Диагностика глаукомы
Как уже было сказано, в подавляющем большинстве случаев глаукома на ранних стадиях протекает абсолютно бессимптомно. Поэтому важны периодические профилактические осмотры офтальмолога, особенно для людей, относящихся к группам риска по глаукоме. Учитывая необратимый характер глаукомного поражения, крайне важны ранняя диагностика и своевременное начало лечения глаукомы.
Осмотр по глаукоме включает себя:
- Опрос пациента для выяснения факторов риска глаукомы.
- Исследование остроты зрения.
- Измерение ВГД (но не забываем про глаукому нормального и низкого давления!).
- Биомикроскопия – осмотр переднего отрезка глаза.
- Офтальмоскопия (осмотр глазного дна) – оценка состояния ДЗН, его экскавации, сетчатки в целом.
- Пахиметрия – исследование толщины роговицы (важно для правильной интерпретации измеряемых цифр ВГД).
- Гониоскопия – осмотр угла передней камеры глаза с помощью специальной гониолинзы.
- Компьютерная периметрия – исследование полей зрения.
- ОКТ (оптическая когерентная томография) – компьютерный анализ ДЗН, экскавации, исследование толщины нервных волокон, слоев сетчатки на «клеточном уровне» (в микронах).
Оценка внутриглазного давления
Определение внутриглазного давления проводится в клинике профессора Трубилина в рамках комплексной проверки зрения и называется тонометрией.
Глазное давление измеряют контактным способом (тонометрия по Маклакову) и бесконтактным (пневмотонометрия). Преимущество последнего метода заключается в отсутствии необходимости обезболивания. В первом случае врачу удается оценить тонометрическое давление (Pt), а во втором – истинное (Po).
Тонометрия по Маклакову проводится следующим образом: после местной анестезии путем закапывания глазных капель на роговицу оказывается воздействие длительностью 1-2 секунды грузиком от 5 до 15 граммов. Предварительно грузик смачивается краской: по размеру и характеру отпечатка на роговице специалист оценивает степень ригидности и судит об уровне давления.
Норма глазного давления для Рt, определенного в ходе тонометрии по Маклакову с грузиком 10 г находится в диапазоне от 17 до 26 мм рт. ст. При оценке глазного давления с грузиком массой 5 г норма составляет от 11 до 21 мм рт. ст.
При измерении бесконтактным способом давление в норме должно находиться в пределах 9-21 мм рт. ст.
На полученные показатели при тонометрии влияет толщина роговицы, ригидность оболочек глаза. Для уточнения результатов диагностики выполняется пахиметрия: оценивается толщина роговицы в разных местах. Если роговица тонкая, то к полученным цифрам ВГД добавляют несколько единиц, при толстой – вычитают.
Внутриглазное давление обычно симметрично на обоих глазах. Если разница при правильном проведении обследования составляет более 2-х миллиметров, требуется дополнительная диагностика.
В течение суток глазное давление может быть различным. Наиболее высокий его уровень регистрируется утром, затем оно постепенно падает и достигает своих минимальных значений к ночи. Изменения давления у пациента в течение суток не должны составлять больше 5 мм рт. ст.
Лечение глаукомы
Основой лечения глаукомы является снижение внутриглазного давления (ВГД) и стабилизация его на уровне целевого значения. Снизить ВГД можно медикаментозным путем, при помощи лазерной хирургии и микрохирургии («ножевой» хирургии).
Основная цель лечения глаукомы – снизить внутриглазное давление (ВГД) до значений, при которых не будет прогрессии по сужению полей зрения, атрофии зрительного нерва и снижению зрительных функций.
На сегодняшний день существует 3 метода снижения ВГД:
- Лекарственная терапия
- Лазерная хирургия
- Микрохирургия («ножевая»)
Медикаментозное лечение
В большинстве случаев лечение глаукомы начинают с консервативных методов, путем назначения лекарственных препаратов, снижающих ВГД.
Существуют несколько фармакологических групп препаратов для снижения ВГД: одни снижают выработку внутриглазной жидкости, другие улучшают отток этой жидкости из глаза. Для удобства лечения (снижения количества закапываемых препаратов, кратности их закапывания в течение дня) разработаны комбинированные формы лекарств, содержащие две фармакологические группы препаратов в одном. Адекватность достигнутого гипотензивного режима определяется контрольными динамическими осмотрами. Во избежание развития тахифилаксии (привыкания) к лекарствам, следует производить их плановую замену на препараты из другой фармакологической группы.
Прогноз и профилактика
Полное выздоровление не может гарантироваться никакими методами. Их основная цель – сдерживать дальнейшее развитие открытоугольной глаукомы. Прогноз при ранних стадиях достаточно оптимистичен. Больной может вести привычный образ жизни, сохранять работоспособность. Утрата зрения при прогрессировании недуга является поводом для признания человека инвалидом.
Современная медицина не предлагает 100% избавления от болезни, но ее можно предотвратить. Главными профилактическими мерами являются ранняя диагностика и исключение причин, способствующих развитию глаукомы.
Возраст 40 лет считается особенно опасным, поэтому плановые посещения офтальмолога нужно увеличить до 1 раза в полугодие. Они не должны носить формальный характер, необходим полноценный осмотр с использованием медицинских инструментов, аппаратуры и пр. Измерение давления является обязательным.
Открытоугольная глаукома – что следует делать для ее профилактики:
- при обнаружении миопии или астигматизма нужно носить очки, контактные линзы;
- обеспечить хорошее освещение при работе, чтении, требующих сильного напряжения глаз;
- защищать глаза от прямых лучей солнца очками с темными стеклами хорошего качества;
- беречь орган зрения от травматизма;
- включить в рацион питания продукты, богатые витамином А.
Также нуждаются в пристальном внимании люди с сахарным диабетом, бронхиальной астмой, гипотонией, имеющие лишний вес, часто испытывающие стрессы. Они находятся в группе риска. В нее входят и женщины после 45 лет. Процент страдающих недугом среди женского пола выше, чем среди мужского.
Хирургическое лечение
В случае отсутствия необходимого эффекта от проводимой медикаментозной терапии, несоблюдения предписанного режима закапывания, плохой переносимости или аллергической реакции на лекарства прибегают к хирургическим методам лечения глаукомы (лазерная и «ножевая»хирургия).
Лазерная хирургия
Лазерные операции при глаукоме считаются менее инвазивным хирургическим вмешательством, по сравнению с «ножевой» хирургией. Различают следующие виды лазерных операций при глаукоме:
- Лазерная трабекулопластика – при помощи лазерных «ожогов» происходит рубцевание трабекулярной сети, за счет чего достигается улучшение оттока внутриглазной жидкости в Шлемов канал. Однако этот вид лазерного вмешательства неэффективен на продвинутых стадиях глаукомы.
- Лазерная иридэктомия – применяется в случаях возникшего острого приступа глаукомы (для устранения зрачкового блока) или в качестве профилактики его возникновения. Суть заключается в формировании сквозного отверстия в радужке, через которое будет циркулироваться влага в глазу.
- Лазерная десцеметогониопунктура – создание отверстия в хирургически истонченной задней пограничной пластинке — трабекулодесцеметовой мембране – в зоне ранее проведенной хирургической операции (непроникающей глубокой склерэктомии), тем самым способствуя лучшему оттоку жидкости из глаза через хирургически созданные дополнительные пути.
- Лазерная транссклеральная циклокоагуляция – секторальная коагуляция цилиарного тела с целью снижения секреции внутриглазной жидкости в глазу.
«Ножевая» хирургия
В случае отсутствия эффекта от проводимого медикаментозного и лазерного лечения принимается решение о хирургической операции.
Хирургические операции при глаукоме проводят с целью:
- Создания новых путей оттока внутриглазной жидкости
- Снижения выработки внутриглазной жидкости
Операции по созданию дополнительных путей оттока внутриглазной жидкости подразделяются на:
- Проникающие (синустрабекулэктомия и ее модификации)
- Непроникающие (непроникающая глубокая склерэктомия)
Операции, способствующие снижению выработки внутриглазной жидкости, называются циклодеструктивными, т.е в ходе операции различными методами повреждается цилиарное тело (циклокриодеструкция, циклодиатермия), отростки которого секретируют внутриглазную жидкость, за счет этого и снижается ВГД.
С целью продления гипотензивного эффекта операции и достижения относительно контролируемого уровня ВГД возможно дополнительное применение в процессе хирургии различных дренажей, клапанов.
Целью проведения хирургической операции при глаукоме является не восстановление зрения (к сожалению, утратившиеся зрительные функции не подлежат восстановлению). Главная задача — достижение при помощи хирургии целевого значения ВГД.
Диспансерное наблюдение
Глаукомные пациенты нуждаются в диспансерном наблюдении. Плановые динамические осмотры являются залогом длительной стабилизации глаукомы и сохранения зрения.
Как лечат глаукому офтальмологи в клинике Рассвет?
Офтальмологи клиники Рассвет проведут необходимые диагностические обследования с применением современного оборудования экспертного класса.
В случае подтверждения диагноза глаукомы будут даны рекомендации по выбору метода лечения и определены сроки последующего диспансерного наблюдения.
Мы не приемлем методы «поддерживающего» лечения глаукомы путем болезненных, а главное – неэффективных, инъекций «под», «над» и «в» глаза. Все диагностические исследования и рекомендации по лечению основаны исключительно на принципах доказательной медицины.
Автор:
Гасанова Замира Эльмановна офтальмолог
Наши врачи, которые сохранят Вам зрение при глаукоме:
Эстрин Леонид Григорьевич
Лазерный хирург, основное направление работы — современные лазерные методы лечения глаукомы.
В медицинском все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут лечение выявленных патологий. Опытные рефракционные хирурги, детальная диагностика и обследование, а также большой профессиональный опыт наших специалистов обеспечивают благоприятный результат для пациента.
Узнать стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по многоканальному телефону 8 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или заполнив форму онлайн-записи.
Дагаев Адам Хусейнович