Опухоли конъюнктивы
| Доброкачественные | Промежуточные | Злокачественные |
| Исходящие из эпителия | ||
|
|
|
| Исходящие из субэпителиальных слоев | ||
| — | — |
Полип
Обычно возникает вследствие неправильного лечения халязиона или мейбомиита. Выглядит как мясистое образование с широким или узким основанием. Лечение хирургическое. Истинные папилломы встречаются редко. У детей они представлены узелками красно-розового цвета на тонкой ножке, у взрослых — ороговевающими выростами, локализующимися вблизи лимба.
Киста железы Краузе
Локализуется в своде конъюнктивы, чаще нижнем. Может достигать больших размеров, содержимое прозрачное. Лечение хирургическое (прокол стенки кисты).
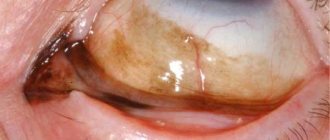
Невус стационарный
Часто встречается у детей. Составляет ~ 20% от всех доброкачественных новообразований конъюнктивы. Преимущественно локализуется у края роговицы (на уровне открытой глазной щели), в области слезного мясца и полулунной складки. Имеет желто-коричневую окраску, хорошо развитую сосудистую сеть и гладкую поверхность. Почти в 30% случаев невусы лишены пигмента.
Невус прогрессирующий
Признаки: увеличение размеров, усиление пигментации, размытость границ, расширение и увеличение числа кровеносных сосудов. Лечение хирургическое — иссечение невуса.
Дермоид (липодермоид)
Составляет ~ 20% всех доброкачественных опухолей конъюнктивы у детей. Врожденное образование желтоватого цвета, эластичной консистенции, иногда двустороннее. Обычно располагается у наружного или нижне-наружного края роговицы, но нередко прорастает и в глубокие ее слои. Эта часть дермоида имеет уже гладкую блестящую поверхность белого цвета. Лечение хирургическое.
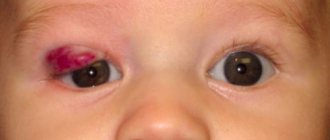
Гемангиома
Врожденная сосудистая опухоль. Чаще встречается капиллярная гемангиома с локализацией во внутреннем углу глазной щели. Обычно четко выделяются извитые сосуды синюшного цвета. Лечение: погружная электрокоагуляция.
Лимфангиома
Редко встречающаяся опухоль, локализующаяся в конъюнктиве глазного яблока или ее сводах. Состоит из расширенных тонкостенных каналов с эндотелиальным покрытием, заполненных серозной жидкостью с примесью эритроцитов. Внешне опухоль выглядит как полупрозрачное мелкодольчатое утолщение конъюнктивы. Лечение: хирургическое или лучевое (брахитерапия с использованием стронциевого аппликатора).
Эпителиома Бовена (Bowen J. Т., 1912). Опухоль, развивающаяся обычно у людей зрелого возраста в эпителии лимбальной части конъюнктивы глазного яблока. Имеет вид плоской или возвышающейся ячеистой структуры с четкими границами. Склонна распространяться на роговицу, но никогда не прорастает ее боуменовую пластинку. Лечение хирургическое (с предварительной обработкой опухоли, а затем операционной раны 0,04% раствором митомицина С).
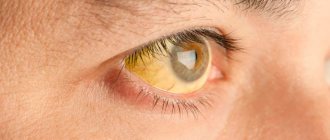
Меланоз первично приобретенный
Опухоль встречается у людей среднего возраста. Может локализоваться в любых частях конъюнктивы век и глазного яблока, а также распространяться на роговицу. Имеет вид плоских пятен темного цвета с четкими границами. Лечение: криодеструкция, лазеркоагуляция или электроэксцизия опухоли с предварительными аппликационными обработками ее 0,04% раствором митомицина С.
Чешуйчато-клеточный рак
Редко встречающаяся опухоль у людей зрелого возраста. Может развиваться в любом отделе конъюнктивы. Растет медленно, но склонна к прорастанию в глубжележащие ткани и в полость глаза. Обычно имеет вид папилломатозного узла розоватого цвета. Лечение: иссечение опухоли в комбинации с криодеструкцией или лазеркоагуляцией, лучевая терапия.
Меланома
Развивается у людей зрелого возраста из первично приобретенного меланоза (~ в 75% случаев), предшествующих невусов (20%) и как первичная патология (5%). Обычно локализуется на конъюнктиве глазного яблока и быстро растет по ее поверхности, в том числе в виде узла. Окружена сетью расширенных и полнокровных сосудов. Может быть пигментированной и беспигментной. Осмотр на щелевой лампе с использованием синего светофильтра помогает выявить россыпи пигмента, отходящие в виде «дорожек» от видимых границ опухоли. Позже вокруг опухолевого узла могут появиться уже макроотсевы. Прогноз для больного неблагоприятный. Лечение: локальная эксцизия опухоли в комбинации с лучевой брахитерапией, удаление опухоли в блоке с окружающими здоровыми тканями в комбинации с химиотерапией, облучение зоны поражения узким медицинским протонным пучком.
Гемангиома хориоидеи
- Клиническая картина
- Диагностика
- Лечение
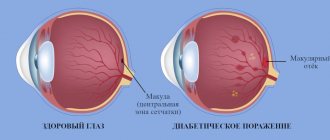
Гемангиома хориоидеи — редкая врожденная доброкачественная опухоль с торпидным ростом, часто приводит к ослойке сетчатки, поэтому требует динамического наблюдения и ОКТ-контроля за состоянием сетчатки, уровнем отслойки, толщины опухоли. Обоснованием назначения лечения следует считать прогрессирующее снижение зрения и увеличение отслойки сетчатки.
Встречается с частотой 1 случай на 15 злокачественных меланом хориоидеи. Среди глаз, удалённых по поводу внутриглазных опухолей, составляет 0,76%. Возраст больных 10-60 лет. Диагноз кавернозной гемангиомы труден. Клинико-гистологические расхождения достигают 18,5%.
Клиническая картина
Жалобы на снижение зрения ранний симптом гемангиомы у взрослых, у детей косоглазие. Зрительные расстройства при ОГХ характеризуются гиперметропическим сдвигом без изменений в надлежащей сетчатке, либо постепенным затуманиванием зрения, либо внезапной его утратой, что связано со вторичными изменениями в сетчатке.
В хориоидее гемангиома представлена двумя клиническими формами.
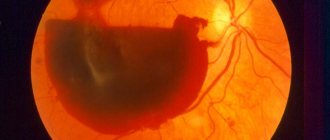
- Отграниченная гемангиома представлена одиночным узлом с чёткими границами, округлой или овальной формы, максимальный диаметр опухоли — 3-15 мм. Толщина опухоли — 1-6 мм. Окраска опухоли чаще светлая, цвет колеблется от беловато-серого до розово-красного. В трети случаев опухоль имеет тёмно-красный цвет с аспидным оттенком, что обусловлено пролиферацией ПЭС. Вторичную отслойку сетчатки наблюдают практически у всех больных, при больших, длительно существующих опухолях она становится пузыревидной. Калибр сосудов сетчатки, в отличие от меланомы хориоидеи, не меняется, на поверхности опухоли могут быть мелкие геморрагии. При слабо выраженном субретинальном экссудате кистовидная дистрофия сетчатки создаёт картину «ажурности» опухоли. Субретинальный экссудат иногда по толщине может значительно превышать толщину самой опухоли. Описаны случаи оссификации гемангиом.
- Диффузная гемангиома нередко сочетается с синдромом Стёрджа-Вебера (энцефало-фациальный ангиоматоз). Характерно красно-оранжевое окрашивание всей поверхности глазного дна до экватора, отслойка сетчатки с вторичными дистрофическими изменениями, диффузное утолщение хориоидеи выявляемое при УЗИ, ярко-красное свечение зрачка на стороне поражения.
Диагностика
Опухоль может обнаруживаться при плановом осмотре глазного дна. Жалобы на снижение остроты зрения появляются при развитии наиболее частого осложнения — серозной отслойки макулярной сетчатки.
Офтальмоскопически определяется образование красно-оранжевого цвета, расположенное чаще всего поблизости от диска зрительного нерва, реже — на дистанции от него, в области заднего полюса глаза.
Типичной для гемангиомы является ее трансиллюминация или феномен «японского фонарика» — свечение массы опухоли при освещении ее края с помощью щелевой лампы или непрямого офтальмоскопа. Края опухоли обычно нечеткие. На глазном дне может определяться серозная отслойка сетчатки и липидные экссудаты.
На ангиограммах с флюоресцеином в хориоидальную фазу обычно отмечается негомогенная гиперфлюоресценция в проекции опухоли. Она возрастает неравномерно. В позднюю фазу ангиографии определяется прокрашивание флюоресцеином ткани опухоли без диффузии красителя. В центре гиперфлюоресцентной зоны встречаются маленькие фокусы гипофлюоресценции, наличие которых связано с пигментными миграциями и эффектом экранирования, который они производят.
Ангиография может уточнить площадь сопутствующей серозной отслойки сетчатки. Ангиография с индоцианином дает характерную картину гемангиомы — раннее появление гиперфлюоресценции высокой интенсивности, начиная с первой минуты исследования. Гиперфлюоресценция в этом случае гомогенна. Она ослабевает с 3 минуты исследования и в позднюю фазу сменяется гипофлюоресценцией опухоли в сочетании с гиперфлюоресценцией зоны серозной отслойки сетчатки.
Эхография-В обнаруживает образование гиперэхогенной плотности, дающее утолщение сосудистой оболочки. Хориоидальной экскавации в проекции новообразования не отмечается.
Дифференциальный диагноз: необходимо исключить беспигментную и слабопигментированную меланому хориоидеи, метастатический рак, задний склерит, серозную хориоретинопатию, дисциформную макулярную дегенерацию, центральную серозную ретинопатию и регматогенную отслойку сетчатки, у лиц молодого возраста — ретинобластому.
Хориоидальные метастазы, как правило, множественные. Остеома хориоидеи обычно плоская и сильно кальцифицирована, что дает характерную для этой опухоли эхо-картину тени в виде конуса.
Лечение
Ликвидация опухоли необходима для предупреждения тотальной отслойки сетчатки.
Фотокоагуляция не приводит к регрессии опухоли, но позволяет заметно уменьшить выраженность экссудативной отслойки сетчатки. Она осуществляется разобщенными коагулятами размером 500 мкм, временем экспозиции 0.5-1.0 сек на средней мощности. Рецидив серозной отслойки сетчатки наступает в 40 % случаев.
Лучевая терапия является лечебной процедурой выбора при гемангиомах хориоидеи. Она может быть осуществлена пластинами кобальта, наружным облучением электронами или протонами. Обычно используется доза 20-30 Гр в 4-5 сеансов.
Эволюция и прогноз:
Гемангиомы — доброкачественные новообразования с медленным ростом. Их основное осложнение связано с экссудативной отслойкой сетчатки, которая может быть причиной необратимых изменений в макуле.
Диагностика глазной гемангиомы
Когда образование затрагивает веки или глазное яблоко, диагностика не составляет труда. Для начала офтальмолог производит визуальный осмотр гемангиомы, применяя при этом щелевую лампу. Затем пациента отправляют на дополнительные обследования, которые включают в себя ультразвуковое исследование глазного яблока, показывающее консистенцию и глубину расположения нароста, и компьютерную томографию глазной орбиты. Иногда прибегают к помощи магнитно-резонансной томографии, когда результатов ультразвукового исследования оказалось недостаточно. МРТ позволяет точно выявить размер глазной гемангиомы и установить, не повреждены ли рядом расположенные ткани.
Если врач принимает решение о лечении образования путем хирургического вмешательства, то пациента отправляют на ангиографию, дабы досконально установить края гемангиомы. Когда образование меняет форму, цвет, увеличивается в размерах или кровоточит, применяют биопсию, в ходе которой устанавливают природу нароста (злокачественную или доброкачественную). Помимо этого, иногда больного дополнительно отправляют к дерматологу, онкологу и инфекционисту.
Причины
К формированию отека конъюнктивы могут приводить местные или системные заболевания. Часто природа хемоза эндокринная или аллергическая.
Местные причины отека включают:
- Воспалительные процессы с поражением конъюнктивы (гонобленоррея, конъюнктивит), а также прилегающей зоны (флегмона глазницы, ячмень, панофтальмит);
- Застойные явления;
- Отек ткани век;
- Инстилляция некоторых лекарственных средств;
- Ретробульбарные новообразования.
Хемоз может поражать всю конъюнктиву или же возникать только на ограниченном участке.
В случае воспаления под отечным слоем слизистой оболочки может скапливаться гной и бактерии. В результате поверхность роговицы изъязвляется.
При панофтальмите или ретробульбарном новообразовании также нередко возникает хемоз. Это связано с застойными явлениям. В ряде случаев причиной отека является злокачественный экзофтальм.
Если формирование хемоза связано с осложнением нижней блефаропластики, то он сопровождается отеком бульбарной конъюнктивы. В этом случае отек проходит без дополнительного вмешательства в течение месяца-полутора.
Диагностика
Диагностировать гемангиому несложно, для этого необходимо лишь правильно оценить внешний вид новообразования. Для точного определения вида патологии существуют различные пособия, которые состоят из многочисленных снимков различных форм опухолевых процессов глаза.
Благодаря подобным справочникам, можно безошибочно определить характер присутствующих разрастаний и месторасположение очага поражения.
При диагностировании гемангиомы глаза ребенок обязательно должен быть поставлен на учет в диспансере, так как врач должен отслеживать протекание заболевания. Также определяется адекватное лечение, которое может быть как консервативным, так и хирургическим.
Врачебная практика иногда сталкивается со сложными случаями, когда очаг поражения локализуется в глубоких слоях глазницы. В подобных ситуациях визуальный осмотр не дает возможности поставить точный диагноз, поэтому специалист назначает следующие дополнительные меры:
- Рентгеновский снимок глаза.
- Компьютерная томография.
- Артериография.
- Венография.
По теме
- Органы зрения
Все о саркоидозе глаз
- Наталья Геннадьевна Буцык
- 3 сентября 2021 г.
Артериография и венография дают возможность оценить состояние сосудов крови.
Во время обследования оценивается острота зрения, определяется присутствие косоглазия, а также наличие других сопутствующих заболеваний. Только после проведения подобных мер врач может определить наиболее подходящее лечение.
При наличии поверхностных поражений, которые не влияют на остроту зрения, специальная терапия не назначается, однако ребенок должен постоянно наблюдаться у врача с целью отслеживания протекания патологии.
Чаще (в 70% случаев) уже к 7-8 годам жизни новообразования исчезают самостоятельно, в других ситуациях требуется применение стероидных медикаментозных препаратов либо назначается осуществление косметической хирургии.
Если присутствие заболевания негативно сказывается на остроте зрения, то требуется удаление поражения. Для устранения новообразования может использоваться лазерное лечение либо жидкий азот.
Мера воздействия выбирается в зависимости от возрастной категории пациента. Нередко после удаления поражения врач назначает прием гормональных медикаментов либо лучевое воздействие (назначается только как крайняя мера).
Причины появления
Причины, почему появляется гемангиома на веке или конъюнктиве, до конца не изучены. Поскольку зачастую образование возникает у грудничка, доктора сходятся во мнении, что провоцируют ее нарушения клеток сосудистой стенки. Такие процессы наблюдаются начиная с 7-й недели беременности. Исходя из того, что процесс развития сосудов у плода изучен не полностью, врачи не могут точно определить факторы, оказывающие влияние на появление гемангиомы. Однако любые нарушения в процессе образования сосудов могут поспособствовать их чрезмерному росту, который и провоцирует то, что возникает гемангиома хориоидеи и конъюнктивы.
Лечение
Диагностика гемангиомы глаза не отличается сложностью, но специалист должен учитывать то, что опухоль может быть предрасположена к стремительному росту.
По этой причине при наличии даже самой маленькой гемангиомы требуется обследование окулиста, который определит необходимость лечения и сможет назначить наиболее правильные терапевтические меры в каждом индивидуальном случае.
Если опухоль не мешает маленькому пациенту, то лечение не назначается на протяжении первых нескольких месяцев. При прогрессировании процесса ставится вопрос об удалении новообразования, поскольку повышается риск развития осложнений.
Выделено несколько эффективных мер:
- Перевязывание – при росте поражения специалист проводит перевязывание сосуда, который питает опухоль. При этом наблюдается быстрое уменьшение размеров образования.
- Обкалывание – проводится при помощи этилового спирта, также наблюдается снижение размера.
- Гормональная терапия – показана при небольших объемах очага поражения.
- Электрокоагуляция – подобная мера характеризуется воздействием тока небольшой силы на пораженный участок. Может назначаться как основная или дополнительная мера терапии.
- Воздействие лазерного луча – назначается при близкой локализации образования к глазному яблоку.
- Криодеструкция – использование жидкого азота с целью обморожения пораженной области. В результате проведения появляется корочка, которая в дальнейшем самостоятельно отпадает, на ее месте образуется здоровая кожа.
- Оперативное вмешательство – назначается только при невозможности либо неэффективности проведения других мер. После удаления на веке остается рубец.
Назначение эффективных мер происходит в зависимости от возраста пациента, размера и скорости роста опухоли, общего состояния здоровья.