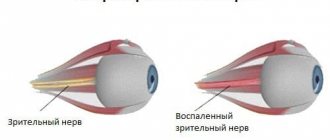
Основные нарушения зрения при рассеянном склерозе
При рассеянном склерозе пациенты часто обращаются к врачу по поводу зрительных расстройств. Их появление связано с особенностями строения зрительного нерва. Процесс обычно является односторонним. Врач уделяет особое внимание нарушениям зрения, т.к. этот момент является наиболее важным в постановке диагноза и выборе оптимального метода лечения.
Быстрое снижение остроты зрения
Оно бывает незначительным (затуманивание зрительного поля или изменение контуров предметов) до полной потери, когда пациент не различает свет. Человек долго не замечает у себя подобного рода расстройства как раз из-за одностороннего характера поражения.
Процесс снижения остроты зрения имеет разную протяженность во времени.
Ощущение боли
Это достаточно частая жалоба. Болевые ощущения проявляются преимущественно во время движения глазных яблок. Неприятные ощущения не имеют связи с физическим напряжением и не зависят от времени суток. Пациент может ощущать дискомфорт ночью, тогда у него ухудшается сон.
В редких случаях глазная боль сочетается с неприятными ощущениями в голове разной степени выраженности и интенсивности.
Изменение зрительного поля
Иногда пациент видит перед собой пятна, облака и прочие предметы. Возникает настойчивое желание избавиться от них. Иногда сквозь пятно человек не может разглядеть изображение.
Человек замечает, что его зрение заметно ухудшается в условиях яркого освещения. Из-за высокой чувствительности к свету появляются блики, изменяется ощущение цвета. В ряде случаев пациенты отмечают наличие мерцания, «фейерверков». Иногда бывает, что человек не может определить объем предмета, потому что видит его в плоскости.
При физической нагрузке указанные симптомы усиливаются. Это происходит и в результате приема ванны, посещения бани или сауны. Даже небольшая пробежка способна ухудшить состояние глаз.
Первые симптомы заболевания
PC не является заболеванием однородным. Большинство больных на момент постановки диагноза страдает от ремиттирующей формы. Они испытывают обострение симптомов, после которых наступает улучшение. В это время иммунные клетки атакуют миелин. Это может занять несколько дней, недель, месяцев, иметь легкий или очень острый характер. В период ремиссии заболевания симптомы уменьшаются или могут практически полностью уходить. Следует отметить ступенчатость симптоматики, с каждым новым обострением, как правило, появляются новые симптомы, наряду со старыми, старые же обычно выражены с каждым обострением в большей степени.
Тем не менее, после нескольких исчезновений часто происходят необратимые повреждения миелина и инвалидность. У большинства больных ремиттирующая форма превращается во вторичную прогрессирующую. Тогда недомогания являются практически постоянными и постепенно усиливаются. Самая редкая форма первичного рассеянного склероза — это первично прогрессирующая. Обычно, такая форма заболевания имеет место у лиц, заболевших в позднем возрасте (35 лет и старше), чаще имеет место у мужчин. Течение заболевания происходит без светлых промежутков и быстро приводит к инвалидности.
Частые жалобы пациентов
Лица, страдающие рассеянным склерозом, чаще предъявляют такие жалобы:
- появление тумана перед глазами;
- боли;
- невозможность правильно определить расстояние к предмету;
- наличие посторонних объектов в поле зрения;
- значительное ухудшение состояние после приема горячей ванны;
- выпадение участка зрительного поля;
- «калейдоскопическое» зрение;
- неконтролируемые движения глазом – нистагм;
- двоение предметов;
- ощущение постоянного нахождения инородного тела.
Рассеянный склероз (РС) — это заболевание с многоочаговым поражением центральной нервной системы (ЦНС). Как известно, классическими проявлениями РС являются признаки поражения пирамидной, сенсорной и мозжечковой систем, вовлечение краниальных нервов и также тазовые расстройства [1-3]. Эта клиническая симптоматика встречается в различном сочетании, отражая локализацию очагов демиелинизации в головном и спинном мозге. Тем не менее выделяют «типичные» и «нетипичные» для РС симптомы [3]. Если типичные симптомы помогают клиницисту диагностировать РС, то нетипичные заставляют искать другие причины их возникновения, и РС становится диагнозом «исключения». Одним из «нетипичных» проявлений РС являются экстрапирамидные двигательные расстройства. В литературе имеются редкие описания спастической кривошеи [4, 5], хореи, дистонии [6], дрожательного гиперкинеза при РС [7]. Единичные статьи посвящены миоклониям [8-12]. В своей клинической практике мы столкнулись с таким необычным проявлением РС, как спинальная миоклония. Поскольку это весьма необычное проявление РС, оно может представлять интерес для специалистов.
Больной А.
, 33 лет, работает инженером, левша. Из анамнеза жизни: наследственность пациента не отягощена. В 10-летнем возрасте отмечал развитие слабости и чувства онемения в левых конечностях, по поводу чего был госпитализирован в неврологическое отделение детской больницы с диагнозом «Острое нарушение спинномозгового кровообращения». На фоне проведенного лечения симптоматика в течение полугода полностью регрессировала, после чего больного ничего не беспокоило.
Около 3 лет назад, в возрасте 30 лет, пациент обратил внимание на периодические «подергивания» в левых кисти, предплечье и плече. Такие подергивания отмечались 2-3 раза в неделю, при целенаправленных движениях, носили спонтанный характер и учащались при волнении. Пациент не мог сдержать или уменьшить эти насильственные движения какими-либо приемами или усилием воли. Яркий свет и громкие звуки также не оказывали на подергивания никакого влияния. Поскольку выраженность насильственных движений, по оценке пациента, не была значительной, то он не обращался за медицинской помощью. С течением времени подергивания в левой руке стали возникать чаще, иногда вне зависимости от активных движений, они уже беспокоили больного в покое и сохранялись во сне. Увеличение амплитуды насильственных движений заставило пациента оставить работу и обратиться за медицинской помощью. Подергивания усиливались при эмоциональных нагрузках и уменьшались после приема алкоголя. Другие внешние факторы влияния на них не оказывали. Приступов с потерей сознания у пациентов не было.
При обследовании больного в соматическом статусе патологии обнаружено не было. При неврологическом осмотре регистрировалось легкое нарушение ассоциированных движений глазных яблок без двоения и нистагма, наблюдалась легкая сглаженность правой носогубной складки. Выявлялась гиперестезия стоп с двух сторон с уровня голеностопных суставов, гипестезия левого мизинца кисти и нижней трети внутренней поверхности левого предплечья, причем активных жалоб на изменение чувствительности пациент не предъявлял. Вибрационное и мышечно-суставное чувство было сохранно, мышечная сила — достаточной. Сухожильные рефлексы с верхних конечностей носили обычный характер, с нечетким преобладанием слева, коленные и ахилловы рефлексы были оживлены. Подошвенные рефлексы имели сгибательный тип, брюшные отсутствовали. Пальценосовую пробу слева пациент выполнял с кинетическим тремором, без интенционного компонента. Тандемная ходьба не была нарушена. Дисдиадохокинез, асинергия Бабинского и тазовые нарушения не выявлялись.
В плечевом поясе слева и левой руке фиксировались насильственные движения — толчкообразные подергивания в виде резкого попеременного сокращения мышц плеча, предплечья, разгибателей кисти и сгибателей пальцев кисти, что приводило к периодическому возникновению то умеренного (на 20-25°) разгибания в плечевом, то сгибания в локтевом (на 10-15°), то к одновременному разгибанию в лучезапястном суставах и сгибанию пальцев кисти. Особенно ярко гиперкинез проявлял себя при вытягивании рук вперед и удержании их в данном положении, с частотой до 10 в минуту. В покое выявлялись редкие гиперкинезы вышеописанного характера, но значительно меньшей амплитуды. Гиперкинез мешал пациенту совершать точные движения — он не смог написать свою фамилию. Резкий шум (хлопанье в ладоши), постукивание (по мышцам, сухожилиям) и свет не вызывали усиления миоклоний.
Лабораторные анализы крови и мочи были в норме. По результатам магнитно-резонансной томографии (МРТ) головного и спинного мозга были выявлены множественные очаги демиелинизации величиной 3-7 мм, гиперинтенсивные на Т2-взвешенных изображениях (Т2-ВИ) и гипоинтенсивные на Т1-взвешенных изображениях (Т1-ВИ), локализующиеся в белом веществе больших полушарий мозга, перивентрикулярных и подкорковых отделах, мозолистом теле. Аналогичный единичный очаг наблюдался в правом полушарии мозжечка (рис. 1)
.
Рисунок 1. МРТ головного мозга. Множественные очаги демиелинизации, гиперинтенсивные на Т2-ВИ. a — локализующиеся в белом веществе больших полушарий мозга, перивентрикулярных и подкорковых отделах; б — аналогичный единичный очаг регистрируется в правом полушарии мозжечка; в — очаги перивентрикулярно и в мозолистом теле; г — МРТ через 3 мес, по сравнению с предшествующими результатами выявлено появление новых очагов демиелинизации; очаг у заднего рога правого бокового желудочка накапливает контрастное вещество.
На уровне сегмента С2 определялись 2 интрамедуллярных очага без четких контуров, слабогиперинтенсивные на Т2-ВИ и изоинтенсивные на Т1-ВИ, размерами 4×6 и 4×7 мм. Не исключалось наличие аналогичного очага на уровне сегментов С4-С5 и С5-С6 шейного отдела спинного мозга (рис. 2)
.
Рисунок 2. МРТ спинного мозга. На уровне сегмента С2 определяется 2 интрамедуллярных очага без четких контуров, слабо гиперинтенсивные на Т2-ВИ; не исключается наличие аналогичных очагов на уровне сегментов С4-С5 и С5-С6 шейного отдела спинного мозга (указано стрелками).
При электроэнцефалографии патологии выявлено не было. Во время непроизвольных сокращений мышц левой руки патологических изменений на ЭЭГ не регистрировалось. Игольчатая электромиограмма (ЭМГ) выявила разряды из нескольких двигательных единиц m. extensor dig. com.
слева (сегмент С7), продолжительность разряда 70 мс и амплитуда 1400 мкВ. При проведении исследования в других мышцах, иннервируемых другими сегментами, ответы не были получены
(рис. 3)
.
Рисунок 3. Игольчатая ЭМГ. Разряд с m. extensor dig. сom.
продолжительностью 70 мс и амплитудой 1400 мкВ (в других мышцах из других сегментов ответы не были получены). При стимуляционной ЭМГ было выявлено нарушение проведения по моторным волокнам левой руки на уровне локтя (туннельный синдром), по нервам левой руки изменений обнаружено не было.
Таким образом, больной был обследован в период эпизода ухудшения неврологического статуса. Этот эпизод развился у молодого мужчины (33 года) без предшествующей или сопутствующей инфекции/лихорадки. Обнаружение 2 и более признаков многоочагового поражения ЦНС при осмотре и выявление типичных для РС очагов при нейровизуализации (субкортикально, перивентрикулярно, инфратенториально и в спинном мозге) [13] позволили остановиться на диагнозе «вероятный рассеянный склероз». Эпизод, произошедший в детстве (слабость и онемение слева), мог быть первой атакой РС (хотя его документального подтверждения нет). Если это так, то мы имеем дело с началом РС в детском возрасте. Пациент получил стандартную пульс-терапию глюкокортикостероидами и на 3-й день лечения отметил уменьшение частоты подергиваний. Объективно при этом регистрировался миоклонический гиперкинез в левой руке, который носил больше постуральный характер и появлялся с частотой 8-10 в минуту, в покое подергивания не выявлялись. Через 1 мес миоклонии купировались полностью.
Для верификации диссеминации патологического процесса во времени и установления достоверного диагноза РС пациенту было проведено повторное МРТ-исследование головного мозга через 3 мес. По сравнению с предшествующими результатами МРТ отмечалось появление новых очагов демиелинизации слева в перивентрикулярном отделе и у заднего рога правого бокового желудочка; при введении контраста последний очаг накапливал контрастное вещество (омнискан) (см. рис. 1)
. Согласно критериям Макдональда [13], пациенту был выставлен диагноз: РС, ремиттирующее течение. Через 3 мес гиперкинезов в руке выявлено не было.
Рассматривая представленное наблюдение, следует еще раз отметить, что спинальные миоклонии (СМ) — довольно редкие формы гиперкинезов. Они могут быть разделены на сегментарные и проприоспинальные [14-19]. Это разделение основывается на сегментарном строении спинного мозга и связях сегментов посредством проприоспинального пути. Спинальные сегментарные миоклонии (ССМ) представляют собой непроизвольные движения, вовлекающие в гиперкинез мышцы, которые иннервируются одним или несколькими соседними сегментами спинного мозга [17, 20-22].
В приведенном наблюдении миоклонии локализовались в одной руке. Если проанализировать всю кинетику имевшегося гиперкинеза, то движения, составлявшие гиперкинез, а именно разгибание плеча (m. deltoideus, m. supraspinatus)
; сгибание в локтевом суставе (
m. biceps brachii, m. brachialis, m. brachiradialis
); разгибание кисти (
m. extensor carpi radialis longus, m. extensor carpi radialis brevis, m. extensor dig. com.
); сгибание пальцев кисти (
m. flexor digitorum superficialis
) обеспечивались мышцами, иннервация которых осуществляется несколькими соседними сегментами С5-С7 [23]. Соответственно у пациента наблюдались ССМ.
В большинстве случаев ССМ являются симптоматическими, и в их основе лежат очаги в спинном мозге, обусловленные каким-либо первичным заболеванием — инфекцией [24-26], опухолью [27], артериовенозной мальформацией [28], сирингомиелией [16], острым рассеянным энцефаломиелитом [29], вертебральной патологией [28], ятрогенией [125] и т.д. [10, 30-35]. Напомним, что у наблюдаемого больного обнаруживались очаги демиелинизации на уровне сегментов С2, С4, С5, С6 шейного отдела спинного мозга, и именно эти очаги могли служить причиной возникновения миоклонических подергиваний сегментарного характера (см. рис. 2)
.
Клинически ССМ чаще всего нерегулярные или же могут быть ритмичными с частотой 0,2-8 Гц и интенсивностью 1-600 в минуту [10, 16, 22, 30, 32, 36]. Амплитуда также разнообразна — от едва заметных сокращений отдельных мышц или группы мышц до интенсивных движений в суставах [8]. Тема сегментарных миоклоний при РС освещена в литературе очень скудно ввиду редкости данного состояния. J. Jankovic и R. Pardo [10] приводят описание 5 больных РС, у которых обнаруживался сегментарный гиперкинез стволового происхождения в виде небной миоклонии. Миоклонический гиперкинез у пациента с РС в наблюдаемом нами случае носил периодический, неритмичный характер, с интенсивностью до 10 раз в минуту и приводил к визуальному насильственному движению в суставах левой руки.
Проприоспинальные миоклонии (ПСМ) — второй вид СМ, который отличается от ССМ вовлечением в гиперкинез большего количества мышечных групп — наряду с конечностями подергивания наблюдаются и в туловище [15-19, 32]. Происходит это ввиду распространения патологической импульсации по проприоспинальному пути, и в гиперкинез последовательно вовлекается множество сегментов спинного мозга [14, 19]. В отличие от СCМ проприоспинальные подергивания чаще не имеют определенной этиологии. Некоторые авторы [17] связывают их возникновение с травмой шеи, опухолью, вирусным миелитом и психогенными факторами. В литературе описан случай лайм-боррелиоза, проявившегося клинически в форме ПСМ [37]. При ПСМ наблюдаются ритмичные или неритмичные аксиальные сгибательные движения, вовлекающие в гиперкинез шею, тело, конечности, с частотой около 1-6 Гц. Гиперкинезы обычно возникают спонтанно, в горизонтальном положении на спине и могут провоцироваться кожной стимуляцией области живота или при вызывании сухожильных рефлексов [17, 19]. У описываемого пациента в гиперкинез была вовлечена только одна рука, туловище и нижние конечности оставались интактными, что говорит скорее о сегментарном характере поражения, без массивного вовлечения проприоспинального пути.
Имеется единичное описание ПСМ при РС [11]. У больной РС периодически, после предшествующих чувствительных ощущений на шее (покалывание), развивались спонтанные нерегулярные подергивания в правых плече и руке. Насильственные подергивания распространялись на туловище и сгибатели бедра с правой стороны. На МРТ авторами были выявлены очаги в шейных сегментах С2, С3, С4. Развитие ПСМ авторы объясняли тем, что очаги в белом веществе могли привести к расторможению спинальной активности, но допускали, что причиной могла быть и гипервозбудимость демиелинизированного аксона, который в таком поврежденном состоянии способен спонтанно или рефлекторно генерировать импульсы патологической мышечной активности.
Для обеих разновидностей СМ характерны сохранение гиперкинезов во сне и относительная устойчивость к внешним стимулам — они не усиливаются под воздействием слуховых, зрительных, тактильных раздражителей и при двигательной активности [10, 14, 16, 27, 30], хотя в литературе и имеются описания случаев ССМ с исчезновением во сне и чувствительностью к внешним раздражителям [22, 31, 32]. Считается, что по мере прогрессирования заболевания может появиться реакция на внешние воздействия [15]. Для СМ более патогномоничен постуральный компонент — усиление гиперкинеза в определенном положении, а также усугубление подергиваний при утомлении и эмоциональных нагрузках [31, 32]. ССМ, наблюдавшиеся у изучаемого пациента, сохранялись во сне, не имели зависимости от слуховых и зрительных стимулов, однако усиливались от эмоциональных нагрузок и утомления, уменьшались на фоне приема алкоголя.
Следующей важной отличительной чертой СМ является отсутствие патологической активности на ЭЭГ. Совместное выполнение ЭЭГ-ЭМГ должно исключить наличие предшествующей мышечному сокращению гипервозбудимости коры [10, 16, 30]. В рассматриваемом случае ЭЭГ не показала очагов гипервозбудимости, что позволило с большой вероятностью исключить корковый характер гиперкинезов.
Поверхностная ЭМГ при СМ позволяет выявить ритмичные или полуритмичные разряды, которые обычно синхронны, со стереотипной продолжительностью и частотой. ЭМГ-исследование при ССМ демонстрирует разряды продолжительностью более 100 мс (до 1000 мс) и ограниченные одним или двумя соседними миотомами. При ПСМ миоклонические разряды могут длиться от 50 мс до 4 с, формируются они из абдоминальных и шейных сегментов и распространяются медленно рострально и каудально, при этом краниальные мышцы остаются интактными. Для ПСМ характерны задержка между разрядами и последовательное их распространение, что обусловлено медленным проведением импульса по проприоспинальному пути [17, 30]. В описываемом нами случае продолжительность разряда составляла 70 мс, что не очень соответствует представленному в литературе описанию сегментарных миоклоний, а больше характерно для проприоспинальных. Однако ни клинически, ни нейрофизиологически мы не наблюдали распространения насильственных сокращений мышц, что с большой вероятностью исключает проприоспинальный характер миоклоний.
Описанное нами наблюдение демонстрирует яркую картину ССМ при РС. Отсутствие эпилептической активности на ЭЭГ, наличие разрядов в мышцах левой руки (сегмент С7), вовлечение в гиперкинез мышц левой верхней конечности, иннервация которых обеспечивается 3-4 соседними сегментами, и, наконец, регистрация очагов демиелинизации в спинном мозге, а именно на уровне сегментов С2, С4, С5, С6 шейного отдела, — все это подтверждает спинальный сегментарный характер миоклоний. Причиной возникновения ССМ, скорее всего, послужили очаги демиелинизации в спинном мозге. Исчезновение гиперкинеза после терапии гормонами укрепляет наше предположение о генезе насильственных движений.
Существуют различные гипотезы механизма развития СМ [8, 21, 26, 31, 32, 38-40]. Учитывая, что миоклонический гиперкинез у наблюдаемого пациента появлялся изредка в покое и ярче всего проявлял себя при удержании позы, наиболее вероятным является вариант механизма развития, в основе которого лежит разрыв межсегментарных связей очагами демиелинизации в спинном мозге [18]. Это могло привести к локальной дизрегуляции работы гамма-мотонейронной петли с последующим возникновением спонтанных нейрональных импульсов в сегментах спинного мозга и формированием миоклонического гиперкинеза. Возможно, важное значение имело расположение очагов относительно серого вещества спинного мозга.
Таким образом, основными опорными пунктами диагностики ССМ в приведенном наблюдении могут служить: 1) вовлечение в гиперкинез ограниченной группы мышц, иннервируемых несколькими соседними сегментами спинного мозга; 2) отсутствие влияния внешних раздражителей (слуховых, зрительных, тактильных) и активных движений на степень выраженности гиперкинеза; 3) сохранность гиперкинезов во сне, усиление их под влиянием утомления и эмоций, появление миоклоний в определенном положении; 4) отсутствие гипервозбудимости на ЭЭГ; 5) патологическая ЭМГ-активность мышц в ограниченных миотомах интенсивностью 70 мс.
Лечение ССМ, в частности при РС, предусматривает терапию основного заболевания — купирование обострения применением глюкокортикостероидов. В случае отсутствия эффекта препаратом выбора считается клоназепам в дозе до 6 мг в сутки [10, 17, 18, 22, 30]. Терапия баклофеном может улучшить ночные миоклонии в ногах [10]. В литературе имеется упоминание об эффективности при СМ топирамата и леветирацетама. Тетрабеназин применяется при отсутствии эффекта от других препаратов [10, 30]. Возможно комплексное применение препаратов, например тизанидина, клоназепама и баклофена [38]. В литературе имеются описания позитивного эффекта ботулинотерапии при СМ [17, 18, 30].
В заключение отметим, что приведенное наблюдение демонстрирует ССМ, как одно из редчайших проявлений РС. Основу этого «нетипичного» симптома РС составлял очаг демиелинизации, расположенный в спинном мозге шейного отдела.
Врачебная терапия
Значительную роль в терапии рассеянного склероза играют медикаменты. Предпочтительный прием препаратов метилпреднизолона – Метипреда, Урбазона, Медрола. Эти средства вводятся внутривенно и капельно. С начала лечения врач подбирает высокие дозы, а в дальнейшем медленно снижают дозировку средства вплоть до его полной отмены. При остром развитии патологии вводится Дексаметазон ретробульбарно.
В течение около 20 дней офтальмологом назначается Дицинон – сначала ретробульбарно, затем внутримышечно или перорально. Параллельно применяются препараты, обладающие антиоксидантным действием – Эмоксипин, Эссенциале,
Для устранения отеков назначается Дазикс, Диакарб, этакриновая кислота. Внутрь назначаются противовоспалительные средства. С целью улучшения процессов циркуляции крови в очаге поражения применяют Даларгин внутримышечно.
После стихания воспалительных явлений назначают Церебролизин, Ноотропил, Кавинтон, Стугерон, Комплапин. Терапевтические меры проводятся совместно с неврологом.
Для лечения нистагма используются противовоспалительные средства. Дополнительно врач применяет ношение специальных линз и повязок.
При адекватно проводимом лечении симптомы нарушения зрения постепенно исчезают. При благоприятном течении болезни удается добиться полной ремиссии. Пациенты нуждаются в постоянном наблюдении невролога и офтальмолога. Лечение же атрофии зрительного нерва крайне сложное и длительное.
Рейтинг автора
Автор статьи
Александрова О.М.
Написано статей
2029
Об авторе
Была ли статья полезной?
Оцените материал по пятибалльной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Наиболее распространенные признаки и симптомы
Каждый из признаков PC имеет свою характеристику. При этом можно лишь выделить группы симптомов, наиболее характерных для рассеянного склероза. Начальные же симптомы, быстрота прогрессирования, выраженность и сочетание разных групп симптомов у каждого человека представлена по своему. Следует выделить следующие группы симптомов:
- Общие. К ним относится усталость, быстрая утомляемость, снижение работоспособности. Больные утверждают, что в момент появления слабости чувствуют, как вдруг кто-то «вытащил вилку из электросети». Общая усталость появляется без предупреждения и также неожиданно исчезает. У некоторых людей в момент появления усталости, например, конечности (руки, ноги) становятся настолько тяжелыми, что не могут совершить наименьшее движение,. Часто усталость, связана с изменениями погоды, температуры (перегрев) в квартире или физическими упражнениями. Она может возникнуть при инфекциях, связанных с повышенной температурой;
- Зрительные расстройства. Являются одним из ранних симптомов PC, хотя и имеется отнюдь не у всех больных,. Наиболее распространенным недугом является дистрофия зрительного нерва. Нарушения зрения, как правило, несут преходящий характер. В течение суток может развиваться двоение, снижение остроты зрения, выпадения полей зрения и другие разнообразные признаки. Как правило, в период между обострениями зрение полностью восстанавливается;
- Боль. Может быть острой или иметь хронический характер. В результате повреждения нервных волокон головного и спинного мозга возникает нейропатическая боль. Больной ощущает покалывание, онемение, дрожь в конечностях, жжение, «ползание под кожей мух”, как будто внезапное поражение электрическим током. Ежедневные напряжения и нагрузка на организм способствуют опорно-каркасным болям. Происходит потеря силы и работы мышц, жесткость и судороги. Больному трудно двигать бедрами и позвоночником. Они имеют проблемы с изменением осанки, ходьбой, координацией движения, повседневными действиями (одевание, умывание);
- Тазовые расстройства. При PC доходит до нарушения передачи сигналов вдоль нервных путей, проводимых в мочевой пузырь. Пациент имеет трудности в поддержании мочи или опустошении мочевого пузыря. Бывает, что при повреждении нервных путей спинного мозга пузырь сокращается уже при небольшом количестве мочи (так называемая неустойчивость вытеснения), вызывая постоянные позывы. Часто возникает невозможность удержания мочи. У второго рода неприятностей сфинктер мочевого пузыря не расслабляется, в то время, когда мышцы сжимаются. Это вызывает слабый, прерывистый поток мочи и невозможность полностью опорожнить мочевой пузырь. Бывает, что больной теряет контроль над сфинктером прямой кишки;
- Психологические симптомы. Данная группа симптомов является осознанием тяжести состояния, часто — наличием тазовых функций и проблем со зрением. Однако следует отметить иногда наличие так называемой «эйфории рассеянного склероза». При этом больной не критично относится к заболеванию, строит радужные планы на будущее, зачастую отказывается от лечения.