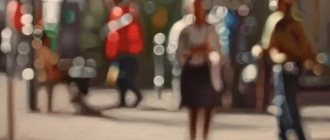Статья рассказывает о поражении глаз, возникающем у пациентов с сахарным диабетом – ретинопатии. Описаны методы диагностики и лечения проблемы. Диабетическая ретинопатия – частое осложнение диабета, характеризующееся поражением глазного дна. Может приводить к полной утрате зрения. Лечится комплексно вместе с терапией диабета.
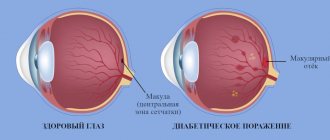
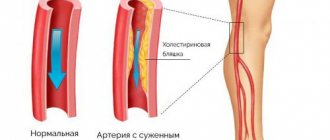
При диабете страдают сосуды глазного дна
Общие сведения
Сахарный диабет является одним из самых распространенных заболеваний, им страдают более 5% населения земного шара. При сахарном диабете в крови у больного повышается уровень сахара, что влияет на состояние всех кровеносных сосудов в организме, а также и на сосуды сетчатки. Поражение сетчатки при сахарном диабете называется диабетической ретинопатией, которая является главной причиной слепоты и потери работоспособности.
В развитии заболевания важную роль играет возраст больного. Если сахарный диабет был диагностирован до 30 лет, то частота заболевания ретинопатией возрастает: через 10 лет — на 50%, через 20 лет — на 75%. Если же диабет начался после 30 лет, то ретинопатия развивается быстрее и может проявиться через 5-7 лет у 80% заболевших. Заболевание поражает больных как инсулинозависимым, так и инсулиннезависимым типом диабета.
Ретинопатия: что это
При неправильной или нерегулярной коррекции уровня глюкозы крови у пациента с сахарным диабетом в первую очередь поражаются сосуды в разных органах. Вследствие нестабильного уровня глюкозы именно в стенках вен и артерий начинаются нарушения обмена не только углеводов, но и белков и жиров.
Такое нарушение называется диабетической ангиопатией. Наиболее ему подвержены сосуды мелкого калибра, а особенно микрососуды сетчатой оболочки глаза, почек и нижних конечностей. Крупные сосуды поражаются реже. Такое состояние проявляется более выраженным атеросклерозом сердечных артерий и артерий нижних конечностей.
Но наиболее частыми осложнениями сахарного диабета являются повреждения сосудов сетчатой оболочки глазного яблока и сосудистой системы почек, которые называются ретинопатия (от лат. rete – сеть и от греч. pathos – заболевание) и нефропатия ( от греч. nephros – почка и pathos – заболевание), соответственно.
Теперь, когда мы разобрались, что такое ретинопатия у больных сахарным диабетом, перейдем к ее причинам.
Причины развития ретинопатии
Главная причина развития всех диабетических ангиопатий и ретинопатии в частности – недостаточное лечение основного заболевания, то есть сахарного диабета. Это может быть сознательное нарушение режима приема сахароснижающих препаратов пациентом либо неправильно назначенная их дозировка. Нестабильный уровень глюкозы крови приводит к нарушению обмена веществ в сосудах и гормонального баланса.
Статистически чаще страдает зрение при сахарном диабете II типа, особенно у тех пациентов, которые получают инсулинотерапию
Факторами риска для развития ретинопатии являются:
- возраст старше 40 лет,
- длительность течения диабета (чем дольше длится заболевание, тем выше шанс развития ретинопатии),
- артериальная гипертензия,
- сопутствующие поражения почек,
- сопутствующий атеросклероз,
- беременность (во время беременности ретинопатия быстрее прогрессирует либо может дебютировать).
Стадии диабетической ретинопатии
Диабетическая ретинопатия состоит из нескольких стадий. Начальная стадия ретинопатии называется неепролиферативной, и характеризуется появлениями микроаневризмов, которые расширяют артерии, точечными кровоизлияниями в глазу в виде темных пятен округлой формы или штрихообразных полос, появления ишемических зон сетчатки, отека сетчатки в макулярной области, а также повышенной проницаемостью и хрупкостью стенок сосудов. В этом случае через истонченные сосуды в сетчатку попадает жидкая часть крови, приводящая к образованию отека. А если в этот процесс вовлечена и центральная часть сетчатки, то наблюдается снижение зрения.
Нужно заметить, что эта форма диабета может возникнуть на любом сроке заболевания, и представляет собой начальный этап ретинопатии. Если ее не лечить, то происходит переход во вторую стадию заболевания.
Вторая стадия ретинопатии — пролиферативная, которая сопровождается нарушением кровообращения в сетчатке глаза, что приводит к дефициту кислорода в сетчатке (кислородное голодание, ишемия). Для восстановления уровня кислорода организм создает новые сосуды (этот процесс называется неоваскуляризация). Вновь образованные сосуды повреждены, и начинают кровоточить, в результате чего кровь попадает в Стекловидное тело, слои сетчатки. Вследствие этого появляется плавающие помутнения в глазах на фоне снижения зрения.
На поздних стадиях ретинопатии при продолжении роста новых сосудов и рубцовой ткани, может приводить к отслойке сетчатки и развитию глаукомы.
Основной причиной развития диабетической ретинопатии является недостаточное количество инсулина, что приводит к накоплению фруктозы и сорбитола, способствующих повышению давления, утолщению стенок капилляров и сужению их просветов.
Что такое диабетическая ретинопатия и как её лечить?
Сахарный диабет – опасное заболевание, влияющее практически на все системы органов. Если игнорировать его влияние на зрение, можно столкнуться с полной слепотой. К счастью, своевременная диагностика позволяет избегать многих проблем.
О таком осложнении сахарного диабета, как диабетическая ретинопатия, нам рассказала врач-офтальмолог «Клиники Эксперт» Иркутск Елена Валерьевна Бурлакова.
— Елена Валерьевна, что это за болезнь – диабетическая ретинопатия?
— Так называется неспецифическое сосудистое осложнение сахарного диабета, поражающее сетчатку глаза.
— Каков механизм её возникновения и развития?
— Как известно, диабет бывает I (из-за снижения уровня инсулина) и II типа (вследствие снижения чувствительности клеток к инсулину). В любом случае уровень глюкозы в крови растёт, это ведёт к патологическому воздействию на сосуды. Происходит отёк сосудистых стенок, из-за этого просвет сосудов сужается. В результате ткань сетчатки испытывает гипоксию (нехватку кислорода). Вследствие этого лишённые нормального притока кислорода ткани вырабатывают повышенное количество фактора роста сосудов, происходит неоваскуляризация – патологическое разрастание неполноценных сосудов. Однако эти новые сосуды не улучшают кровоснабжение ткани, а только усугубляют ситуацию – они очень хрупкие. Также повышается проницаемость сосудистых стенок, поэтому возможны отёки сетчатки, кровоизлияния в стекловидное тело. Из-за частых кровоизлияний и хронической ишемии происходит дегенерация тканей.
— Обратимый ли это процесс?
— Понятие обратимости здесь весьма условно. Своевременно начатое лечение позволяет сохранить зрение. Однако уже произошедшие изменения «отменить» не получится. Полного выздоровления, возвращения к исходному состоянию не будет.
— Расскажите о классификации диабетической ретинопатии.
— Существует несколько классификаций. Наиболее востребовано разделение диабетической ретинопатии на непролиферативную и пролиферативную. Для непролиферативной ретинопатии характерны кровоизлияния, твёрдые экссудаты в сетчатке. Главный признак пролиферативной формы – патологическое разрастание сосудов. Прогноз при непролиферативной форме, как правило, более благоприятный. В течении каждой формы диабетической ретинопатии выделяют несколько стадий.
Непролиферативная форма имеет три стадии. Первая (начальная) характеризуется локальными проявлениями. При второй стадии происходят изменения всего глазного дна. На третьей, тяжёлой, появляются серьёзные сосудистые аномалии, зоны ишемии. Ещё одно название третьей стадии, принятое в отечественной практике – препролиферативная.
Пролиферативная диабетическая ретинопатия подразделяется на пять стадий. При первой (начальной) неоваскуляризация распространяется только по сетчатке. На второй (умеренной) и третьей (тяжёлой) стадии площадь патологически образованных сосудов увеличивается, процесс неоваскуляризации затрагивает диск зрительного нерва. Четвёртая (далеко зашедшая) характеризуются ещё большим разрастанием сосудов, появлением тяжёлых осложнений (гемофтальма, отслойки сетчатки, неоваскулярной глаукомы). Пятая стадия – исход заболевания, слепота.
— Все ли люди с сахарным диабетом одинаково подвержены ретинопатии или есть отдельные группы риска?
— В первую очередь вероятность возникновения диабетической ретинопатии связана с длительностью течения сахарного диабета. Согласно статистике, через 10 лет с момента появления сахарного диабета ретинопатия возникает у 60 % пациентов, через 15 лет – у 80 %. Но есть и дополнительные провоцирующие факторы.
Главный из них – неконтролируемо высокий уровень глюкозы. Важен не столько уровень глюкозы сам по себе, сколько показатель гликированного гемоглобина. Если он превышает 10 %, риск слепоты становится крайне высоким. Поэтому контролировать уровень глюкозы надо всегда, избегая резких перепадов. При слишком быстром снижении может произойти транзиторная диабетическая ретинопатия. Безопасная скорость снижения уровня гликированного гемоглобина – 2 % за 6 месяцев.
Ещё один важный фактор – артериальная гипертензия. Опять же, особенно опасна неконтролируемая гипертоническая болезнь. При гипертонии устойчивое снижение артериального давления на 10 миллиметров ртутного столба снижает риск ретинопатии на 12 %.
На вероятность появления сосудистых нарушений при сахарном диабете сильно влияет курение. Оно усугубляет гипоксию. У курящих людей возрастает не только риск развития пролиферативной ретинопатии, но и риск диабетической стопы.
— Какими симптомами проявляется диабетическая ретинопатия?
— На начальных стадиях для неё характерно бессимптомное течение. В этом и заключается коварство болезни. Когда патологический процесс достиг значительных масштабов, появляется стойкое, прогрессирующее снижение зрения. Осложнения диабетической ретинопатии: гемофтальм (кровоизлияние в стекловидное тело), отслойка сетчатки, неоваскулярная глаукома. Гемофтальм проявляется снижением зрения, мельканием мушек. При отслойке сетчатки к этим симптомам присоединяется выпадение полей зрения. Неоваскулярная глаукома может сопровождаться давящими болями в глазах.
— Какие обследования нужны для своевременной диагностики диабетической ретинопатии?
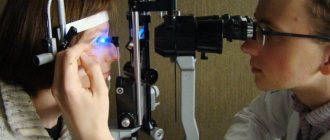
— Поскольку болезнь часто протекает бессимптомно, при сахарном диабете необходим регулярный осмотр у офтальмолога. На осмотре производят проверку остроты зрения, измерение внутриглазного давления, гониоскопию (обследование угла передней камеры глаза), биомикроскопию, офтальмоскопию (осмотр глазного дна). Офтальмоскопию проводят только на широком зрачке: используют мидриатики (капли, расширяющие зрачок), позволяющие детально рассмотреть внутренние структуры глаза.
Частота обследований зависит от типа диабета и состояния пациента. При сахарном диабете I типа у детей до 12 лет, как правило, не встречается ретинопатии. Поэтому до 12 лет визит к офтальмологу именно с этой целью не требуется.
А вот беременность может ускорить течение диабета и спровоцировать развитие осложнений. Поэтому женщины с сахарным диабетом должны проходить обследование при планировании беременности, затем в каждом триместре, а также на третий и на шестой месяц после родов.
Остальным людям старше 12 лет с неосложнённым сахарным диабетом надо посещать офтальмолога раз в год. Если обнаруживают непролиферативную ретинопатию 1 или 2 стадии, визит к врачу необходим раз в 6 месяцев. Если болезнь прогрессирует, переходит в препролиферативную стадию или становится пролиферативной, начинают специфическое лечение.
— В чём заключается лечение диабетической ретинопатии?
— При 1 и 2 стадии непролиферативной ретинопатии наиболее действенна компенсация основного заболевания – сахарного диабета. При выявлении сосудистых аномалий и неоваскуляризации основной метод лечения – лазерная коагуляция. Во время этой операции человеку с диабетической ретинопатией наносят множество микрокоагулятов (микроприжиганий) по всей поверхности сетчатки. Это останавливает рост патологически изменённых сосудов. Операцию всегда проводят в несколько этапов, количество процедур зависит от степени поражения глаза и особенностей аппарата. Диск зрительного нерва, макулярную область (зона сетчатки с наилучшей остротой зрения) и сосуды не коагулируют.
Сейчас в офтальмологии настала эра блокаторов VEGF (Vascular endothelial growth factor). Они не могут быть самостоятельным методом лечения диабетической ретинопатии, но эффективны как дополнительная терапия при лазерной коагуляции. Помимо лечения ретинопатии эти средства используются при отёке макулы, позволяют уменьшить отёк сетчатки и проницаемость сосудистой стенки.
Осложнения также требуют лечения. Если гемофтальм не рассосался за месяц, а также при отслойке сетчатки проводят заднюю витрэктомию – операцию по удалению стекловидного тела. При неоваскулярной глаукоме спектр вмешательств может включать в себя транссклеральную циклокоагуляцию (лазерное прижигание цилиарного тела) и имплантацию различных моделей антиглаукомных дренажей.
В тяжёлых случаях при сильном стойком повышении внутриглазного давления проводят криодеструкцию цилиарного тела. Но это скорее операция отчаянья: она нужна для борьбы с болью и косметического сохранения глаза, однако не поможет вернуть зрение.
— Расскажите о мерах профилактики диабетической ретинопатии.
— При сахарном диабете важно контролировать уровень сахара в крови, не допускать ни стойкого повышения, ни резких перепадов. Необходимо также следить за артериальным давлением, при появлении гипертонической болезни принимать препараты для его снижения. Помимо этого под контролем должен быть липидный обмен: требуется учитывать как общий уровень липопротеидов, так и соотношение липопротеидов низкой и высокой плотности.
Обязательно избегать табакокурения.
Следует соблюдать график визитов к офтальмологу.
Записаться на приём к врачу-офтальмологу можно здесь ВНИМАНИЕ: услуга доступна не во всех городах
Беседовала Дарья Ушкова
Для справки:
Бурлакова Елена Валерьевна
Окончила факультет лечебного дела Иркутского государственного медицинского университета в 1998 году.
1998 – 1999 год – интернатура, а 2002 – 2004 год – ординатура по специальности «Офтальмология» в Иркутском государственном институте усовершенствования врачей.
В настоящее время врач-офтальмолог, врач-лазерный хирург высшей квалификационной категории в «Клиника Эксперт» Иркутск. Принимает по адресу: улица Кожова, д. 9А.
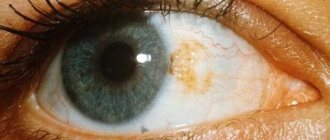
Симптомы диабетической ретинопатии
Основные симптомы ретинопатии зависят от стадии заболевания. Обычно больные жалуются на размытость зрения, появление плавающих темных помутнений в глазу (мошек), и резкую потерю зрения. Важно отметить, что резкость зрения зависит от уровня сахара в крови. Однако на начальных стадиях ретинопатии зрительных расстройств практически не наблюдается, поэтому больные диабетом должны регулярно проходить офтальмологический осмотр для выявления первых признаков заболевания.
Диагностика диабетической ретинопатии
Люди, страдающие сахарным диабетом, должны регулярно проходить обследования глаз, благодаря чему есть возможность выявить развития глазных осложнениях на ранних стадиях, и начать своевременное лечение. Диабетики должны находиться под постоянным наблюдением не только терапевта и эндокринолога, но также и офтальмолога.
Диагноз диабетическая ретинопатия ставится на основании жалоб больного на снижение зрения и на осмотре глазного дна с помощью офтальмоскопа. Офтальмоскопия позволяет выявить патологические изменения глазного дна. К офтальмологическим исследованиям относятся определение уровня внутриглазного давления, биомикроскопия переднего отдела глаза.
Кроме этого проводят фотографирование глазного дна с помощью фундускамеры, которые позволяют документировать изменения на сетчатке глаза, а также флуоресцентную ангиографию для определения локализации сосудов, из которых выделяется жидкость и вызывается макулярный отек. Биомикроскопия хрусталика проводится с помощью щелевой лампы.
Лечение
Лечение диабетической ретинопатии должно проводится на фоне адекватной терапии сахарного диабета. Улучшения состояния можно добиться только при поддержании оптимального уровня сахара крови.
Методы лечения патологии включают применение лекарственных средств и хирургические вмешательства.
Медикаментозная терапия
Медикаментозное лечение патологии проводится совместно эндокринологами и офтальмологами. Эндокринолог назначает адекватную терапию сахарного диабета. Офтальмолог занимается непосредственно сосудистыми нарушениями.
Таблица. Лечение непролиферативной диабетической ретинопатии медикаментами:
| Группа препаратов | Лечебный эффект | Способ применения |
| Антиоксиданты — Мексиприм | Улучшают микроциркуляцию и снабжение тканей кислородом | Внутрь или в виде инъекций |
| Витамины А и группы В | Способствуют сохранению палочек и колбочек в сетчатке | Внутрь или глазные капли |
| Ангиопротекторы — Аскорутин | Понижает проницаемость сосудистой стенки | Внутрь |
| Иммуностимуляторы — Циклоферон | Улучшают защитные свойства организма | Внутрь или курс инъекций |
| Биогенные стимуляторы — экстракт алоэ | Защищает ткани от повреждения, способствует регенерации | Курс инъекций |
Прием лекарственных препаратов может продолжаться длительно.
Оперативное лечение
Лечение ретинопатии диабетической при прогрессировании сосудистых изменений осуществляется с помощью хирургического вмешательства. Основной метод лечения – это лазеркоагуляция сетчатки.
Различают несколько ее видов:
- барьерная – применяется при макулярном отеке, предполагает прижигание лазером вокруг желтого пятна;
- фокальная – точечно прижигают изменения, обнаруженные при ангиографии;
- панретинальная – используется на препролиферативной стадии, прижигания производятся по всему периметру сетчатки.
При выраженной пролиферативной стадии, сопровождающейся тяжелыми кровотечениями, осуществляют витрэктомию. В ходе этой операции удаляется стекловидное тело, излившаяся кровь и производится прижигание кровоточащих сосудов.
Лазерная коагуляция проводится на разных стадиях
Профилактика диабетической ретинопатии
Профилактикой ретинопатии является поддержание нормального уровня сахара в крови у диабетиков, оптимальная компенсация углеводного обмена, контроль артериального давления, коррекция липидного обмена. Это позволяет уменьшить возможные осложнения со стороны глаз.
Правильное питание и регулярные физические нагрузки позитивно влияют на общее состояние больных сахарным диабетом. Также важно проходить регулярные осмотры у врача-офтальмолога. Своевременная профилактика диабетической ретинопатии и поражений глаз, при сахарном диабете, очень важная. Так как на поздних стадиях заболевания лечение не является эффективным. Однако, вследствие того, что на начальных этапах ретинопатии зрительных расстройств не наблюдается, то пациенты обращаются за помощью, когда уже происходят обширные кровоизлияния и изменения в центральной зоне сетчатки.
Диагностика
При первых признаках нарушения зрения следует обратиться к врачу. Врач-офтальмолог проведет ряд диагностических процедур, позволяющих выявить причину заболевания и тяжесть состояния.
К ним относятся:
- консультации окулиста и врачей, лечащих сопутствующие заболевания (эндокринолога, кардиолога и пр.);
- лабораторные исследования (ОАК, содержание глюкозы в крови и др.);
- флюоресцентная ангиография сетчатки;
- офтальмоскопия (прямая и непрямая);
- биомикроскопия;
- визометрия;
- периметрия;
- УЗИ;
- электроретинография;
- лазерная томография.
Диагностика может также проводиться и по сопутствующей паталогии-первопричине для более полного сбора сведений и корректировки выбранного курса терапии.
Список источников
- Воробьева И.В., Меркушенкова Д.А., Эстрин Л.Г., Калинина Н.И., Иванова Д.П. Молекулярные механизмы патогенеза диабетической ретинопатии и макулопатии. // XI Всероссийская школа офтальмолога: сборник научных трудов. — М., 2012;
- Балашевич Л.И. Глазные проявления диабета / Л.И. Балашевич, В.В. Бржеский, А.С. Измайлов и др.; Под ред. Л.И. Балаше-вича. — СПб: Издательский дом СПб МАПО, 2004;
- Астахов Ю.С., Шадричев Ф.Е., Лисочкина А.Б. Диабетическая ретинопатия (тактика ведения пациентов) // Клиническая офтальмология. — М., 2004.