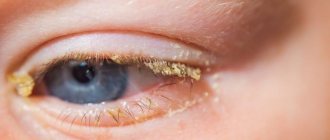
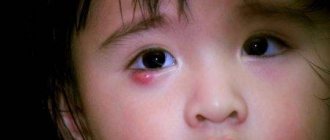
При непроходимости слезного канала дренажная система глаза либо частично, либо полностью закупорена, в результате чего слезы не могут стекать естественным образом. Это приводит к слезотечению, раздражению или хронической инфекции глаз.
Большая часть слез происходит из слезных желез, расположенных над глазами. Слезы стекают по поверхности глаза, смазывая и защищая его, а затем попадают в крошечные отверстия (пункты) в углах верхних и нижних век. После этого они проходят через небольшие каналы в веках к слезному мешку — месту соединения век и боковой части носа, затем вниз по носоглоточному каналу и, прежде чем попасть в нос, они либо испаряются, либо снова поглощаются.
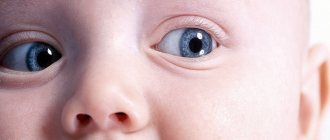
У младенцев может быть врожденная непроходимость слезного канала:почти каждый пятый ребенок рождается с закупоркой слезного протока, однако обычно через 4-6 месяцев эта аномалия проходит.
У взрослых непроходимость слезного канала может быть вызвана глазной инфекцией, отеком, травмой или опухолью.
Причины непроходимости слезного канала
Закупорка может произойти в любой точке дренажной системы слезы. Когда это происходит, слезы не стекают должным образом, что приводит к слезотечению глаз и увеличивает риск развития глазных инфекций и воспалений.
Младенцы в утробе матери имеют тонкую мембрану, которая герметизирует носоглоточный проток. Врожденная непроходимость слезного канала может быть следствием того, что мембрана не открыта должным образом при появлении ребенка на свет.
Еще одной причиной закупорки слезного протока могут быть хронические инфекции носа — например, синусит, который раздражает ткани и образовывает рубцы, блокирующие систему слезных протоков.
Другие причины закупорки слезного протока:
- Аномальное развитие черепа и лица, как при синдроме Дауна или других расстройствах, увеличивает вероятность непроходимости слезного канала у детей.
- Травма носа, например сломанный нос; рубцовая ткань может блокировать слезный проток.
- Полипы носа, выросшие из слизистой оболочки носа (поражающие некоторых людей, страдающих аллергическим ринитом), могут закупорить систему слезных протоков
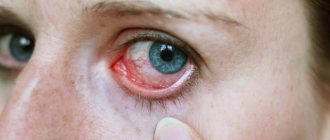
- Конъюнктивит, инфекция и воспаление конъюнктивы — тонкой мембраны, покрывающей глаз.
- В редких случаях система слезных протоков может быть инфицирована и заблокирована, особенно после некоторых вирусных инфекций.
- Опухоль, которая может давить на систему слезных протоков и препятствовать дренированию.
Симптомы непроходимости слезного канала у детей
Одно из явных проявлений — это обильные слезы, которые могут начать течь с удвоенной силой после простуды или синусовой инфекции. Кроме того, симптомы могут быть более заметными после воздействия холода, ветра или солнечного света.
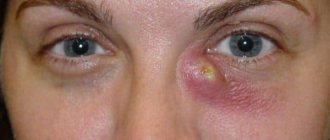
При блокировке слезных протоков бактерии, размножающиеся в носоглоточном мешке, могут привести к инфекции, называемой дакриоциститом.
Симптомы дакриоцистита включают в себя:
- воспаление (отек), болезненность и покраснение внутреннего угла глаза или вокруг глаза и носа;
- рецидивирующие глазные инфекции;
- выделение глазной слизи;
- ломкие ресницы;
- затуманенное зрение;
- кровавые слезы.
Нарушение проходимости носослезного канала у детей
Что такое врожденный дакриоцистит, какими симптомами сопровождается заболевание, и как проходит лечение, рассказывает хирург-офтальмолог Александр Евгеньевич Горкин.
Горкин Александр Евгеньевич Офтальмолог
Добрый день. Меня зовут Горкин Александр Евгеньевич, я врач-офтальмолог, офтальмохирург клиники Скандинавия. Сегодня я бы хотел поговорить с вами о таком заболевании как врожденный дакриоцистит. Слеза постоянно вырабатывается в слизистой оболочке глаза. Избыток ее должен стекать, в норме, по слезоотводящей системе, которая состоит из верхнего и нижнего слезного канальцев, располагающихся в верхнем и нижнем веке. Далее слеза попадает в слезный мешок, из которого уже по слезоносовому каналу должна стекать в нос.
Слезоотводящая система имеет ряд клапанов, которые обеспечивают отток слезы в определенном направлении, от глаза в сторону носа. Именно врожденное недоразвитие клапана в устье слезного мешка при переходе в слезоносовой канал и является причиной, как правило, развития дакриоцистита новорожденных или непроходимости слезоносового канала. Какая же клиника характерна для этого заболевания? Заболевание, как правило, проявляется на первом месяце жизни и характеризуется постоянным или периодическим слезотечением. Слеза может стоять в глазу и стекать на кожу в области наружного или внутреннего угла. Кожа при этом, как правило, раздражается, мацерируется. При присоединении вторичной инфекции может появляться гнойное отделяемое, но это не является обязательным признаком данного заболевания. Сам глаз, как правило, при этом заболевании не краснеет и не раздражается, что позволяет его отличить от обычного конъюнктивита.
Какая же тактика лечения? В первую очередь при данном заболевании врач назначит массаж. Массаж слезного мешка проводится в домашних условиях родителями самостоятельно. Надавливание на слезный мешок осуществляется обязательно в направлении сверху вниз, так как в этом случае возможно в результате давления в слезном мешке прорвать вот эту преграду на выходе в слезноносовой канал. Если надавливание осуществлять круговыми движениями, либо толчкообразными, то содержимое мешка просто выдавится в просвет глазной щели через слезное канальце и эффекта от массажа не будет. Здесь принцип действует аналогично воздушному шарику: чтобы лопнуть, он должен быть наполнен. Сдавливать пустой мешок не имеет никакого смысла.
В большинстве случае на фоне проведения массажа дактеоцистит разрешается. Если у ребенка имеется гнойное отделяемое, доктором дополнительно будет назначены капли противовоспалительные и антибактериальные. В том случае, если на фоне массажа дактеоцистит не прошел, необходимо проводить зондирование слезоносового канала. Эта операция, она проводится в амбулаторных условиях под местной анестезией. Оптимальными сроками для проведения данной операции является возраст 3-4 месяца, поскольку ребенок в этом возрасте максимально легко переносит данную процедуру. Операция проводится, как я уже сказал, под местной анестезией. Никаких разрезов при этой операции не делается. Хирург с помощью специального тонкого зонда проходит по естественным слезным путям и протыкает преграду на выходе из слезного мешка. Как правило, после этого в течение 2-3 дней симптомы полностью исчезают. В некоторых случаях, крайне редко, требуется повторное зондирование. Но это, повторюсь, происходит достаточно редко.
Всегда ли необходимо зондирование? Нет, не всегда. Потому что у части детей слезотечение проявляется лишь эпизодически, например, при выходе на улицу на холодный воздух. В этом случае, как правило заболевание не связано с какой-то механической обструкцией, а связано исключительно с физиологической узостью слезоотводящих путей. Как правило, такое состояние самостоятельно разрешается к возрасту примерно 1 год, по мере того, как ребенок растет.
Хотелось бы обратить внимание на такое серьезное осложнение дакриоцистита новорожденных как флегмона слезного мешка. Это состояние проявляется отеком, покраснением и припухлостью в области внутреннего угла глаза. Связано оно с тем, что слезный мешок блокируется не только на выходе в слезоносовой канал, но также блокируется он в слезном канальце, и мешок оказывается полностью закупоренным и раздувается гнойным содержимым. Это заболевание требует экстренной госпитализации и лечения в условиях офтальмологического стационара. После процедуры зондирования доктором будут назначены противовоспалительные антибактериальные капли, которые позволят максимально быстро уйти послеоперационному отеку и восстановить проходимость слезоотводящих путей.
Дата публикации: 26.10.16
Лечение непроходимости слезного канала
Иногда для полного открытия закупоренного слезного протока требуется проведения нескольких процедур. При подозрении на наличие инфекцию врач, скорее всего, назначит антибиотики.
У многих детей с врожденной непроходимостью слезного канала в первые несколько месяцев жизни это состояние проходит — по мере того, как созревает дренажная система или открывается дополнительная мембрана, включающая носослезный проток. Для стимуляции этих действий офтальмолог может порекомендовать специальную технику массажа.
Цель массажа заключается в надавливании на слезный мешок с тем, чтобы вскрыть мембрану на дне слезного протока. Для этого взрослый помещает руки по обе стороны лица ребенка и указательными пальцами, размещенными между внутренним углом глаза и боковой стороной носа, вдавливает и опускает слезные мешки в течение нескольких секунд. Один сеанс включает 10 таких движений.
Массаж следует делать утром и вечером. Самое оптимальное время для этой процедуры — во время смены подгузника.
Если непроходимость слезного канала вызвана травмой, то, как правило, через несколько месяцев после повреждения дренажная система восстанавливается сама по себе. Если этого не происходит, пациенту назначается операция.
Для младенцев, у которых заблокированные слезные протоки не открываются сами по себе, может быть использована техника дилатации, зондирования и ирригация. Во время этой процедуры через пункту и носовое отверстие проводится узкий зонд, при этом дренажная система слезоотвода промывается физиологическим раствором. Это помогает устранить любые остаточные засору.
Балонная дакриопластика подразумевает открытие суженных или заблокированных рубцами дренажных каналов под общей анестезией. Для этого используется узкий катетер и баллон.
С помощью процедуры, называемой стентированием или интубацией, которая проводится под общей анестезией, для вскрытия закупорок используются микроскопические трубки. Врач размещает трубку через одну или обе пункты в углу глаза, дренажную систему и нос и оставляет ее там на 3-4 месяца, после чего она удаляется.
Также существует вариант с хирургическим вмешательством. Он подходит для малышей с врожденной аномалией, когда перепробованы все остальные методы.
Дакриоцисториностомия — так называется хирургическая процедура, которую обычно проводят для лечения большинства случаев закупорки слезных протоков у взрослых и редко у детей. В результате этой операции создается новый маршрут для слез, который пролегает между слезным мешком и носом. Он проходит мимо носослезного канала, который обычно и является местом закупорки. На 3-4 месяца туда прокладываются стенты для заживления, которые затем удаляются.
В зависимости от типа закупорки, хирург может рекомендовать создать совершенно новый маршрут от пункты к носу с обходом системы дренажа слез. По сути это восстановление всей дренажной системы, которое носит название конъюнктиводакриоцисториностомия. Примерно через 3-6 месяцев офтальмолог удалит все стенты, которые были установлены, чтобы сохранить новый канал открытым во время заживления.
Если непроходимость слезного канала вызвана опухолью, то обычно проводится операция по ее удалению или используются другие методы для уменьшения образования.
На платформе Vikids вы можете:
Дакриоаденит — симптомы и лечение
Острый дакриоаденит. Для острой формы характерно резкое начало — пациент жалуется на боль при пальпации, покраснение и отёк наружного отдела верхнего века. Вследствие отёка наружный край верхнего века опущен, глазная щель приобретает S-образную форму или полностью закрыта. Отёк может распространиться на височную область и всю половину лица, приводя к полному закрытию глазной щели.
При остром дакриоадените предушные лимфатические узлы увеличиваются и становятся болезненными. Глазное яблоко отклоняется кнутри и книзу, появляется небольшое выпячивание глазного яблока из орбиты и двоение в глазах. Нарушается движение глаза кверху и кнаружи. При оттягивании верхнего века видны покраснение и отёк конъюнктивы [6].
У детей с ослабленным иммунитетом при тяжёлом течении возможно развитие абсцесса или флегмоны железы, которая может распространиться на пространство за глазом.
Также наблюдается ухудшение общего состояния: повышается температура тела, появляется головная боль и слабость, нарушается сон и аппетит [2]. Острый дакриоаденит обычно длится 1-3 недели.
Хронический дакриоаденит. Признаки острого воспаления отсутствуют. Слёзная железа плотная, увеличенная и в редких случаях болезненна при пальпации. Цвет кожи верхнего века не меняется. За счёт увеличения слёзной железы глазная щель может быть сужена с наружной стороны. Движения глаза не нарушены. Симптомы развиваются постепенно, поэтому до обращения к врачу может пройти несколько месяцев. При определении функции слёзной железы выявляется снижение показателей слезопродукции, при гистологическом исследовании — наличие хронического воспаления вокруг протоков [5].
При туберкулёзном хроническом дакриоадените припухлость в области слёзной железы постепенно увеличивается, появляется болезненность при пальпации. Также присутствуют другие признаки туберкулёза: увеличение шейных лимфоузлов и рентгеноскопические изменения в лёгких [12].
Дакриоаденит при сифилисе. Дакриоаденит может возникать как при первичном сифилисе и проявляться безболезненным увеличением и уплотнением железы, увеличением лимфоузлов, так и при третичном сифилисе — в этом случае в области слёзной железы возникает мягкая опухоль. Диагноз основывается на тщательном сборе анамнеза с выявлением симптомов сифилиса со стороны других органов [12]. Сифилис к хроническому воспалению слёзной железы приводит в очень редких случаях.
При болезни Микулича. Болезнь Микулича — это хронический лимфоматоз слёзных и слюнных желёз, вызванный системными заболеваниями лимфатического аппарата, такими как лейкемия и псевдолейкемия [2]. При заболевании происходит двустороннее увеличение слёзных и слюнных желез (чаще подчелюстных, реже околоушных и подъязычных). Слёзные железы увеличиваются до такой степени, что глаз смещается книзу и кнутри. Возможно выпячивание глаза вперёд. Глазные щели сужены нависающими веками, лимфоузлы увеличены. Пациенты жалуются на сухость во рту и в глазах — это связано со снижением функции желёз.
При саркоидозе. Саркоидоз — это системное заболевание из группы гранулематозов, причина которых до конца не выяснена. При саркоидозе образуется множество узелков в коже, лимфатической системе и на внутренних органах. Гранулемы однотипны и чётко отграничены от окружающей ткани. Поражение слёзной железы обычно протекает на фоне общих проявлений болезни, но может возникать и без вовлечения других органов и систем. Заболевание начинается незаметно и протекает длительно. Для него характерно увеличение слёзной железы, чаще равномерное, без чёткого выделения саркоидозного узла. Слёзная железа безболезненна при пальпации, её функция снижена. Постановка диагноза всегда вызывает затруднения.
Псевдотуморозный дакриоаденит. Является разновидностью орбитальных псевдоопухолей — группы заболеваний, к развитию которых приводит воспаление; название «псевдотумор» (tumor — опухоль) отражает их способность маскироваться под онкологический процесс. В последнее время псевдоопухоли относят к аутоиммунным заболеваниям, хотя причина их возникновения неизвестна.
Клинически псевдотумор слёзной железы протекает подостро и характеризуется выраженным увеличением слёзной железы. При пальпации определяется плотное несмещаемое безболезненное образование с гладкой поверхностью. Пациенты жалуются на припухлость верхнего века и его небольшое опущение. Однако кожа в месте припухлости, как правило, не воспалена. При продолжительном течении воспаление распространяется на окружающие ткани. Завершается псевдотумор стадией плотного фиброза — разрастания соединительной ткани с появлением рубцов[12].