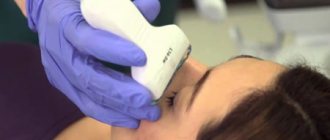
Офтальмоскопия — это диагностика дна глазного яблока, обзор внутренних структур зрительных органов изнутри. Процедуру проводят с помощью офтальмоскопической аппаратуры. Диагностика позволяет подробно осмотреть сетчатку, состояние зрительного нерва, сосудистую сетку. В современной офтальмологии обзор глазного дна проводят двумя способами — прямым и обратным. Рассмотрим обе методики подробно.
Что такое прямая офтальмоскопия
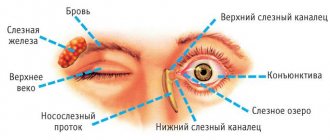
Исследование глазного дна проводится в офтальмологическом кабинете. Чаще всего это делается с помощью офтальмоскопа, либо за щелевой лампой при помощи бесконтактной / контактной диагностической офтальмоскопической линзы. Линза напоминает увеличительное стекло. Офтальмоскоп освещает глазное яблоко пучком света, который проникает через все глазное яблоко, что позволяет провести тщательное обследование. Свет достигает сетчатки, зрительного нерва, желтого пятна — макулы и мелких кровеносных сосудов.
В некоторых случаях необходимо закапывать глаза каплями, расширяющими зрачки. Это позволит свету проникать более точно, так как зрачок является естественной защитой глаза и затрудняет доступ.
Хорошая идея – пойти на обследование с близким человеком, потому что капли временно ухудшают зрение. После закапывания в течение примерно 3-4 часов будет невозможно выполнять действия, требующие хорошего зрения, например, вождение автомобиля для взрослых или школьные обязанности для детей.
Офтальмоскопия глазного дна проводится каждые 5 лет до 40 лет и каждые 1-2 года после 40 лет. Людям с диабетом и другими сосудистыми заболеваниями следует проходить тестирование чаще, не реже одного раза в год при отсутствии жалоб и сразу же при любом снижении зрения.
ПРОЦЕДУРА ОФТАЛЬМОСКОПИИ
К проведению офтальмоскопии никакой подготовки не требуется. Но для наиболее тщательного осмотра периферии глазного дна требуется предварительное расширение зрачка, что достигается закапыванием 1% раствора тропикамида за 15-20 минут до исследования. Процедура офтальмоскопии занимает в среднем 10-15 минут. Необходимо отметить, что во время осмотра пациент может испытывать некоторый дискомфорт в глазах из-за яркого света от офтальмоскопа, также сразу после осмотра в течение некоторого времени пациент может видеть перед глазами различные пятна. Если пациенту был расширен зрачок, то за руль ему садиться нельзя в течение 2-3 часов после осмотра, кроме того, при выходе на улицу такому человеку желательно одеть солнцезащитные очки, т.к. расширенный зрачок вызывает дискомфорт при взгляде на свет. Если есть аллергия на анестезирующие средства или другие лекарственные препараты, то нужно сказать об этом врачу.
Что выявляет офтальмоскопия глазного дна?
В невидимой для нас части глаза офтальмолог может увидеть множество заболеваний, как зрительных, так и системных:
- Заболевания зрительного нерва, такие как глаукома, атрофия зрительного нерва и неврологические расстройства;
- Заболевания сетчатки, вызывающие снижение центрального зрения и повреждение макулы, такие как возрастная макулярная дегенерация;
- Опухоль головного мозга, из-за которой повышается внутричерепное давление, что приводит к отеку диска зрительного нерва, видимого при офтальмоскопии;
- Заболевания крови и сосудов – анемия, гипертония, атеросклероз, тромбоз, диабет и лейкоз. Офтальмолог, исходя из состояния сосудов глазного дна, может изначально оценить степень заболевания.
- Патология периферических отделов сетчатки, таких как периферические разрывы и дистрофии.
Показания для диагностики
В каких случаях назначается офтальмоскопия глазного дна? Обследоваться нужно регулярно, чтобы предупредить глазные заболевания. Так же с помощью осмотра зрительных центров можно увидеть и патологии внутренних органов — гипертонию, сахарный диабет, туберкулез, недуги почек и иное.
Важно! Офтальмоскопия позволяет выявить скрытые недуги органов всего тела.
Направление на диагностику может выписать не только окулист, но и кардиолог, инфекционист, гинеколог и другие врачи. Это связано с тем, что болезни одного органа могут влиять на весь организм пациента. Почечные недуги могут сказаться на здоровье зрительных органов, проблемы с сердцем и обменом веществ тоже.
Остеохондроз шейного отдела позвоночника может негативно повлиять на состояние зрительного нерва и сосудов сетчатки, поэтому направление на обследование может выписать невропатолог. Ангионевролог назначает диагностику в случае повышенного внутричерепного давления.
Обратите внимание! Офтальмоскопия глазного дна очень важна для беременных женщин, поскольку позволяет выявить опасность отслоения сетчатки в процессе деторождения.
Терапевты и кардиологи с помощью диагностики глазным зеркалом могут отличить гипертонию и атеросклероз, поэтому не удивляйтесь направлению на обследование глазного дна.
Важное значение данная процедура имеет и для эндокринологов. В случае сахарного диабета по сосудистому рисунку выясняют течение патологии.
Показания к диагностике:
- головные боли;
- нарушение координации движения;
- близорукость или дальтонизм;
- воспалительные процессы глаз;
- эпилепсия или судорожный синдром;
- черепно-мозговые травмы.
Также направление на диагностику получают после приема некоторых медикаментов.
К противопоказанию относится следующее:
- светобоязнь;
- слезотечение;
- узость зрачка;
- патологии зрачка;
- сердечно-сосудистые недуги;
- помутнение оптических сред глазного яблока.
Пациентам с глаукомой тоже могут провести диагностику с расширением зрачка, при этом им вводят препараты кратковременного действия. Для предотвращения повышения глазного давления дают специальные медикаменты. Сразу же после процедуры вводят лекарства, сужающие зрачок.
Прямую диагностику проводят в случаях имеющейся патологии зрительных органов, она отличается большей детальностью и четкостью. Непрямую диагностику проводят для общего обследования пациента на предмет выявления патологий.
Возможные осложнения:
- аллергия на глазные капли;
- тошнота с рвотными позывами;
- головокружение;
- приступ глаукомы.
Офтальмоскопия не считается опасной для зрительных органов, однако, посещение окулиста после диагностики все же желательно.
Обследование глазного дна у ребенка
Исследование глазного дна у детей является одним из основных офтальмологических тестов. Особенно рекомендуется детям с нарушениями зрения, косоглазием, а также при наличии в семейном анамнезе опухолей глаза или головного мозга. Офтальмоскопию следует проводить недоношенным детям в первый месяц жизни, чтобы исключить ретинопатию недоношенных. Это повреждение сетчатки глаза, которому подвержены дети с низкой массой тела.
Обследование безопасно и безболезненно. Однако его продолжительность может достигать и часа.
Офтальмоскопия – зачем она нужна женщинам в положении?
Так как беременные женщины входят в группу риска, то они в обязательном порядке должны следовать всем рекомендациям специалиста и своевременно посещать клинику для получения консультаций офтальмолога.
Как показывает статистика, риск отслоения сетчатки глаза при естественных родах значительно повышается. По это причине акушер-гинеколог направляет беременных женщин к квалифицированным врачам, которые после постановки диагноза смогут подобрать действенное и безопасное лечение.
По какой бы причине не потребовалось пройти офтальмоскопию, сделать это быстро и качественно можно в клинике «Оптик-Центр».
Что такое прямая офтальмоскопия?
Прямая офтальмоскопия проводится с помощью специального прибора офтальмоскопа, который офтальмолог близко подносит к глазу, но не касается его. Свет офтальмоскопа последовательно фокусируется на стекловидном теле, диске зрительного нерва, кровеносных сосудах, центральной зоне сетчатки — макуле и периферической зоне сетчатки. Офтальмоскоп также имеет встроенные фильтры для уменьшения интенсивности света, цветные фильтры:
- зеленый – облегчает наблюдение за нервными волокнами и тонкими сосудами сетчатки;
- синий – помогает при исследовании с флуоресцеином.
Полученное изображение глазного дна простое и значительно увеличено.
Виды офтальмоскопии
Офтальмоскопию разделяют на два типа: прямую и непрямую (обратную). Оба метода дополняют друг друга, и каждый из них может быть выбран в зависимости от задачи, поставленной перед исследованием. При непрямой офтальмоскопии изображение получается перевернутым, но этот способ дает более широкий обзор всех участков глазного дна. Подробнее рассмотреть участки с выявленной патологией под значительным увеличением позволяет метод прямой офтальмоскопии.
Ценным дополнительным методом исследования деталей глазного дна является офтальмохромоскопия по Водовозову, использующая светофильтры. Она позволяет выявить мельчайшие патологические изменения, которые невидимы при обычном обследовании.
Самым современным и высокотехнологичным методом является сканирующая лазерная офтальмоскопия, которая позволяет проводить исследование даже в том случае, когда прозрачность хрусталика и стекловидного тела понижена. Метод основан на освещении сетчатки лазерным лучом и исследовании его отражения через весь зрачок. При этом изображение выводится на экран с возможностью видеозаписи. Недостатками этого метода является невозможность получения стереоскопического и цветного изображения, а также высокая стоимость.
Что такое непрямая офтальмоскопия?
Обследование проводится в щелевой лампе (биомикроскопе) с использованием либо фокусирующей линзы, которую врач держит перед исследуемым глазом пациента (бесконтактно), либо специальной тройной линзы Гольдмана (собирающая линза в центре, окруженная тремя зеркалами), которые он надевает на глаз после местной анестезиии с использованием специального защитного геля. Этот метод дает возможность пространственного (стереоскопического) обзора внутренней части глаза. Используется рассеянный свет или световой промежуток (узкий световой луч), который, благодаря возможности регулировки его высоты и ширины, позволяет улучшать качество обзора.
С помощью линзы Гольдмана доктор может провести тщательный осмотр не только центральной зоны сетчатки, но и ее периферических отделов.
Как проводится офтальмоскопия
Традиционная методика заключается в следующем: зеркальный офтальмоскоп, который чаще всего используется для обследования, представляет собой вогнутое зеркало с отверстием в центре. Чтобы увеличить видимую область глазного дна, перед проведением процедуры в глаз пациента иногда закапывают капли, которые расширяют зрачок. Свет от источника, стоящего неподалеку, при помощи офтальмоскопа собирается в узкий пучок и освещает глазное дно, которое врач видит сквозь отверстие в зеркале.
В нашем центре используются электронные офтальмоскопы с встроенными галогеновыми источниками света либо фундус-линзы, которые позволяют получать специалисту более четкое изображение.
Показания к исследованию глазного дна:
- возникновение заболеваний, в ходе которых происходят изменения глазного дна: артериальная гипертензия, диабет, заболевания крови (например, лейкемия, нарушения свертываемости крови, анемия), тромбозы и другие;
- заболевания центральной нервной системы, с аномальной реакцией зрачков на свет;
- использование некоторых лекарств (например, при онкологических заболеваниях);
- травмы головы;
- внутричерепные опухоли;
- косоглазие у детей и взрослых;
- недоношенный ребенок;
- нарушение равновесия;
- нарушения цветового зрения, остроты зрения, дефекты в области центрального или периферического зрения;
- после потери сознания;
- повторяющиеся головные боли;
- нарушение равновесия;
- миопия более 3,5 диоптрий;
- регулярные осмотры каждые 2-3 года;
- вспышки или плавающие помутнения в глазу.
Услуги
Осмотр глазного дна (офтальмоскопия) позволяет оценить состояние сетчатки глаза, сосудов, области желтого пятна, диска зрительного нерва.
ВИДЫ ОФТАЛЬМОСКОПИИ В МЕДИЦИНСКОМ ЦЕНТРЕ МОЙ ДОКТОР
- прямая офтальмоскопия – осмотр глазного дна с помощью офтальмоскопа (фонарик с несколькими объективами) с 15-кратным увеличением
- обратная офтальмоскопия – осмотр глазного дна в перевернутом виде с помощью офтальмоскопа (фонарик с несколькими объективами) и двух луп с 2- или 3-кратным увеличением
- осмотр глазного дна линзой Гольдмана – осмотр глазного дна и передней камеры глаза в перевернутом виде с помощью линзы с 3 зеркалами и щелевой лампы (специальный микроскоп со встроенным освещением)
СИМПТОМЫ, ПРИ КОТОРЫХ НЕОБХОДИМА ОФТАЛЬМОСКОПИЯ
- плавающие помутнения в виде «хлопьев» и появление «темной занавески»
- искажение, размытость, двоение изображения, нечеткость зрения, ухудшение сумеречного зрения, нечеткость зрения, стремительное снижение остроты зрения
- быстрая утомляемость глаз, постоянное напряжение глаз и на фоне этого головные боли, боли в зоне глаз
- чувствительность к яркому свету, снижение способности различать цвета, иногда двоение в одном глазу при закрытом втором
- трудности при чтении, появление непрозрачного пятна в центре поля зрения, искажение контуров предметов, искривление прямых линий
ПОКАЗАНИЯ К ОСМОТРУ ГЛАЗНОГО ДНА
- заболевания сетчатки и хрусталика – отслойка сетчатки, кровоизлияние, изменение в сосудах сетчатки
- старческая дальнозоркость (пресбиопия)
- атеросклероз сосудов
- амблиопия у детей (понижение зрения)
- травмы глаза
- головные боли неясной этиологии
- травмы головы
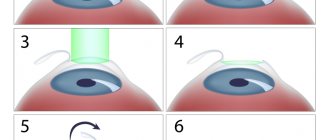
КАК ПРОВОДИТСЯ ПРЯМАЯ ОФТАЛЬМОСКОПИЯ
Перед процедурой закапывают капли для расширения зрачка, что позволяет расширить видимую область глазного дна. Офтальмоскопия проводится в темной комнате – пациент садится на стул, офтальмолог напротив него. Врач освещает исследуемый глаз пучком света от офтальмоскопа. Расстояние между офтальмоскопом и глазом не должно быть более 4 см.
Во время офтальмоскопии оба глаза пациента открыты. Пациента просят посмотреть по сторонам или на кончик носа, что позволяет лучше рассмотреть хрусталик, стекловидное тело и глазное дно.
Длительность – 5-10 мин.
КАК ПРОВОДИТСЯ ОБРАТНАЯ ОФТАЛЬМОСКОПИЯ
Перед процедурой закапывают капли для расширения зрачка, что позволяет расширить видимую область глазного дна. Офтальмоскопия проводится в темной комнате – пациент садится на стул, офтальмолог напротив него. Врач освещает исследуемый глаз пучком света от офтальмоскопа и подносит к глазу двояковыпуклую лупу. Расстояние между лупой и глазом не должно быть более 7-8 см.
Во время обратной офтальмоскопии оба глаза пациента открыты. Пациента просят посмотреть по сторонам или на кончик носа, что позволяет лучше рассмотреть хрусталик, стекловидное тело и глазное дно.
КАК ПРОВОДИТСЯ ОСМОТР ГЛАЗНОГО ДНА ЛИНЗОЙ ГОЛЬДМАНА
Перед процедурой закапывают капли для расширения зрачка, что позволяет расширить видимую область глазного дна. Голову пациента плотно фиксируют за щелевой лампой, подбородком на специальную подставку. Во время всей процедуры пациент должен сидеть прямо. Врач устанавливает линзу на поверхность глаза, проводит осмотр глазного дна, вращая линзу на 360⁰.
Длительность – 10-15 мин.
Действие сосудорасширяющих капель заканчивается к вечеру. Желательно планировать проведение офтальмоскопии перед выходными, в день проведения процедуры отказаться от вождения автомобиля, так как применение сосудорасширяющих капель способствует кратковременному снижению остроты зрения.
Благодаря осмотру глазного дна возможны:
- оценка прогрессирования поражения органов у пациентов с артериальной гипертензией и диабетом;
- оценка сетчатки – диагностика отслойки сетчатки, Возрастная макулярная дегенерация (дегенерация желтого пятна);
- оценка диска зрительного нерва – глаукома, отек диска зрительного нерва может указывать на неврологические изменения;
- оценка сосудов;
- подтверждение наличия атеросклеротических поражений или эмболий;
- оценка стекловидного тела – например, кровоизлияние или помутнение.
Обследование глазного дна необходимо при диагностике многих заболеваний, в том числе тех, которые изначально протекают бессимптомно и проявляются только изменениями на глазном дне.
Противопоказания
Затрудняют офтальмоскопию и полностью исключают использование контактных офтальмоскопических методов воспалительные и инфекционные заболевания, при которых присутствует слезотечение или светобоязнь. Сердечно-сосудистые заболевания, исключающие использование адреномиметиков (расширяющих зрачок капель), а также невозможность расширения зрачка при помощи медикаментов являются противопоказанием к проведению осмотра глазного дна с широким зрачком. Однако, «базовое исследование» — с узким зрачком, возможно. Применение офтальмоскопии неинформативно при патологической «запаянности» зрачка, которое называют миозом. Также может помешать осмотру глазного дна недостаточная прозрачность стекловидного тела и хрусталика.
Всем ли можно делать офтальмоскопию?
Несмотря на безопасность и безболезненность офтальмоскопии, доступна она не каждому. Есть ряд противопоказаний. При развитии инфекционных и воспалительных офтальмопатологий осмотр глазного дна, вероятнее всего, не назначат. Также процедуру временно не применяют для обследования пациентов, страдающих от светочувствительности, слезотечения, миоза и заболеваний, которые приводят к помутнению хрусталика и других оптических сред. Зачастую препятствием для назначения обследования становится закрытоугольная глаукома. Обследование может стать причиной резкого повышения давления в глазном яблоке. В ряде случаев болезни сердца и сосудов также становятся причиной поиска альтернативы офтальмоскопии.
Офтальмоскопия без искусственного расширения зрачка
Описание
Детальное исследование глазного
дна проводят только при расширенном зрачке. Часто желательно провести офтальмоскопию без искусственного расширения зрачка: это сокращает время обследования, исключает временную нетрудоспособность пациента, вызываемую нарушением аккомодации и светобоязнью, возникающих при введении мидриатиков, делает процедуру менее утомительной для пациента и менее трудоемкой для врача. Особенно важно это при профилактических осмотрах.
Иногда офтальмоскопия при узком зрачке является единственной возможностью наблюдения глазного дна. Разрешающая способность в этом случае неизбежно снижается, мелкие детали рассмотреть практически невозможно. Такие же трудности, как при узком зрачке, возникают в тех случаях, когда центральная часть роговицы или хрусталика непрозрачна.
Принципиально осуществимо исследование глазного дна при диаметре зрачка 1,5—2 мм. Меньшие размеры зрачка не обеспечивают получения сколько-нибудь полезной информации. Фотографирование глазного дна без расширения зрачка связано с еще большими трудностями. Освещенность и разрешающая способность при узком зрачке.
Во время проведения офтальмоскопии при узком зрачке отмечают уменьшение освещенности изображения, снижение разрешающей способности и усиление роговичных рефлексов. Чтобы на узком зрачке одновременно разместились, не перекрывая друг друга, входной зрачок офтальмоскопа и изображение источника света, площади последних должны быть значительно уменьшены. Так, если на зрачке, расширенном до диаметра 5 мм, можно разместить входной зрачок диаметром 2 мм (площадь 3,14 мм2) и изображение источника света площадью около 15 мм2, то при узком зрачке диаметром 2—2,5 мм диаметр входного зрачка может быть не более 1 мм, а площадь изображения источника — не более 5 мм2. Как следует из формулы, освещенность изображения при этом снизится более чем в 10 раз. Однако не это является непреодолимым препятствием; снижение освещенности может быть компенсировано повышением яркости В источника света. При современных высокоинтенсивных источниках света требуемый уровень освещенности вполне достижим. Основные ограничения накладывает увеличение влияния дифракции. Из формулы следует, что при уменьшении диаметра входного зрачка с 2 до 1 мм теоретическая разрешающая способность офтальмоскопии падает с 200 до 100 линий на 1 мм. Таким образом, при зрачке пациента диаметром около 1 мм не имеет смысла применять офтальмоскопы с увеличением более 15 раз, так как детали, меньшие 0,01 мм, все равно различить не удастся. Наконец, при узком зрачке возникают дополнительные трудности в устранении рефлексов.
Световые рефлексы.
Для полного устранения роговичных рефлексов необходимо строгое разделение на зрачке исследуемого глаза изображений источника света и выходного зрачка оптической системы. Нужно учитывать, что обычно изображение источника состоит из центральной яркой части и размытого ореола, который может быть причиной довольно ярких рефлексов. При достаточно широком зрачке, диаметром 4—5 мм и более, добиться такого разделения легко. В этом случае можно ’ допустить, чтобы изображение источника вместе с ореолом не прилегала вплотную к выходному зрачку. Образуемая между этими двумя участками зона, не используемая ни для освещения, ни для наблюдения, не препятствует проведению офтальмоскопии. При узком зрачке наличие такой «мертвой» зоны приводит к тому, что оба участка не могут одновременно вписаться в зрачок глаза и офтальмоскопия становится невозможной. Таким образом, при узком зрачке необходимо добиваться особенно рационального использования площади зрачка. Это требует более совершенного, чем обычно, устранения ореола, возникающего отчасти вследствие аберраций оптической системы, отчасти в результате отражения света поверхностями линз, металлическими оправами, распорными трубками и другими деталями прибора.
Форма отражательной призмы.
При исследовании дна глаз с узким зрачком применяют современные ручные офтальмоскопы, в которых изменена форма отражательной призмы. При конструкции призмы, применяемой в. старых моделях, ее верхняя грань частично заслоняет от наблюдателя пучки лучей, выходящие из исследуемого глаза. В глаз наблюдателя может попасть только та часть светового потока, которая выходит через верхнюю» часть широкого зрачка. Свет, выходящий через участок,, вплотную прилегающий к изображению источника, & глаз наблюдателя не попадает. Таким образом, входная; грань призмы создает «мертвую» зону. Такая форма призмы не позволяет проводить офтальмоскопию при узком зрачке. В последних моделях ручных офтальмоскопов для более рационального использования площади зрачка верхняя часть отражательной призмы, попадающая в ход осветительных лучей, срезана. При этом зона: роговицы, предназначенная для наблюдения, приближена к изображению источника света. Эти зоны уже не выходят за пределы узкого зрачка. Офтальмоскопия становится доступной при зрачке диаметром 2,5—3 мм.
Применение зеркал в узкозрачковом офтальмоскопе.
Другое конструктивное решение применено в бинокулярном узкозрачковом
офтальмоскопе Шепенса (L. Schepens)
. Этот прибор, по данным фирмы, позволяет проводить офтальмоскопию в обратном виде при диаметре зрачка около 1,5 мм. В
офтальмоскопе Шепенса
вместо отражательной призмы используется зеркало. Такие же зеркала введены и для проецирования на роговицу входных зрачков прибора (двух, так как прибор бинокулярный). Зеркала, так же как в ручных офтальмоскопах, срезают часть изображения источника и часть площади входных зрачков. Несмотря на то что при этом теряется большая часть светового потока, детали глазного дна все же можно рассмотреть.
Расширение зрачка немедикаментозным способом.
Другой путь, позволяющий избежать медикаментозного расширения зрачка при офтальмоскопии и фотографировании, — «обходной». Зрачок расширяют физиологическими, а не медикаментозными средствами. Для этого-применяется темновая адаптация глаза пациента. Метод предлагается в ряде изобретений, в том числе и отечественных. Практическое применение метод получил в фотокамере для съемки глазного дна
(Япония). Пациента помещают в затемненную комнату, через 1—2 мин его зрачки расширяются до величины, достаточной для проведения фотосъемки. В этом состоянии глаз освещают инфракрасными лучами слабой интенсивности, которых пациент не замечает и которые не вызывают зрачковорасширяющей реакции. Возникающее в приборе инфракрасное изображение глазного дна преобразуется в видимое с помощью телевизионного монитора. По изображению, полученному на экране монитора, выбирают участок для съемки и ведут наводку на резкость. Съемка производится в видимых лучах с помощью обычной импульсной лампы. Вследствие кратковременности вспышки зрачок не успевает сузиться. Сразу после съемки пациент может приступать к обычной деятельности. Однако этот способ не всегда эффективен. Так, например, у пожилых пациентов расширение зрачка таким путем обычно недостаточно для проведения фотосъемки.
—
Статья из книги: Оптические приборы для исследования глаза | Тамарова Р.М.
Офтальмохромоскопия
Как проводится офтальмоскопия глазного дна в этом случае? Используют источник света не одного, а различных цветов. Специалист переключает их, свет отражается от глазного дна. Такая процедура считается более высокоинформативной, чем прямая и непрямая офтальмоскопия. В частности, переключение светофильтра разных цветов позволяет выявить патологии, которые не видны при обычном освещении.
Для офтальмохромоскопии применяется уже описанное выше оборудование. Только в данном случае офтальмоскопы дополнительно оборудованы светофильтрами, позволяющими переключать оттенки света.
Что можно увидеть в ходе обследования
В ходе проведения данной диагностики рассматривают:
- Диск зрительного нерва.Он должен быть круглым или овальным, бледно-розовым. Края его четко очерчены, а в центре находится сосудистая воронка. Чаще всего, цвет его неровный к виску светлее, к носу – чуть темнее. Изменение цвета, неровные края, расширение воронки – все это будет свидетельствовать о патологиях.
- Сосуды зрительного диска.Должны выходить из центра диска, быть равномерными, без расширений и сужений. Оцениваются их размеры и соотношение, цвет, а также пульсация крови в них.
- Желтое пятно (макула).Имеет вид горизонтального овала темно-красного цвета, обычно макула окружена световым (фовеальным) рефлексом. В молодом возрасте макула имеет блестящую точку, но с возрастом (после 30 лет) яркость свечение снижается.
- Сетчатка глаза.У здорового глаза она прозрачная, розовая (в молодом возрасте) со временем ее цвет становиться темнее, аж до темно-красного (у пожилых людей). На ней отчетливо видны сосуды. Если есть заболевания, то здесь будут кровоизлияния, разрывы, отслойки, участки депигментации.
Офтальмохромоскопия — что это такое?
Этот метод разработал советский ученый Водовозов в 80-х годах XX века. Офтальмохромоскопия представляет собой разновидность прямой офтальмоскопии. Суть методики та же: врач использует прямой поток света для освещения внутренней части глаза через расширенный зрачок. Но Водовозов предложил применять цветные насадки. Они устанавливаются на офтальмоскоп. В систему введено несколько фильтров: зеленый, красный, кобальтовый, синий, желтый, пурпурный. При установке зеленой насадки задерживается красный цвет, благодаря чему становится лучше видно сетчатку, рисунок нервных волокон и другие структуры внутренней части глаза. Также такой фильтр позволит выявить кровоизлияния. В зависимости от показаний, симптомов выбирается цвет насадки. Они легко меняются, поэтому можно применить несколько штук в ходе одного осмотра.