Уколы в глаза при глаукоме: виды и список эффективных препаратов
Многие офтальмологи сходятся во мнении, что одной из самых эффективных процедур для лечения глазных заболеваний является укол в глаз.
Данная процедура позволяет лекарству напрямую попадать в поражённую и действовать прицельно. Существует несколько видов инъекций в глаза.
Выбор того или иного метода определяется лечащим врачом в зависимости от заболевания, площади поражения и индивидуальных особенностей пациента.
Инъекции в глазное яблоко различаются по способу введения:
Инъекции препаратов в глазное яблоко
могут проводиться только опытным офтальмологом в стерильных условиях с использованием одноразовых инструментов. Перед тем как сделать укол в глаз, проводится процедура обезболивания препаратами дикаина или новокаина в форме глазных капель.
По прошествии 5 минут можно приступать к процедуре. Если процедура выполняется субконъюктивальным, ретробульбарным или парабульбарным способом, то необходимо обработать зону введения иглы 70% этиловым спиртом.
После процедуры прижать ватку с антибактериальным раствором на несколько минут.
Препараты для уколов в глаза
При некоторых заболеваниях единственным способом лечения являются уколы в глаза. Препараты, использующиеся для данной процедуры, разнообразны: гормональные, ферментативные, витаминные, антибиотики и др.
Антиангиогенная терапия при помощи препаратов «Авастин» и «Луцентис»
«Авастин» относится к противоопухолевым препаратам, применяется в комплексе антиангиогенной терапии, направленной на подавление разрастания новых кровеносных сосудов. Заболевания, которые могут провоцировать такое явление: влажная форма макулярной дегенерации у возрастных пациентов, диабетическая ретинопатия и другие.
Основное действующее вещество — бевацизумаб. Проникая в белок, он блокирует появление новых сосудов, а также подавляет рост опухоли. Вводится препарат в
, при этом игла направлена в сторону центральных отделов. За одну процедуру «Авастин» можно вводить только в один глаз.
При следующей процедуре, которая проводится через месяц, препарат вводят в другой глаз. Как правило, лечение занимает 3 месяца и возобновляется в случае потери остроты зрения.
Во время лечения следует отказаться от управления транспортом и работы, которая требует быстрой реакции.
«Авастин» имеет ряд противопоказаний:
- индивидуальная непереносимость;
- беременность и кормление грудью;
- не рекомендуется лицам, не достигшим 18-ти лет;
- с особой осторожностью при имеющихся заболеваниях печени и почек.
Аналог препарата «Авастина» имеет название «Луцентис». Отличаются они по действующему веществу: в «Авастине» — бевацизумаб, в «Луцентисе» — ранибизумаб. Фармакологическое действие у препаратов одинаковое: подавление роста новых кровеносных сосудов. Показания и противопоказания у препаратов идентичные.
Лечение «Авастином» и «Луцентисом» показывает весьма положительную динамику: у 90% пациентов, использовавших данные препараты, сохранилось зрение, у 70% стало острее. Как показало исследование эффективности данных препаратов, бевацизумаб оказался более действенным — улучшение зрение составило +1,89 буквы
.
«Фибс»
Препарат относится к классу биогенных стимуляторов, оказывающих благоприятное воздействие на скорость регенерации и метаболические процессы.
Применяется при лечении различных видов конъюктивитов, воспалении роговицы и краёв век, помутнении стекловидного тела, трахоме, заболеваниях глаз, связанных с потерей зрения и т. д.
Основные действующие вещества : отгон лиманной грязи, коричная кислота и кумарина.
Препарат вводится один раз в сутки,
лечение продолжается на протяжении 30−40 дней
. Повторный курс назначается не раньше, чем через два месяца. Противопоказаниями для глазных уколов препаратом «Фибс» следующие: индивидуальная непереносимость, острые заболевания, связанные с сердечно-сосудистой системой и желудочно-кишечным трактом, поздние сроки беременности, следует осторожно применять при наличии заболеваний почек.
«Озурдекс»
Выпускается в форме импланта и содержит гормон — дексаметазон (0,7 мг), а также вспомогательные вещества сополимер молочной и гликолевой кислоты.
Дексаметазон относится к группе сильнодействующих кортикостероидов и обладает выраженным противовоспалительным и противоотечным действием, тормозит рост новых сосудов, уменьшает проницаемость капилляров и активность фибробластов, активно борется с окклюзией вен сетчатки, восстанавливает кровоток по капиллярам.
Имплант «Озурдекс» эффективен при лечении макулярного отёка (отёк центральной зоны сетчатки) в связи с окклюзией центральной вены сетчатки. Применяется имплант однократно в поражённый глаз. В случае необходимости может проводиться повторная процедура. Если положительного отклика не было или сохранение зрения достигнуто, повторное введение препарата не требуется.
Введение импланта «Озурдекс»
показывает позитивную динамику: у значительного числа пациентов толщина сетчатки уменьшилась более, чем в два раза (показатели стали близки к норме) и возросла острота зрения с 5% до 65%. Данный препарат имеет ряд противопоказаний, в числе которых индивидуальная непереносимость, глаукома, гнойные, вирусные и бактериальные инфекции, трахома.
«Реаферон ЕС»
Препарат обладает ярко выраженным иммуномодулирующим и противоопухолевым действием, борется с вирусами, подавляя деление вирусов в инфицированных клетках. В офтальмологии используется для лечения вирусного конъюктивита, уевита, а также при воспалении наружной оболочки и роговицы глаза.
Источник: https://gokurce.ru/vakcinaciya/kak-delayut-ukoly-v-glaz.html
Период реабилитации после применения Sculptra
Реабилитационный период после введения Sculptra сопровождается возникновением небольшой отечности и покраснением. В некоторых случаях, при особой чувствительности кожных покровов, могут также возникнуть небольшие гематомы в местах проколов кожи.
Подобные проявления не считается критичной и полностью проходит без дополнительной терапии максимум за 1-2 недели.
Чтобы сократить срок восстановления следует соблюдать определённые рекомендации по реабилитации.
- Проводить самомассаж на скорректированных участках осторожно в течение недели, после объяснения как это делать нашим специалистом.
- Не следует оказывать никакое другое физическое воздействие на зону коррекции (чесать, мять, нагревать, протирать полотенцем).
- Первые сутки нельзя наносить макияж.
- Умываться разрешено только по прошествии 2-х суток. лучше использовать легкие очищающие тоники, хлоргексидин которые порекомендует наш специалист.
- Не следует заниматься спортом, посещать солярий, сауну, бассейн и долго пребывать на морозе первые 3-5 суток после процедуры.
Глазные инъекции. Эффективность глазных инъекций. Уколы в глаз Уколы в глаз
Возникновение сильного покраснения или кровоизлияния в глазу всегда связано с повреждением мелких кровеносных сосудов. Медики выделяют несколько видов патологии, в зависимости от расположения самого кровоподтека:
- Гифема. Так называется накопление крови в передней глазной камере – между радужной оболочкой и роговицей. Чаще всего гифема оказывается следствием тупой травмы. Характеризуется патология затуманенностью зрения и интенсивными болевыми ощущениями. Такой кровоподтек в глазу требует незамедлительного медицинского вмешательства.
- Субконъюнктивальное кровоизлияние. При такой патологии травмируются сосуды слизистой оболочки зрительного органа. Обычно такой кровоподтек появляется внезапно и без очевидных причин.
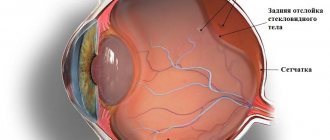
- Гемофтальм. Это кровоподтек, локализующийся в стекловидном теле внутри глаза. Другими словами, гемофтальм – это внутреннее кровоизлияние в зрительном органе. При такой патологии пациенты жалуются на сильный туман перед пораженным глазом. При полном гемофтальме происходит утрата зрительной функции. Гемофтальм считается тяжелым и очень опасным поражением глаза. При отсутствии соответствующей терапии не исключена полная потеря зрения, которая будет необратимой.
- Кровоподтек в сетчатке. Возникает на фоне кровотечения из сосудов сетчатки. На самом деле эта часть глаза является чрезвычайно тонкой и чувствительной. Так что даже мелкие кровотечения способны повлечь за собой сильное ухудшение зрения и появление ретинопатии.
Глаз – это орган, который обильно насыщается кровью, а потому обладает разветвленной сосудистой сеткой. Некоторые болезни способны воздействовать на проницаемость и эластичность глазных сосудов. Именно поэтому кровоизлияния в один или даже сразу оба глаза являются частым, а иногда и неизбежным симптомом серьезных недугов.
От чего появляются кровоподтеки в глазах? Этому может быть множество причин:
- гематологические пороки – анемия или острый лейкоз;
- сахарный диабет – в период развития ретинопатии;
- атеросклероз;
- коагулопатия – проблемы со свертываемостью крови;
- гипертония;
- миопия;
- коллагеноз – красная волчанка, васкулит, склеродермия;
- патологии самих сосудов – ирит или увеит;
- болезни сетчатки;
- опухоли внутри глаза;
- воспаление слизистой оболочки;
- внезапное повышение артериального давления;
- сильная рвота или кашель;
- употребление медикаментов, разжижающих кровь;
- нехватка витамина К.
Часто появляющиеся кровоподтеки даже при нормальном самочувствии – повод обратиться к офтальмологу для прохождения обследования.
В каких случаях делают процедуру
Если человеку сложно моргать, тревожат постоянные боли, а капли не дают эффекта, врач-офтальмолог обычно назначает укол в глаз.
Подобные инъекции делают только специалисты, самостоятельно вводить лекарство не стоит, так как можно навредить органу ещё сильнее. Такая процедура выполняется очень тонкой иголкой.
Сам препарат, длительность курса и количество уколов определяет врач, исходя из специфики заболевания.
Офтальмологи сходятся во мнении, что интравитреальная инъекция – крайне действенный способ лечения глазных болезней. Эта процедура хорошо помогает в купировании воспалительных процессов, которые, в свою очередь, бывают нескольких типов:
- увеит;
- иридоциклит;
- конъюнктивит.
Помимо воспалений, инъекции в глаз назначают при:
- механических повреждениях органа;
- выявлении тромбов в венозных сплетениях сетчатки;
- макулярной дегенерации, обычно встречается в пожилом возрасте;
- отслойке сетчатки, глаукоме и подобных патологиях;
- астигматизме, атрофии, блефарите;
- аутоиммунных патологиях (офтальмопатия эндокринного типа, ревматоидный артрит, анкилозирующий спондилит).
Виды уколов
Специалисты выделяют несколько видов инъекций в глазное яблоко и классифицируют их в зависимости от того, как именно препарат вводится.
- Ретробульбарная инъекция. Характерной особенностью этого вида уколов является достаточно глубокое введение иглы – около трёх сантиметров в краевую область глазницы. Выполняется через кожу нижнего века, параллельно стенке орбиты глаза. В этом случае лекарственный препарат попадает беспрепятственно в глазное яблоко.
- Подконъюнктивальная инъекция. Этот способ подразумевает введение иглы ровно под конъюнктиву в области нижнего века. Процедура является крайне болезненной и неприятной, укол делается только после того, как врач закапает обезболивающие капли. Манипуляция производится не один раз, а три раза с промежутком в одну минуту. Для этого вида инъекции врач использует инсулиновый шприц.
- Интравитреальная инъекция. Для неё характерно введение лекарства прямо через стекловидное тело очень тонкой иголкой. Перед началом процедуры проводится местное обезболивание.
- Парабульбарная инъекция. Парабульбарное пространство – это такие ткани клетчатки, которые находятся между надкостницей и глазным яблоком. Укол производится через нижнее веко, игла проходит параллельно нижней стенке орбиты.
Противопоказания
Противопоказания зависят от типа препарата и индивидуальной восприимчивости к нему.
Обычно не рекомендуется делать уколы в глаза:
- беременным;
- кормящим грудью;
- несовершеннолетним;
- тем, у кого проблемы с почками и печенью.
Но каждый случай индивидуален, и решение принимает лечащий врач, исходя из терапевтических целей.
Хирургическое лечение (операции на глазах)
Как правило, хирургическое вмешательство на глазном яблоке и придаточном аппарате глаза проводят тогда, когда медикаментозные и другие методы (консервативное лечение) не эффективны. Это оправдано, т.к. любое оперативное вмешательство на глазах несет в себе риски.
Так, например, при выявленной у человека глаукоме, сперва назначают глазные капли, и только при высоком давлении и продолжающимся снижении зрения делают антиглаукоматозную операцию.
Такая же ситуация с катарактой: мутный хрусталик глаза меняют на искуственную линзу, только когда зрение человека ухудшается значительно и витаминные капли становятся неэффективными.
Признаки излияния
Клиническая картина аномалии зависит от того, где конкретно случилось кровоизлияние. Кровь может даже полностью заполнить весь глаз. Сопутствующие симптомы тоже зависят от вида кровоизлияния.
Так, при гифеме кровью заполняется вся передняя камера зрительного органа. Если при этом человек лежит, то жидкость распределится равномерно, а если он находится в вертикальном положении, она просто осядет на дне. То, насколько сильно пострадает зрение, полностью зависит от количества крови.
При гемофтальме кровь наполняет все стекловидное тело. Кровоподтек в глазу становится бордовым и принимает форму хрусталика. Если стекловидное тело будет полностью перекрыто кровью, то зрительная функция будет потеряна.
При травме у пострадавшего могут появиться вспышки света перед поврежденным глазом. Иногда они будут сменяться темными пятнами.
Примечательно, что, кроме самого кровоподтека в глазу, других признаков проблемы нет. Лишь в некоторых случаях, при повреждениях крупных сосудов, может возникнуть болевой синдром. Если кровоизлияние обширное, у потерпевшего может появиться ощущение повышенного давления в зрительном органе.
Общая симптоматика описываемой проблемы может быть обусловлена тем фактором, где осуществилось кровоизлияние. Кровь может заполнить часть полностью весь глаз. Признаки патологии прямо зависят от формы кровоизлияния:
Источник: https://cmp39.ru/vse-privivki/glaznye-inekcii.html
Эмоксипин – уколы
Повышенная вязкость и способность крови к свертыванию негативно влияет на состояние и функции крупных и мелких сосудов, а также работу внутренних органов.
Для разжижения биологической жидкости и торможения процессов образования тромбов назначается ангиопротектор Эмоксипин – уколы этого универсального лекарственного средства получили широкое применение в хирургической, неврологической, эндокринологической и офтальмологической практике.
Внутривенное и внутримышечное введение уколов Эмоксипина
Описываемые способы использования 3%-ного раствора назначаются при таких состояниях и заболеваниях:
- недостаточность церебрального кровообращения хронического характера;
- геморрагический или ишемический инсульт;
- нестабильная стенокардия;
- острый и хронический панкреатит;
- транзиторные ишемические атаки;
- артериальные аневризмы для больных в пред- и послеоперационный период;
- черепно-мозговые травмы с повреждениями ткани головного мозга;
- перитонит;
- артериовенозная мальформация церебральных сосудов для людей в послеоперационном периоде;
- постхирургическое восстановление пациентов, которые оперировались по поводу суб- или эпидуральных гематом мозга;
- псевдотуморозный панкреатит;
- острый инфаркт миокарда;
- профилактика синдрома реперфузии.
В кардиологии сначала (5-15 дней) осуществляется внутривенное введение Эмоксипина посредством инфузий. Для составления капельницы 10 мл препарата смешивается с физраствором или декстрозой, глюкозой в стандартном флаконе 200 мл. Частота инфузий – 1-3 раза в сутки.
После такого курса необходимо лечение внутримышечными уколами 3%-ного медикамента 2-3 раза каждые 24 часа по 3-5 мл. Терапия проводится от 10 дней до 1 месяца.
При лечении в неврологическом и нейрохирургическом отделении осуществляется только внутривенное введение в таких же дозировках, как было указано ранее. Длительность курса составляет 10-12 суток.
Если имел место геморрагический инсульт, рекомендуются внутриартериальные болюсные инъекции. Перед введением 5-10 мл Эмоксипина смешивается с 10 мл физиологического раствора. После снятия обострения (5-10 дней) терапия длится до 28-30 суток.
В этом случае разрешается капельное внутривенное введение по 4-20 мл препарата в комплексе с 200 мл физраствора.
Для пациентов хирургии, а также больных панкреатитом, рекомендуется использование Эмоксипина для капельниц (5 мл медикамента на 200 мл изотонической жидкости) дважды в день. При некротизирующих формах патологий проводится введение 5-10 мл лекарства, смешанного со 100 мл физраствора в чревный ствол.
Эмоксипин в качестве глазных уколов
В офтальмологии рассматриваемый препарат назначается для комплексной терапии и профилактики следующих болезней и состояний:
- ангиоретинопатии;
- тромбоз сосудов сетчатки;
- травма, ожог и воспаление роговицы;
- внутриглазное и субконъюнктивальное кровоизлияние;
- осложнения миопии;
- катаракта;
- хориоретинальная дистрофия;
- оперативные вмешательства на глазах;
- дистрофические кератиты;
- послеоперационный период после лечения глаукомы.
- необходимость защиты роговицы.
Часто при прочтении инструкции к медикаменту не совсем понятно, в какую часть глаза делают уколы Эмоксипин:
- Субконъюнктивально.
Инъекция 1%-ного раствора выполняется путем введения иглы под конъюнктиву, в область переходных складок слизистых, по 0,2-0,5 мл. - Парабульбарно.
Прокол осуществляется сквозь кожу нижнего века на глубину около 1 см, в пространство возле глазного яблока. Дозировка – 0,5-1 мл. - Ретробульбарно.
Укол делается во внутреннюю складку нижнего века, сквозь слизистую оболочку на глубину 1,5 см. Игла располагается под углом по направлению к середине глаза, вводится 0,5-1 мл раствора.
Инъекции осуществляются ежедневно или каждые 48 часов, в течение 10-30 дней.
В редких случаях уколы Эмоксипина назначаются в глаза и висок одновременно. Однако такая практика лечения или профилактики офтальмологических заболеваний подвергается специалистами жесткой критике ввиду слабой эффективности данного метода, нецелесообразности его применения. Кроме того, высоки риск повреждения нервов при выполнении инъекций в висок.
Может ли после укола Эмоксипин подняться давление?
Перечень побочных явлений при терапии рассмотренным медикаментом включает повышение артериального давления. Поэтому гипертоникам важно предварительно проконсультироваться с кардиологом.
Другие побочные эффекты лечения Эмоксипином:
- сонливость после кратковременного возбуждения;
- аллергические проявления;
- местные реакции кожи и слизистых в месте укола.
| Лекарство от герпеса на губе Согласно проведенным исследованиям носителями вируса герпеса являются не менее 80% жителей планеты. Появление «простуды на губах» вызывает физический и психологический дискомфорт. Попробуем выбрать лекарственный препарат, наилучшим образом помогающий в ликвидации герпеса. | Противовирусные препараты при гриппе H1N1 Вирус гриппа H1N1 активизировался с наступлением 2021 года. От того, насколько грамотно проводится профилактическая работа и своевременно осуществляется терапия, зависит здоровье и жизнь каждого человека. Современные препараты против вируса гриппа H1N1 представлены в статье. |
| Сильную боль в спине мало кто способен перенести на ногах. Причины появления неприятных ощущений бывают разными. Но лечение практически всегда предполагает введение инъекций. Какие именно уколы помогают устранить болезненность, читайте в статье. | Вам назначили несколько уколов препарата Деринат? Хотите подробнее узнать о его свойствах, показаниях и способе применения? Всю достоверную информацию об инъекциях Дерината вы найдете в предложенной новой статье, включая схему использования, особые рекомендации по выполнению укола. |
Источник: https://womanadvice.ru/emoksipin-ukoly
Показания к применению
ЭМОКСИПИН – препарат широкого действия. Эго применяют в разных областях медицины: офтальмологии, кардиологии, неврологии, нейрохирургии. Болезни, при которых назначают инъекции:
- ишемическая болезнь сердца;
- инфаркт;
- инсульт;
- стенокардия;
- панкреатит;
- перитонит;
- ушиб мозга в связи с черепно-мозговой травмой;
- аневризма (средство применяют перед и после операции);
- нарушение кровообращения в мозге;
- внутриглазное излияние разного типа происхождения;
- кератиты;
- осложнения у пациентов с диагнозом миопия;
- наличие тромбов в сосудах сетчатки;
- катаракта;
- ожог, воспаление, травма роговицы;
- глаукома;
- контузия;
- расстройство личности.
ЭМОКСИПИН разжижает кровь, снижая риск возникновения тромбов в сосудах, улучшает работу сердечной мышцы, способствует нормализации артериального давления, защищает глаза от яркого света (оберегает от ожогов). Им пользуются люди, у которых линзы. Для минимизации травм глаз.
Зачем нужны уколы в глаза
Проблемы с глазами – не такое уж редкое явление. Специалисты в один голос говорят, что одним из эффективных средств в борьбе с глазными болезнями являются уколы в глаза.
Это связано с тем, что лекарственный препарат сразу попадает в больное место и начинает действовать. Выделяют несколько видов инъекций.
Офтальмолог назначает ту или иную форму инъекционной терапии, в зависимости от заболевания и индивидуальных особенностей организма.
«Эмоксипин»
Этот лекарственный препарат обладает сильнодействующим эффектом. Показывает отличные результаты при лечении:
- катаракты;
- патологий сосудистой системы глаз;
- кислородного голодания;
- глаукомы;
- кератита;
- повреждений роговицы глаза.
Главным активным химическим веществом является метилэтилпиридинола гидрохлорид, благодаря ему «Эмоксипин» проявляет свойства антиоксиданта, антигипоксанта, сосудоукрепляющего средства и антиагреганта.
А это значит, что лекарство уменьшает количество свободных радикалов, которые плохо влияют на организм, повышает стойкость к недостатку кислорода, делает сосуды более прочными и менее проницаемыми, мешает образовываться тромбам.
Специалист вводит данный лекарственный препарат под конъюнктиву, ретробульбарно или парабульбарно.
Противопоказан людям, которые уже принимают другие медикаменты, обладают индивидуальной непереносимостью препарата, беременны или кормят грудью.
Подготовка и проведение процедуры
При подготовке и выполнении инъекционной манипуляции важно соблюдать следующие правила.
- Перед процедурой проводится тщательное обезболивание глазного яблока, обычно с помощью новокаина или дикаина в виде глазных капель. Спустя пять минут можно начинать вводить препарат.
- Интравитреальные инъекции в глаз выполняет только опытный офтальмолог с помощью одноразовых инструментов.
- При выполнении процедуры субконъюнктивальным, ретробульбарным или парабульбарным способами надо обработать зону, куда будет вводиться иголка, 70-процентным раствором этилового спирта.
- После того, как процедура окончена, пациенту необходимо прижать ватку, смоченную в антибактериальном растворе на несколько минут.
Как делают укол
Порядок инъекционной процедуры зависит от того, как именно будет вводиться лекарственный препарат. Но, в любом случае, всё это будет происходить в строго стерильных условиях амбулаторно.
Врач расширяет зрачок с помощью специальных капель, они начинают действовать спустя 20-30 минут.
Острота зрения будет оставаться сниженной на протяжении ещё 12 часов после окончания процедуры.
Игла вводится либо в край глазницы, либо срезом по направлению к глазному яблоку, либо рядом с лимбой, либо в субтеноновое пространство. Всё зависит от заболевания и цели инъекции. Это решает только лечащий врач.
Возможные осложнения
Как и многие медицинские процедуры, интравитреальная инъекция может вызвать ряд возможных осложнений:
- могут начаться воспалительные процессы;
- хрусталик может подвергнуться механическому повреждению;
- нередко бывает, что у пациентов повышается внутриглазное давление;
- иногда встречается отслаивание сетчатки или её разрыв;
- может начаться кровоизлияние.
Стоимость интравитреальных инъекций, и где можно пройти процедуру
Процедуру можно провести после тщательного осмотра специалистом и диагностики заболевания в офтальмологическом центре. Чтобы установить диагноз, придётся пройти несколько исследований, которые назначит опытный врач.
Описываемая процедура – не из дешёвых. Сама инъекция стоит 200-300 рублей, без учёта цены препарата. А вместе с ней суммы колеблются от 10 000 до 70 000 рублей. Всё зависит от медицинского центра, квалификации врача и самого препарата.
Но здоровье всегда стоит своих денег, надо лишь довериться профессионалам, ведь глаза помогают нам видеть этот прекрасный мир, любимых людей, заниматься важными делами и просто наслаждаться. Они – важнейший орган чувств, который требует своевременного лечения и заботы.
Источник: https://oVakcine.ru/inekciya/zachem-nuzhny-ukoly-v-glaza
При глаукоме уколы в висок
Многие офтальмологи сходятся во мнении, что одной из самых эффективных процедур для лечения глазных заболеваний является укол в глаз.
Данная процедура позволяет лекарству напрямую попадать в поражённую часть глаза и действовать прицельно. Существует несколько видов инъекций в глаза.
Выбор того или иного метода определяется лечащим врачом в зависимости от заболевания, площади поражения и индивидуальных особенностей пациента.
Виды глазных инъекций
Инъекции в глазное яблоко различаются по способу введения:
- Ретробульбарная инъекция. Данный метод проведения процедуры характеризуется глубоким введением иглы в край глазницы (3−3,5 см) через кожу нижнего века параллельно стенке орбиты, а лекарство попадает за глазное яблоко.
- Подконъюктивальная (субконъюктивальная) инъекция. Игла проникает ровно под конъюктиву через нижнее веко. Процедура болезненная, укол в глазное яблоко выполняется только после предварительного обезболивания (дикаин, новокаин), обезболивание проводят трижды с разницей в 1 минуту. Для подкоъюктивальной инъекции используется инсулиновый шприц, направление — срезом к поверхности глаза.
- Интравитреальная инъекция. Введение лекарственного препарата напрямую в стекловидное тело. Проводится после обезболивания капельной анестезией, тонкой инъекционной иглой. В 4 мм от лимба делают прокол на 2−3 мм, игла при этом перпендикулярно склере.
- Парабульбарная инъекция. Парабульным пространством называют ткани клетчатки, находящиеся между надкостницей и глазным яблоком. Инъекция проводится через нижнее веко, игла проходит параллельно нижней стенки орбиты. Второй способ проведения инъекции: игла входит на 2−3 мм под углом 25 ° срезом, направленная к глазному яблоку в субтеноново пространство (пространство между склерой и фасциальным влагалищем с жидкостью).
Инъекции препаратов в глазное яблоко могут проводиться только опытным офтальмологом в стерильных условиях с использованием одноразовых инструментов.
Перед тем как сделать укол в глаз, проводится процедура обезболивания препаратами дикаина или новокаина в форме глазных капель. По прошествии 5 минут можно приступать к процедуре.
Если процедура выполняется субконъюктивальным, ретробульбарным или парабульбарным способом, то необходимо обработать зону введения иглы 70% этиловым спиртом. После процедуры прижать ватку с антибактериальным раствором на несколько минут.
О триггерных точках
Триггерная точка — это узел в мышцах, который не расслабляется и очень чувствителен к прикосновению. Триггерные точки также могут вызывать мышечные спазмы (подергивания) или ощущение стянутости. При надавливании на триггерную точку вы ощущаете некоторую боль в этой области. Вы также можете испытывать болезненные ощущения в другой части тела. Это называется триггерной зоной.
Чаще всего триггерные точки появляются в мышцах:
- ягодиц;
- верхней части спины;
- нижней части спины (поясницы);
- шеи.
Наиболее распространенные причины появления триггерных точек:
- травма;
- напряжение при совершении повседневных действий;
- ваши двигательные привычки (механика тела).
Вернуться к началу