Общие данные
Ангулярный конъюнктивит диагностируется у 5-7 пациентов из ста тех, у кого было выявлено воспалительное поражение слизистой оболочки глаза. Острые формы встречаются редко – около четырех пятых всех пациентов с ангулярным конъюнктивитом страдают хронической патологией.
Данное нарушение выявляется в любом возрасте, но чаще – в среднем и преклонном. Заболеваемость начинает возрастать уже после 40 лет, далее ее пики не наблюдаются. Осложнения также более характерны для старшего возраста, когда начинается инволютивное изменение тканей.
Представители мужского и женского пола заболевают с приблизительно одинаковой частотой – эта закономерность касается и молодых пациентов, и пожилых.
Отличия бактериального и вирусного конъюнктивитов
Бактериальные и вирусные конъюнктивиты имеют ряд отличий:
- Конъюнктивальная инъекция при бактериальной форме выраженная, в то время как при вирусном минимальная.
- Экссудат. При бактериальном — от умеренного до проффузного. При вирусном минимальный.
- Для бактериальной формы характерны склеенные края век и ресниц, а при вирусном не склеиваются.
- Также при вирусном отсутствуют сосочки, и эффект от антибактериальной терапии, но, в отличии от бактериальной формы, появляются фолликулы.
- Вирусная форма лечится быстрее, чем бактериальная.
Причины
Ранее предполагалось, что ангулярный конъюнктивит вызывают стафилококки и стрептококки. Но непосредственной причиной развития описываемого заболевания оказалась Moraxella lacunata (диплобацилла Моракса-Аксенфельда).
Возбудитель представляет собой короткие палочки, которые располагаются по две – в свою очередь, такие пары составляют короткие цепи. Это грамотрицательная палочка – она не окрашивается при окрашивании по Граму (одному из наиболее информативных способов в микробиологии различать возбудителей).
Диплобацилла Моракса-Аксенфельда относится к разряду строгих аэробов – то есть, тех бактериальных возбудителей, которым для жизнедеятельности необходимо пребывать в среде со свободным молекулярным кислородом. Он требуется для процессов, в результате которых освобождается энергия, требуемая для размножения и патогенной активности возбудителя.
Данный инфекционный агент неподвижен – в силу специфики строения и энергетических процессов он не наделен способностью самостоятельно перемещаться в тканях.
Обратите внимание
Среди других представителей рода возбудитель ангулярного конъюнктивита отличается высокой вирулентностью (способностью вызывать патологический процесс).
Диплобацилла Моракса-Аксенфельда проживает на слизистых оболочках человеческого организма – а именно:
- на конъюнктиве (чаще всего);
- среди эпителиальных клеток придаточных пазух носа;
- в поверхностном слое эндокарда (внутреннего слоя сердца).
Это значит, что одновременно могут проявляться признаки конъюнктивита, воспаления слизистой, выстилающей дополнительные полости носа, и эндокардита.
Диплобацилла Моракса-Аксенфельда относится к условно-патогенным микроорганизмам. Это значит, что в норме она может заселять слизистые оболочки здорового человека, не причиняя ему вреда и проживая своей жизнью. Но при определенных условиях возбудитель проявляет агрессивные свойства и провоцирует развитие болезни – в данном случае ангулярного конъюнктивита. Такими условиями являются:
- снижение иммунитета на фоне врожденных и приобретенных иммунодефицитов;
- состояние после перенесенных операций – особенно затяжных полостных (на органах живота либо грудной полости);
- ранний период после травм или критических состояний (комы);
- хронические, длительно протекающие соматические патологии – ишемическая болезнь сердца (кислородное голодание из-за атеросклеротического поражения сердечных сосудов), бронхиальная астма (поражение бронхов с их периодическим сужение и возникновением приступов удушья), язвенная болезнь желудка и 12-перстной кишки (возникновение единичного или множественных дефектов в стенке желудка либо кишки), сахарный диабет (нарушение метаболизма углеводов из-за нехватки гормона инсулина);
- психологическое истощение – на фоне стрессов, неподобающей моральной обстановки в семье, на работе и/или в социуме;
- тяжелый физический труд на протяжении длительного времени;
- плохое питание с недостаточным поступлением в организм белков жиров, углеводов, минеральных веществ;
- соблюдение изнурительных диет;
- сознательное (при желании снизить собственный вес) либо вынужденное голодание (например, при раковом поражении пищевода или желудка, что препятствует нормальному процессу пищеварения и поступления питательных веществ в ткани);
- неподобающие условия проживания либо отсутствие определенного места жительства;
- кормление грудью;
- старший возраст. Бацилла может жить на слизистых оболочках некоторых людей длительное время, не вызывая никаких нарушений и потом активизируясь только при старении человека.
Диплобацилла Моракса-Аксенфельда может какое-то время существовать и вне организма человека. Так, благодаря устойчивости к неблагоприятным условиям окружающей среды, она способна поддержать жизнедеятельность при температуре от 10 градусов ниже нуля по Цельсию и до 55 градусов выше нуля, а также при определенном уровне влажности. Температурные условия человеческого организма являются оптимальными для размножения, роста и жизнедеятельности этого инфекционного агента.
Возбудитель является представителем неферментирующих бацилл (тем, которые не вызывают процессов брожения в организме).
Способы заражения
Эта диплобацилла попадая на полотенца, салфетки, косметические средства, косметологические инструменты, в высушенном состоянии способна жить сутки. Она устойчива к повышенным (+55 град.С) температурам, жизнеспособна в воде при 10 град.С в течение 5 суток, что увеличивает опасность заражения при купании в водоемах, бассейнах, банях и саунах.
В группе риска находятся пожилые люди с ослабленным иммунитетом, люди, перенесшие различные инфекционные заболевания (ОРЗ, ОРВИ, корь). Способствуют возникновению заболевания микротравмы глаза, заболевания носоглотки, переохлаждения или перегрев конъюнктивы. Диплобациллы могут находится в носовой полости и при попадании на конъюнктиву (например, при чихании) вызывать воспаление.
Диплобацилла, вызывающая ангулярный конъюнктивит, может вызвать воспаление при ослабленном иммунитете или наличии микротравм глазного яблока.
То есть эта бактерия может находится в любом здоровом организме, а при благоприятных условиях вызвать заболевание.
Развитие патологии
Диплобацилла Моракса-Аксенфельда передается от больного человека к здоровому, как правило, контактно-бытовым путем – это:
- использование личных предметов – перчаток, варежек, полотенец, носовых платков, косметических приспособлений;
- касание глаз руками, на которые попали бациллы – например, после рукопожатия с больным человеком;
- выполнение процедур в косметологическом кабинете с использованием инструментов, которые не прошли надлежащей обработки;
- выполнение медицинских процедур при таких же обстоятельствах;
- умывание лица водой, в которую попали бациллы Моракса-Аксенфельда.
Развитию патологии способствует травматизация глазного яблока. Это не обязательно должны быть выраженные травмы – микроповреждения слизистой оболочки глаза достаточно, чтобы через такую «брешь» бацилла попала в ткани конъюнктивы.
При попадании на слизистую оболочку глаза возбудитель довольно короткое время адаптируется в новых условиях конкретного организма – инкубационный период составляет всего 4 дня. Далее диплобацилла активизируется и выделяет на конъюнктиву продукты жизнедеятельности.
Развивается воспалительный процесс, особенно выраженными являются изменения в уголках глаз. При этом наблюдаются классические признаки воспалительного поражения: покраснение, отечность, незначительное повышение местной температуры. Также возможно возникновение точечных кровоизлияний в слизистую оболочку глаза.
При отсутствии лечения воспалительный процесс трансформируется в язвенный, а далее в некротический (омертвение), который склонен к прогрессированию. Из-за рефлекторного сужения мелких сосудов и капилляров микроциркуляция тканей (обеспечение кровью) нарушается, они не дополучают кислорода и питательных веществ. Сперва в конъюнктиве формируются мелкие эрозии, которые из-за прогрессирующей гипоксии тканей (кислородного голодания) развиваются до более глубоких язв – такой тип воспаления называется деструктивным.
Обратите внимание
При дальнейшем прогрессировании гипоксии при ангулярном конъюнктивите образуются очаги некроза, который распространяется на роговицу с развитием некротического кератита (ее воспаления с образованием участков омертвения).
Что это такое?
Развитие ангулярного конъюнктивита провоцирует палочка Моракса-Аксенфельда (Moraxella lacunata). Палочка попадает в глаза контактно-бытовым путем. В норме слезная жидкость содержит противомикробные вещества, которые являются защитным барьером на пути бактерии. Поэтому при хорошем иммунитете этот микроорганизм не вызывает заболевания.
Ангулярный конъюнктивит – обычно это хронический процесс с периодическими обострениями. Поэтому важно поддерживать иммунитет для профилактики рецидивов.
Симптомы ангулярного конъюнктивита Моракса-Аксенфельда
Из-за особенностей своего жизненного цикла диплобацилла провоцирует цикличное течение ангулярного конъюнктивита – в виде чередующихся периодов стихания клинической картины и ее нарастания. Симптоматика развивается одинаково с двух сторон.
Признаками ангулярного конъюнктивита являются:
- чувство жжения;
- зуд;
- резь;
- боли;
- выделения;
- корочки;
- трещины кожных покровов;
- ухудшение зрения.
Как правило, именно из ощущения жжения и зуда начинается клиника ангулярного конъюнктивита. Неприятные ощущения локализуются в области глазницы (углубления в черепе, в котором располагается глаз) – пациент при этом регулярно трет эту область.
Резь в глазах появляется из-за воспалительного поражения конъюнктивы, которая, став более толстой, буквально выпирает и раздражается покрывающим ее веком.
Характеристики болей следующие:
по локализации – вокруг глазницы;- по распространению – иррадиация как таковая не характерна;
- по характеру – режуще-ноющие;
- по интенсивности – средней выраженности;
- по возникновению – появляются не сразу, а при прогрессировании патологии, могут усиливаться при моргании.
При дальнейшем прогрессировании заболевания воспалившаяся конъюнктива начинает продуцировать выделения.
Их характеристики следующие:
- по типу – слизь в виде бесцветной прозрачной или слегка мутноватой пены;
- по количеству – в небольшом объеме, иногда в виде следов;
- по консистенции – жидкая, затем через 1-3 суток становится густой и тягучей;
- по локализации – скапливается преимущественно в уголках глаз.
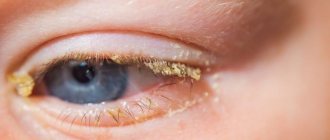
Загустевшая слизь затвердевает и превращается в эластичные корочки. Скопление слизи и корочек в уголках глаз (а также преимущественная локализация жжения и рези) послужило поводом для терминологического обозначения патологии («angulus» с латинского переводится как «уголок»).
Выделения приводят к мацерации кожных покровов (влажному разъеданию), а затем к возникновению трещин – сперва микроскопических, далее более выраженных.
Обратите внимание
При длительном развитии ангулярного конъюнктивита наблюдается регулярное нарушение зрения – но оно временное и проявляется в виде «пелены», «тумана» или «пленки» перед глазами. У одних пациентов такое нарушение не наблюдается вовсе, у других может мешать чтению, работе и вообще обычному ритму жизни.
Ангулярный конъюнктивит Моракса-Аксенфельда редко проявляется в виде острого процесса – обострения и ремиссии (стихание клинических симптомов) наблюдаются довольно часто, патология переходит в разряд хронической и может наблюдаться на протяжении многих лет.
Клиническая картина заболевания
Рассмотрим комплекс проявлений заболевания и особенности ее течения.
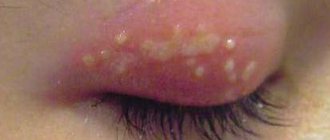
- Наблюдается покраснение глаз, но только в уголках глаз, как в наружном, так и внутреннем.
- Слизисто-гнойное отделяемое обычно не обильное, располагается также по уголкам глаз.
- По утрам допустимо образование корочек, мешающих открыть глаза.
- Возможно снижение остроты зрения, проходящее после выздоровления.
- В воспалительный процесс, обычно, сначала вовлекается один глаз, затем инфекция присоединяется ко второму.
Диагностика
Диагноз конъюнктивита в целом поставить не сложно – для этого достаточно жалоб пациента, данных анамнеза (истории) заболевания и результатов обследования. Более значимым является определение природы описываемой патологии – а именно констатации ангулярного конъюнктивита Моракса-Аксенфельда. Для этого понадобится проведение дополнительных методов исследования.
Из анамнеза имеет значение посещение сауны либо бани, пользование предметами личной гигиены, которые принадлежат другим людям, тесный контакт с ними другого рода.
Результаты физикального обследования будут такими:
- при осмотре – покраснение кожи вокруг глазницы, трещины в уголках глаз, выделения слизи, скопление корочек, которые легко отделяются при небольшом механическом усилии, покраснение слизистой оболочки глаз;
- при пальпации (прощупывании) – чувствительность или незначительная болезненность при надавливании на глазные яблоки и на область уголков глаз.
Изменения, которые можно выявить при осмотре и прощупывании, более выражены в латеральных (внутренних) углах глаза, менее – в латеральных (боковых). Покраснение выявляется не только со стороны слизистой, покрывающей глазное яблоко, но и той, которая выстилает изнутри веко (это так называемая пальпебральная конъюнктива).
Из инструментальных методов исследования в диагностике ангулярного конъюнктивита Моракса-Аксенфельда применяются:
- биомикроскопия глаза – изучение фрагментов глазного яблока с помощью клинического микроскопа. При этом обнаруживается переполненность кровью мелких капилляров конъюнктивы, а также отечность слизистой оболочки глаза. Биомикроскопия глаза также помогает выявить утолщение роговой оболочки, ее эрозии, язвы и некротическое поражение при дальнейшем прогрессировании ангулярного конъюнктивита. Также при этом более детально анализируется покраснение конъюнктивы, которая покрывает глазное яблоко и выстилает изнутри веко;
- определение остроты зрения – проводится с помощью специальных таблиц Сиверцева, «построенных» из строчек букв или фигур. Если поражена только конъюнктива, то зрение нарушается незначительно, при поражении роговицы – существенно;
- оптическая когерентная томография роговицы (ОКТ) – с помощью сканирования изучают поверхностные и глубокие слои роговой оболочки. Метод привлекается для определения прогрессирующих изменений роговицы, которые могут возникнуть при распространении на нее патологического процесса с конъюнктивы;
- компьютерная кератометрия – компьютерное изучение основных параметров роговой оболочки. Применяется для оценки ее состояния при вторичном поражении на фоне ангулярного конъюнктивита;
- компьютерная кератотопография – оценка с помощью компьютерной программы кривизны роговицы. Применяется в запущенных случаях поражения роговой оболочки при распространении патологического процесса с конъюнктивы;
- диафаноскопия глаза – изучение состояния глазного яблока при просвечивание тканей глаза проходящим светом. Имеет широкое предназначение, но в данном случае применяется для оценки язвенных и некротических поражений роговой оболочки;
- микроскопия роговицы – ее микроскопическое изучение. Позволяет выявить микроэрозии и небольшие некротические очаги при прогрессировании ангулярного конъюнктивита.
Из лабораторных методов исследования в диагностике описываемого заболевания применяются:
общий анализ крови – при этом определяются неспецифические признаки воспаления в виде повышения количества лейкоцитов (лейкоцитоза) и СОЭ;- серологические тесты – с их помощью определяют антитела к антигенам бациллы Моракса-Аксенфельда, по которым можно косвенно судить о наличии инфекционного агента;
- бактериоскопическое исследование – под микроскопом изучают мазок-отпечаток конъюнктивы, в нем выявляют возбудителя;
- бактериологическое исследование – делают посев соскоба или мазка с конъюнктивы на специальные питательные среды, ожидают роста колоний, по ним идентифицируют бациллу. Также метод применяют для определения чувствительности возбудителя к антибиотикам, что важно для последующего лечения.
Диагностические мероприятия
Диагностика патологии начинается со сбора анамнеза и осмотра больного офтальмологом.
Чаще всего специалист использует биомикроскопию – с помощью щелевой лампы исследуется слизистая, роговица, радужка, хрусталик и передняя камера органа зрения.
Данный оптический прибор дает большое количество информации о степени поражения структур глаза, и с его помощью диагностируют различные патологии.
Стоит отметить! Чтобы уточнить природу конъюнктивита используются дополнительные методики:
- Бакпосев отделяемого из больного глаза. Это необходимо для того, чтобы определить вид возбудителя и подобрать оптимальную схему лечения антибактериальными препаратам.
- Цитология соскоба с конъюнктивы.
Так как результаты бакпосева будут известны только через неделю, врач, отталкиваясь от жалоб пациента, назначает антибиотики широкого действия.
Это делается для того, чтобы не терять времени, и как можно скорее облегчить состояние больного.
Если по результатам анализов будет понятно, что возбудитель резистентен с назначенному лечению, проводится корректировка терапии.
Осложнения
Ангулярный конъюнктивит чаще всего осложняют следующие заболевания и патологические состояния:
- кератит – поражение роговой оболочки воспалительного, а затем язвенного и некротического характера;
- блефарит – воспаление кожных покровов век;
- дакриоцистит – воспалительный процесс в стенках слезного мешка;
- рубцевание век – соединительнотканное перерождение, которое может привести к их сращению;
- гайморит – воспалительное поражение слизистой оболочки, выстилающей изнутри гайморовые пазухи;
- фронтит – воспалительный процесс, который развивается в слизистой лобной пазухи;
- этмоидит – воспаление слизистой оболочки, выстилающей ячейки решетчатой кости;
- эндокардит – воспалительное поражение внутренней оболочки сердца, которой в данном случае развивается из-за миграции возбудителя с током крови в полость сердца;
- нарушение структуры клапанов сердца и клапанная недостаточность, которая может повлечь за собой существенные расстройства гемодинамики.
Лечение ангулярного конъюнктивита Моракса-Аксенфельда
Лечение ангулярного конъюнктивита проводят консервативными методами – общими и местными.
Общие назначения следующие:
- антибактериальные средства – сперва назначают препараты широкого спектра действия, а при получении результатов бактериоскопического и бактериологического исследования – те антибиотики, к которым чувствителен возбудитель. Он реагирует на макролиды, тетрациклины, аминогликозиды и фторхинолоны, но перед назначением в конкретном случае следует проверять его резистентность (нечувствительность) к антибиотикам;
- нестероидные противовоспалительные препараты (НПВП);
- иммуностимулирующие препараты – при этом применяются биологически активные пептиды, препараты, изготовленные на основании вытяжки из тимуса, интерфероны и интерлейкины;
- общеукрепляющие средства – в частности, витамины. Их назначают в виде аптечных комплексов для перорального употребления либо инъекций;
- десенсибилизирующие препараты – они уменьшают чувствительность организма к токсинам возбудителя.
В качестве местного лечения применяются:
- регулярное (до 4-6 раз в день) промывание глаз антисептическими растворами;
- глазные капли с антисептическим эффектом – как правило, это цинка сульфат. Лечение длительное – препарат закапывают после промывания глаз 4-6 раз в день не менее 1 месяца (зачастую, до 1,5);
- цинковая мазь – ею обрабатывают края век;
- нестероидные препараты в виде глазных капель. Хорошие результаты наблюдаются при закапывании диклофенака натрия;
- глюкокортикостероидные препараты – их назначают при тяжелом течении патологии и/или неэффективности НПВП. Срок лечения определяет офтальмолог.
В целом ангулярный конъюнктивит Моракса-Аксенфельда лечить сложно. Нередко при достижении, казалось, хороших результатов наблюдается повторная «вспышка» болезни. Иногда лечение помогает остановить развитие данной патологии, но ее регресса не наблюдается.
В лечении ангулярного конъюнктивита также могут привлекать хирургическое вмешательство – а именно при рубцевании и сращении век. Во время операции перемычки разъединяют, рубцы иссекают, при необходимости проводят пластику век.
Как диагностируют заболевание?
При обращении в участковую поликлинику пациент направляется на прием к офтальмологу. Врач проводит стандартный сбор анамнеза, осмотр глаз, выставляет предварительный диагноз. Для его подтверждения и обнаружения палочек Моракса-Аксенфельда требуется полное диагностическое обследование:
- общий анализ крови – помогает оценить состояние организма, выявить наличие воспалительных процессов;
- забор секрета из уголков глаз для бакпосева – подтверждает наличие бактерий, позволяет выявить их резистентность к антибактериальным препаратам;
- цитологическое исследование – соскоб со слизистой оболочки используется для оценки клеточного и микробного состава.
Терапия начинается до получения результатов бактериологического посева. Офтальмолог выписывает антибактериальные средства на основании клинической симптоматики и осмотра пациента. В дальнейшем схема лечения корректируется.
Профилатика
Мерами профилактики ангулярного конъюнктивита являются:
- использование только личных предметов – носовых платков, полотенец, перчаток, косметических средств;
- неукоснительное соблюдение правил личной гигиены – мытье рук при контакте с предметами и людьми вне дома;
- избегание прикосновения к глазам немытыми руками;
- укрепление иммунной системы разными известными методами;
- выявление в организме хронических очагов инфекции, на фоне которых диплобацилла Моракса-Аксенфельда активничает более уверенно.
Профилактика
Важно! Чтобы не заболеть ангулярным конъюнктивитом нужно соблюдать общепринятые меры гигиены, вести здоровый образ жизни и всеми способами укреплять иммунную систему.
Правила гигиены:
- использовать только свое личное полотенце;
- не касаться и не тереть глаза грязными руками;
- не купаться в грязных водоемах;
- все косметологические процедуры нужно проходить только в проверенных салонах, где соблюдаются все правила санитарии и гигиены;
- не использовать чужую косметику.
Чтобы избежать рецидива патологии, после окончания лечения организм должен набраться сил и восстановится.
Поэтому в это время нужно уделять больше внимания поддержанию иммунитета, а также не допускать переохлаждений, ограничить посещения бассейнов, саун, бань, стараться меньше контактировать с больными людьми.
Последствия ангулярного конъюнктивита Моракса-Аксенфельда
Прогноз при ангулярном конъюнктивите разный. При своевременной диагностике и адекватном лечении наступает выздоровление. Но заболевание склонно к рецидивированию – острые явления на фоне лечения проходят, ангулярный конъюнктивит переходит в хроническую форму.
Прогноз ухудшается при развитии рубцовых сращений, которые приводят к деформации век.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
3, всего, сегодня
(45 голос., средний: 4,53 из 5)
Отслоение сетчатки: симптомы, лечение и причины патологии
Болят глаза: возможные причины и лечение