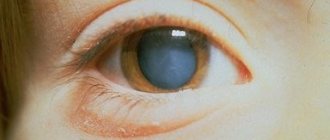
Наиболее эффективным и безопасным методом хирургического лечения катаракты является замена хрусталика глаза с использованием ультразвуковой или лазерной факоэмульсификации. Восстановительный период после такого лечения можно разделить на три этапа:
- первая неделя после операции;
- первый послеоперационный месяц;
- полгода после лечения.
На первом этапе, сразу после операции, больной отмечает существенное повышение остроты зрения. Однако, как и после любой другой операции, могут наблюдаться некоторые нежелательные реакции на обезболивающие препараты и на само вмешательство (боли в глазу и прилегающих областях, отёчность век, общая слабость). Для снятия таких явлений могут быть назначены нестероидные обезболивающие средства, даются рекомендации по питанию и приёму жидкостей, положению головы во время сна.
На втором этапе зрение улучшается ещё заметней, но его острота нестабильна. Для того, чтобы в конечном итоге эффект от лечения был максимальным, в первый месяц после операции следует соблюдать щадящий режим для глаз. Это касается чтения, просмотра телевизора, работы за компьютером. Может быть показано временное ношение очков, снижающее нагрузку на глаза. Как правило, во втором периоде назначаются глазные капли по определённой индивидуальной схеме (противовоспалительные и дезинфицирующие растворы). К концу второго реабилитационного периода частота закапываний постепенно сокращается.
Третий этап после ультразвуковой и лазерной факоэмульсификации характеризуется максимальным восстановлением зрения уже в начале этого периода. Сохраняются лишь некоторые ограничения, которые постепенно снимаются. После того, как зрение достигло своего максимума, возможно подобрать очки или линзы для дополнительной коррекции. Реабилитация после экстракапсулярной или интракапсулярной экстракции катаракты является более длительной. Лишь после снятия швов в третьем послеоперационном периоде зрение восстанавливается окончательно, и могут быть назначены очки или линзы.
Самые частые осложнения
Существуют наиболее распространенные осложнения, которые образуются практически у всех пациентов. При этом лечение может полностью отсутствовать или проходить неверно. Некоторые из них поправимые, другие устранить не удается. Поэтому необходимо найти грамотного специалиста, который назначит верное лечение, полностью восстанавливающее функцию зрения.
Для лечения катаракты применяют медикаментозные средства и хирургическое лечение. В обоих случаях состояние пациента может осложняться.
Кровоизлияние
Операция на глазах относится к микрохирургии. Ее проводят с помощью увеличивающих устройств, позволяющих внимательно рассмотреть внутренние структуры глаз. Если врач неправильно установил интраокулярную линзу, чрезмерно надавил на какой-либо элемент глаза, сделал неверное движение, может возникнуть кровоизлияние.
В некоторых случаях оно образуется не сразу, а после завершения операции. Это наиболее опасный вариант, так как вся внутренняя полость глаза может заполниться кровью, это приведет к непоправимым явлениям для глаз, что вызовет слепоту.
В некоторых случаях образуется незначительное кровоизлияние, которое рассасывается само. Это небольшие осложнения, которые не требуют коррекции.
Инфекционно-воспалительные заболевания
Внутренняя структура глаз – асептическая среда. Во время вскрытия глазного яблока внутрь него попадают патогенные микроорганизмы. К ним относятся бактерии, вирусы, грибы. Если их количество незначительно, антисептические средства позволят полностью удалить эти микроорганизмы. В ином случае развивается заражение внутренних структур глаз, образуется гной.
Инфекция чаще развивается на поверхностных структурах глаз, патогенные микроорганизмы попадают на ранку. Это образует инфекционно-воспалительное заболевание, распространяющееся по всей поверхности. Чтобы предупредить состояние, врач профилактически прописывает всем пациентам антибиотики широкого спектра действия в виде капель.
Отек роговицы
Чтобы проникнуть в область хрусталика, врачу необходимо разрезать роговицу. После завершения процедуры образуется отек и воспаление. Если состояние пациента стабильно, назначают медикаментозные средства, мази, растворы. При обширных воспалительных процессах показана кератопластика. Это процедура по полной замене роговицы.
Послеоперационный астигматизм
Для хирургического вмешательства необходимо разрезать глазное яблоко. Это изменяет его форму. Часто бывают случаи, когда оно не восстанавливается до прежних размеров. Образуется астигматизм, то есть не правильная форма глаз.
Пациент не четко видит окружающие предметы, меняется их форма и размер. Для коррекции состояния показаны специальные очки и линзы.
Повышение внутриглазного давления
Такое состояние называется послеоперационной глаукомой. В камерах глаз начинает накапливаться секретируемая жидкость, это расширяет их. Постепенно они увеличиваются в размерах, сдавливая окружающей структуры. Такое состояние может привести к отслоению или дистрофии сетчатки. Также поражается зрительный нерв, который утрачивает свою функцию по передаче сигнала.
Вторичная катаракта
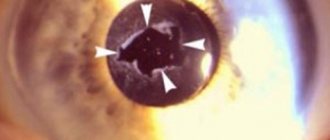
Существует патология хрусталика, например, ядерная катаракта, когда необходимо удалить не весь элемент, а только его часть. В этом случае врачу необходимо быть наиболее аккуратным, чтобы не оставить частички помутневшей ткани. Если все же это произошло, образуется вторичная катаракта. Такое состояние меньше поддается коррекции, большинство хирургических методов лечения не подходят. У пациента опять начинает снижаться функция зрения, может возникнуть слепота.
Повышенная сухость глаз
В послеоперационный период часто снижается продукция слезной жидкости. Поверхность слизистой оболочки становится сухой. Это образует микротравмы и трещины на роговице. Состояние проходит со временем. Чтобы поддержать увлажненность глаз, используют капли (Дефислез, Слезин).
Образование мушек, точек перед глазами
Если во время хирургического вмешательства было повреждено или сдавлено стекловидное тело, образуются несуществующие элементы перед глазами. К ним относятся точки, мушки, линии, полосы, молнии. Они могут быть ярко-желтыми или черными. Если такое состояние возникло несколько раз и прошло, волноваться не стоит.
Коррекции требуют постоянные образования этих элементов.
Неудачная операция по замене хрусталика
Здравствуйте! Заранее прошу извинить, если мое изъяснение будет неполным/некорректным или непоследовательным, несколько часов назад узнал пренеприятнейшее известие.
В начале этой недели положил свою бабушку(ей 87 лет, гипертоник), диагноз — полная катаракта. На операцию по удалению катаракты(установки нового «хрусталика») в нашу местную ЦРБ. Она очень долго не могла лечь раньше, тк человек эмоциональный и как только речь заходила о больнице, давление устремлялось к отметке 200. Но сейчас все таки собралась. После консультации с врачом сказали что левый глаз находится в плачевном состоянии и нужна срочно операция, с правым ситуация лучше и видит она им в принципе. Была заказана со слов врача «самая лучшая американская линза» за весьма немаленькие деньги, т.к. те что бесплатные или дешевле — плохой вариант.
Сегодня приехав навестить её и узнать как прошла операция, узнал от медсестры, т.к. врача уже не было. Что операция прошла неудачно, зрачок не расширился и не удалось установить новую линзу. Извините если объясняю некорректно, все со слов медсестры. Предложили вариант оставить её еще на неделю, и установить заказанную линзу(что бы непропала. ) на второй глаз, который в принципе видит.
И непонятно что думать, и как тут лучше поступить, т.к. для меня осталось неясным, будет ли видеть левый глаз хотя бы как раньше, или это потеря зрения на один глаз? Насколько часто такое вообще происходит. Сомневаюсь что бабушка вообще решится на установку хрусталика в правый глаз, но если она все же примет такое решение, есть ли шанс на удачный исход. Если нужны уточняющие моменты, спрашивайте, попробую их выяснить.
Понимаю что на такие вопросы трудно ответить заочно, тем более без каких-то точных данных, но помогите сориентироваться и помочь принять правильное решение, заранее Спасибо.
Сегодня состоялась встреча в врачом.. Объяснение его несколько отличается от того что сказала медсестра вчера..
Врач сказала что у бабашки была 4 стадия катаракты на левом глазе, и аппарат ультразвуковой чуть не сломали пока делали операцию — не дробился хрусталик никак, и был истрачен целый флакон чего-то, как я понял речь шла о расширяющем значок препарате. И после того как был удален хрусталик стало понятно, что в глазу много «мусора» который накапливался всю жизнь и который она раньше просто не видела(почему так?). и ею было принято решение не ставить на этот «плохой» глаз линзу, руководствуясь экономией о наших деньгах. Те родной хрусталик был удален, а новая линза установлена не была. И теперь она постоянно видит «квадраты», «мух» и «ворон» и большие светлые пятна. И нам сказали что это так теперь и будет всегда, т.к. это можно исправить только полной заменой стекловидного тела, сложной операцией которую она врят ли перенесет и которую делают только в федеровке. Но кроме этого мусора она этим глазом еще что-то видит, чего лично я уже не ожидал. про то что зрачок не раскрылся было упомянуто вскользь.. Бабушка после такого результата конечно хотела оттуда просто сбежать, но врач начала объяснять что нужно делать второй глаз пока есть такая возможность и потом может быть уже поздно, и в итоге было сказано что она скоро ослепнет если не сделать операцию, и это её напугало окончательно. Предложила заказанную линзу установить на второй глаз, который пока находится в удовлетворительном состоянии и видит верхнюю строчку.
Смущает очень много чего. -Почему было принято решение об операции этого глаза, раз он находился в таком плохом состоянии. -Почему она не видала этого мусора раньше до операции совсем, глаз ведь видел, хоть и плохо -Разве можно оставлять глаз вот так вот без хрусталика совсем
Вот теперь непонятно как тут поступить, с одной стороны я думаю у бабушки это последний шанс как то улучшить свое зрение, тк если она вернется домой то уже врят ли пойдет на какие операции с глазами, а с другой после произошедшего понятно что ставки слишком высоки и можно остаться совсем без зрения, если произойдет какая то похожая история.
Может быть у кого есть мысли насчет происходящего у нас тут. Спасибо..
источник
Редкие осложнения
Существуют осложнения, которые у пациентов образуются редко. Некоторые из них можно скорректировать, другие не поддаются лечению. В крайних случаях может понадобиться повторная операция, которая скорректирует функцию зрения человека.
Разрыв хрусталика
Хрусталик – капсула, в которой содержится прозрачная жидкость. Частички, распространившиеся по внутренней структуре глаз, могут повредить эти элементы. Например, стекловидное тело. Это провоцирует повышение внутриглазного давления, стенки камер глаз начинают расширяться, постепенно сдавливая сетчатку и зрительный нерв. Их функция снижается, может образоваться отслоение сетчатки или атрофия зрительного нерва.
Смещение интраокулярной линзы
Когда производят хирургическое удаление катаракты, на место хрусталика имплантируют искусственную модель. Она называется интраокулярной линзой. Вокруг хрусталика расположены связки, в которые должна попасть линза.
Если установка была произведена неправильно, она постепенно смещается в сторону сетчатки. Это приводит к отеку, воспалению, механическому повреждению стекловидного тела и сетчатой оболочки.
Неврологические расстройства
Ткани глаз не только хорошо кровоснабжены, но и иннервированы. Если при процедуре врач повредил какой-либо нерв, возникнут неврологические расстройства. Это может быть подергивание глаза, образование нистагма (непроизвольные движения глаз). Требуется обратиться к неврологу для диагностики и проведения лечения.
Пелену с глаз с долой!
Прояснить ситуацию, выделив в осадок заблуждения и страхи, согласился офтальмолог экстракласса, выполнивший свыше 11 тысяч операций по удалению катаракты в разных странах мира, профессор Михаил Коновалов.
Зона риска
– Ответьте честно: много неудачных операций на катаракте? Иван С., Новосибирск
– При хорошей диагностике и стандартной ситуации, когда проблема ограничивается лишь помутнением хрусталика, неудачи, по данным лучших офтальмологических клиник мира, составляют около 4-5%. Причем неудача часто выражается в несколько худшей остроте зрения, чем предполагалось, а вовсе не в отсутствии зрения.
Факторами риска являются высокое внутриглазное или артериальное давление, сопутствующие заболевания, такие, например, как диабет. При серьезной неудаче повторить операцию иногда очень сложно, но это общая особенность глазной хирургии. Так что выбирайте клинику и хирурга предельно тщательно.
В чем причина?
– Врач сказал, что у меня катаракта, но для своих лет вижу вполне сносно… Что же это за болезнь? С. Сергеева, Новосибирская обл.
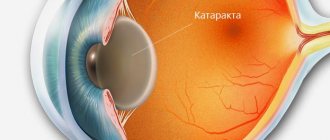
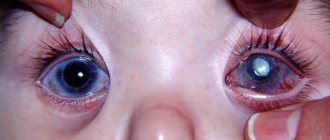
– Катарактой называется любое помутнение хрусталика глаза, даже то, которое не снижает остроту зрения в данный момент. А возникнуть она может в любом возрасте. Бывает катаракта врожденная, вызванная нарушениями внутриутробного развития плода. Или осложненная – обычно она развивается у пациентов среднего или молодого возраста на фоне системных заболеваний организма или под воздействием различных факторов внешней среды, например повышенных доз радиации. Травматическая катаракта может возникнуть как следствие травмы или контузии глаза. Но самая распространенная катаракта – сенильная (возрастная), с которой рано или поздно сталкивается более половины населения земного шара. С годами хрусталик начинает терять прозрачность. Есть мнение, что это неизбежное следствие старения организма. И все же точно сказать, почему развилась катаракта, не всегда возможно. Известно, что изменение структуры хрусталика идет на фоне сдвига общих обменных процессов. К повреждающим факторам относят и ультрафиолетовое излучение – у южан катаракта встречается чаще, чем у северян. Поэтому летом всем рекомендуется носить солнечные очки.
Как минимизировать риск осложнений
Чтобы снизить послеоперационных осложнений, рекомендуется придерживаться следующих правил:
- нахождение в покое в темном помещении, чтобы негативные факторы окружающей среды не воздействовали на глазные яблоки;
- применение солнцезащитных очков на улице, чтобы яркие солнечные лучи не воздействовали негативно на сетчатку глаз в послеоперационный период;
- послеоперационная антибактериальная терапия, которая устраняет риск развития инфекционо-воспалительных заболеваний;
- употребление пищи, богатой витаминами, полезными веществами, микроэлементами, необходимыми для нормального метаболизма и регенерации поврежденных поверхностей;
- отсутствие занятий спортом в первый месяц после операции, далее упражнения назначаются по рекомендации врача;
- применение увлажняющих капель, устраняющих риск пересыхания роговицы.
Удаление катаракты – операция, которая повреждает небольшое число ткани. Несмотря на это, у пациента может развиться множество осложнений, особенно если он не придерживается рекомендаций врача. Если осложнение появилось, требуется немедленно обратиться к специалисту, чтобы не потерять функцию зрения.
Подготовка к имплантации интраокулярных линз
В ФНКЦ ФМБА перед проведением имплантации интраокулярной линзы врач-офтальмолог составляет индивидуальный план предоперационного обследования. Он включает в себя лабораторные анализы, а также инструментальные методы диагностики, которые позволяют оценить общее состояние всего организма. Как правило, в план обследования входят:
- Анализ крови на уровень гемоглобина;
- Анализ крови на свертываемость;
- Анализ крови на сахар;
- Биохимический анализ крови;
- Общий анализ крови и мочи;
- Обширный офтальмологический осмотр.
Лабораторные анализы должны быть готовы не позднее двух недель до начала операции. Сдаются в утреннее время, строго натощак. А также, не ранее, чем за 14 дней до начала операции, необходимо сделать ЭКГ. Если у вас в анамнезе установлен сахарный диабет, перед имплантацией ИОЛ рекомендуется посетить врача-эндокринолога. Пройти предоперационную подготовку включающую в себя диагностическое обследование и лабораторные анализы в ФНКЦ ФМБА можно за один день, что существенно сэкономит ваше время. Однако следует иметь ввиду, что перечень может быть изменен исходя из индивидуальных показаний каждого пациента.
За несколько дней до проведения операции пациента осматривают врачи-офтальмологи. Накануне рекомендуется отменить прием препаратов, влияющих на свертываемость крови.
Реабилитация после имплантации интраокулярных линз
На следующий день после проведения операции зрение полностью восстанавливается. Буквально через 10 дней пациент уже может приступить к работе.
Однако существуют общие правила поведения после операции:
- В течение недели после операции не рекомендуются физические нагрузки;
- Не стоит посещать сауны бассейны, для исключения риска инфицирования.
Ваш лечащий специалист назначит все необходимые лекарства для быстрого восстановления глаза после операции. Прием любых других препаратов, в том числе из домашней аптечки, должен быть согласован с офтальмологом. После проведения курса реабилитации необходимо прийти на прием к врачу через 2 недели для очного осмотра.