Классификация заболевания
Согласно анатомическому строению увеального тракта выделяют следующие виды увеита:
- Передний. Характерно развитие воспаления в радужной оболочке и стекловидном теле. Это наиболее распространенный вид заболевания, который может протекать в форме ирита, переднего циклита, иридоциклита;
- Промежуточный. Воспаление затрагивает ресничное тело, сетчатку, стекловидное тело, сосудистую оболочку. Патология протекает в форме заднего циклита, парс-планита;
- Задний. Характерно поражение сосудистой оболочки, сетчатки, зрительного нерва. В зависимости от локализации патологического процесса может возникать хориоретинит, ретинит, хориоидит, нейроувеит;
- Генерализованный. Воспалительный процесс затрагивает все отделы увеального тракта. В таких случаях говорят о развитии панувеита.
В зависимости от характера воспаления выделяют 4 формы патологии:
- Серозная;
- Гнойная;
- Фибринозно-пластическая;
- Смешанная.
По этиологическим факторам увеиты принято делить на:
- Эндогенные. Инфекционные агенты попадают в глаз с током крови;
- Экзогенные. Инфицирование происходит в результате травмирования сосудистой оболочки глаза.
Увеит может развиваться как первичное заболевание, когда ему не предшествуют патологические процессы. Выделяют вторичный увеит, когда патология возникает на фоне прочих глазных болезней.
По характеру течения выделяют:
- острый процесс, длительность которого не превышает 3 месяцев;
- хроническую патологию, которая протекает более 3-4 месяцев;
- рецидивирующий увеит, когда после полного выздоровления вновь развивается воспаление увеального тракта.
Увеит
- Классификация
- Клиническая картина
- Диагностика
Воспаление сосудистой оболочки глаза (увеального тракта). Частота — 0,3-0,5 случаев на 1 000 населения, примерно 40% случаев увеита возникаетна фоне системного заболевания. Преобладающий пол: при переднем увеите, ассоциированном с наличиемв крови Аг HLA-B27, мужчины заболевают чаще (2,5:1). Это заболевание является частой причиной слабовидения и слепоты (около 25 %).
Анатомически сосудистую оболочку глазного яблока разделяют на радужку, ресничное тело и собственно сосудистую оболочку, расположенную позади ресничного тела и составляющую почти 2/3 сосудистой оболочки (фактически выстилает сетчатку снаружи). Кровоснабжение собственно сосудистой оболочки осуществляют в основном задние короткие ресничные артерии, а радужки и ресничного тела -передние и задние длинные ресничные артерии, т.е. кровоснабжение этих двух отделов происходит из разных источников, поэтому передний и задний отделы сосудистой оболочки обычно поражаются раздельно, что послужило причиной разделения увеитов напередние и задние.
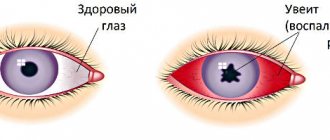
При увеите необходимо срочно обратиться к офтальмологу. Главными симптомами заболевания являются «туман» перед глазами, ухудшение зрения (возможна даже полная слепота), покраснение глаз, светобоязнь и слезотечение.
Патоморфология
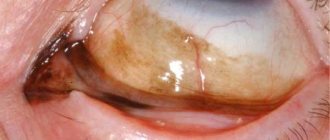
- Передний увеит. В водянистой влаге передней камеры обнаруживают белок (в т.ч. фибрин), эритроциты вслучае геморрагического характера воспаления, гной, пигмент. Также обнаруживают синехии (фиброзные сращения между радужкой и хрусталиком). Радужка отёчна, инфильтрирована. Возможно помутнение стекловидного тела вследствие образования соединительной ткани
- Задний увеит. Отёк диска зрительного нерва, воспаление периваскулярной ткани сосудов сетчатки.
Классификация
- Врожденные
- Раннего возраста (от 0 до 3 лет)
- Дошкольного и младшего возраста(ревматоидные, периферические)
- односторонние (вирусные, паразитарные, увеиты при саркоидозе, острый ретинальный некроз)
- двусторонние (увеиты при системных заболеваниях, периферические увеиты)
Анатомическая классификация
По преобладанию локализации в сосудистом тракте (хотя изолированные поражения редки)
- Передние увеиты (27-63%) — чаще идиопатические иридоциклиты и HLA-B27 ассоциированные острые передние увеиты, ревматоидные передние увеиты, энтеровирусные увеиты у детей, герпетические иридоциклиты и др.
- Ириты — воспаление радужки
- Передние циклиты — воспаление цилиарного тела
- Иридоциклиты — воспаление радужки и цилиарного тела
- Периферические («средние») увеиты (14-20%) (стрептококк, вирусные, идиопатические)
- Задние циклиты
- Парс-планиты
- Периферические (базальные)
- Ретинохориоидиты
- Витрииты
- Задние увеиты (19-38%)
- Очаговые (хориоидиты)
- Многофокусные (ретинохориоидиты)
- Диффузные (нейроувеиты, хориоретиниты)
- Панувеит — воспаляется вся сосудистая оболочка глаза.
По характеру течения:
- острые (внезапное острое начало, средняя длительность течения до 6 нед — большинство передних увеитов, часть задних)
- подострые
- хронические(длительное течение, менее активное начало – ревматоидный, туберкулезный, периферические, саркоидоз)
- вялотекущие, рецидивирующие (при рецидивирующих — более выражена активность при обострении, чётче периоды ремиссии, чем при вялотекущих)
По характеру инфильтрации пораженных тканей воспалительными клетками: гранулематозные — специфические гранулемы в радужке или хориоидее (саркоидоз, синдром харада, сифилитические, туберкулезные увеиты) и негранулематозные.
По этиологии
- экзогенные (постинфекционные, аутоиммунные посттравматические увеиты, симпатическая офтальмия, факогенный увеит)
- эндогенные (условно делят на инфекционные, инфекционно — аллергические, неинфекционные; «идиопатические»
- неоднозначное понимание терминов, сложная трактовка понятия «этиология увеитов» (подробнее в монографиях катаргиной л.а.)
Причины воспаления сосудистой оболочки глаза могут быть самыми разными: инфекции, обменные нарушения, угнетение иммунитета, аутоиммунные процессы и др. Увеит может быть вторичным заболеванием, при этом очаг воспаления находится в другом месте, а инфекция распространяется гематогенным путем (при ангине, менингите, гайморите, септическом эндокардите). В некоторых случаях увеит может развиться после проникающей травмы глаза.
- Вирусы, бактерии, простейшие, грибки
- Иммунные факторы -предполагают участие аутоиммунного и иммунокомплексного механизмов при диффузных заболеваниях соединительной ткани
- Идиопатические причины (примерно 25%). Генетические аспекты. В 50-70% выявляют Аг HLA-B27 (при анкилозирующем спондилите, болезни Райтера).
Факторы риска — диффузные заболевания соединительной ткани, очаги хронической инфекции.
Клиническая картина
Передний увеит (приблизительно 80% пациентов с увеитами)
- Обычно острое начало, чаще всего — односторонний (95% в случае увеита, ассоциированного с наличиемв крови HLA-B27)
- Жалобы — снижение остроты зрения и боль в глазном яблоке, усиливающаяся при его пальпации
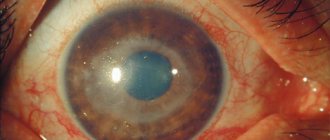
- Перикорнеальная или смешанная инъекция, изменение цвета радужки (зеленоватого или ржавого цвета,рисунок нечёткий)
- Сужение зрачка поражённого глаза, форма зрачка неправильная, реакция на свет нарушена
- Наличие на эндотелии роговицы (со стороны передней камеры глаза) полиморфных преципитатов либо экссудата в передней камере (гипопион в случае гнойного характера экссудата, гифема в случае геморрагического), возможно возникновение задних спаек радужки (сращение задней поверхности радужкис передней капсулой хрусталика). В некоторых случаях спайки могут обусловить круговое сращение радужки и хрусталика, что приводит к заращению зрачка и повышению внутриглазного давления — развиваются вторичная глаукома и бомбаж радужки (выпячивание её в переднюю камеру глаза в видевалика)
- Возможны проявления основного заболевания как в случае эндогенного, так и экзогенного происхождения увеита.
Задний увеит. Ввиду близкого прилегания сетчатки и частого вовлечения её в воспалительный процесс на практике применяют термин хориоретинит
- Начало обычно незаметное
- Снижение остроты зрения
- Жалобы — появление фотопсий (вспышек перед глазами), метаморфопсий (искажения формы предметов), гемералопии (нечёткость зрения при плохом освещении) при периферической локализации процесса
- При исследовании полей зрения — скотомы различных размеров (этот метод исследования не требует участия квалифицированного офтальмолога, но позволяет заподозрить хориоидит)
- Характерно отсутствие болевых ощущений, что значительно затрудняет диагностику.
Промежуточный увеит — воспалительная инфильтрация стекловидного тела, экссудация и формирование мембран, частично покрывающих цилиарное тело.
- Симптоматика напоминает таковую при заднем увеите.
- Лабораторные исследования неспецифичны (заболевание полиэтиологично).
- Чаще обнаруживают признаки основного заболевания (наиболее информативны лабораторные показатели при коллагенозах).
Диагностика
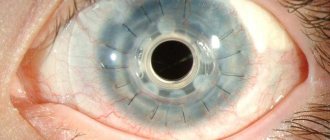
- Биомикроскопия при переднем увеите — отёк, изменение цвета радужки, наличие преципитатов на задней поверхности роговицы или экссудата в передней камере глаза, задние спайки радужки
- Офтальмоскопия при заднем увеите — помутнения в стекловидном теле, сероватые или желтоватые очаги различной формы и размеров с отёком и гиперемией вокруг (явления перифокального воспаления), сосуды сетчатки над ними не прерываются. Возможны отёк и гиперемия диска зрительного нерва. На позднихстадиях возникают атрофические изменения сосудистой оболочки — она становится бледной и иногда пигментированной
Дополнительные методы исследования позволяют выявить признаки основного заболевания (например, рентгенография позвоночника при анкилозирующем спондилите).
Внутриглазное воспаление – полиэтиологичное заболевание, одним из распространенных осложнений которого является офтальмогипертензия, частота которой варьирует от 10 до 60%. Транзиторное повышение внутриглазного давления в большинстве случаев возникает в острую фазу воспаления и не сопровождается признаками глаукомной оптиконейропатии, что отличает офтальмогипертензию при увеите от вторичной глаукомы, которая регистрируется на фоне стихания острых признаков воспалительного процесса или в фазу ремиссии. Патогенетические механизмы повышения офтальмотонуса при увеитах включают в себя гиперсекрецию водянистой влаги, механическую блокаду угла передней камеры экссудатом и пигментом, отек трабекулярного аппарата, формирование передних периферических и задних синехий с развитием зрачкового блока, неоваскуляризацию переднего сегмента глаза. \
Терапия острого увеита с внутриглазной гипертензией преследует своей целью не только купирование воспаления, но и адекватную компенсацию нарушенного офтальмотонуса без последующего развития стойкой вторичной глаукомы, что может быть достигнуто путем создания баланса между противовоспалительной терапией и гипотензивными препаратами. По данным зарубежных авторов, среди многообразия гипотензивных лекарственных средств β —адреноблокаторы, ингибиторы карбоангидразы являются препаратами выбора в терапии увеальной глаукомы и офтальмогипертензии. Однако монотерапия препаратами указанных групп, а также в ряде случаев и их сочетанное использование может оказаться неэффективным, что может потребовать усиления гипотензивного режима.
Бримонидина тартрат 0,2% – высокоселективный агонист α-2 адренорецепторов, который эффективно и безопасно по данным литературы снижает внутриглазное давление (до 25%) вследствие двойного механизма действия, применяясь как в монотерапии офтальмогипертензии, так и в комбинации с тимололом и ингибиторами карбоангидразы. Таким образом, актуальным является исследование эффективности сочетанного применения β-блокаторов, ингибиторов карбоангидразы и бримонидина тартрата в комплексной терапии офтальмогипертензии при увеите.
Этиологические факторы
Выделяют следующие причины развития увеита:
- бактериальная инфекция, вызванная стрептококками, стафилококками, хламидиями, токсоплазмами, туберкулезной палочкой, бруцеллой, бледной трепонемой, лептоспирой;
- вирусная инфекция: вирус герпеса (в том числе возбудитель ветряной оспы), цитомегаловирус, аденовирус, ВИЧ;
- грибковое поражение;
- присутствие очагов хронической инфекции – тонзиллит, кариес, гайморит;
- развитие сепсиса;
- аутоиммунные болезни (ревматизм, системная красная волчанка, спондилоартрит, неспецифический язвенный колит, болезнь Крона, полихондрит, интерстициальный нефрит, гломерулонефрит);
- травмы глаз, ожоги, попадание инородных тел;
- нарушения гормонального фона;
- повреждение глаз химическими реагентами;
- генетическая предрасположенность;
- развитие поллиноза, пищевой аллергии;
- нарушения обмена веществ.
Заболевание часто развивается у пациентов, которые имеют в анамнезе прочие патологии глаз. В детском и преклонном возрасте в основном диагностируют инфекционный увеит, который протекает на фоне аллергии или стрессовых ситуаций.
Причины
Причиной увеита в первую очередь считают особенность строения сосудистой оболочки, о чем уже говорилось выше. Но если говорить о факторах воздействия, то в первую очередь болезнь провоцируют:
- Травмы;
- Инфекционные поражения;
- Нарушение метаболизма;
- Аллергические реакции;
- Синдромные и системные болезни;
- Нарушение гормональной регуляции.
Наиболее часто встречают именно инфекционные увеиты, которые занимают нишу в 44%. В таких случаях патогенами, вызвавшими болезнь, являются туберкулезные бактерии, токсоплазма, стрептококки, цитомегаловирус, грибки, вирус герпеса и так далее. При этом не обязательно очаг развития будет в области глаз. Патогену просто достаточно попасть в кровеносное русло и дойти до области глаза. Наиболее часто такая патология развивается при туберкулезе, сифилисе, тонзиллите, кариесе, сепсисе и так далее.
Важно! Причин у увеита много и определить точно без обследования их нельзя. Например для детей характерно травматичное и инфекционное получение заболевания, в то время как у взрослых наиболее частыми являются инфекционные и системные заболевания. Но даже это не является 100% гарантией.
Аллергический увеит не имеет инфекционной природы. В таких случаях большую роль в первую очередь играет иммунная система. И ее реакция на аллергены – медикаменты, пищу, пыльцу, пух и так далее. В таком случае может развиться даже сывороточный увеит, который возникает обычно после введения вакцин и сывороток.
Увеиты часто вызываются и системными, либо синдромными патологиями, например, ревматоидным артритом, псориазом, синдромом Рейтера, ревматизмом, саркоидозом, колитом и так далее. В таких случаях параллельно увеиту нужно проводить терапию основной патологии. Часто развивается ревматоидный увеит глаза как осложнение ревматоидного артрита.
Вызванные травмой, увеиты могут развиться после ожога, механических контузионных или проникающих повреждений, попадания инородных тел. Гормональная и метаболическая дисфункции при сахарном диабете, болезнях кровеносной системы, климаксе, болезнях органа зрения и других патологиях и состояниях часто приводит к воспалительным процессам в сосудистой оболочке.
Важно! иногда причину увеита определить не получается. В таких случаях ставят диагноз «неуточненный увеит глаз».
Симптоматика заболевания
Клиническая картина зависит от локализации воспалительного процесса, состояния иммунной системы, природы заболевания. При остром переднем увеите пациенты отмечают следующие симптомы:
- болезненность и покраснение пораженного глаза;
- сужение зрачка;
- повышенное слезотечение;
- светобоязнь;
- снижение остроты и четкости зрения;
- повышенное внутриглазное давление.
Для хронического воспаления переднего отдела увеального тракта характерно бессимптомное течение. Лишь в некоторых случаях пациенты отмечают незначительное покраснение глазных яблок, появление точек перед глазами.
Характерный признак периферического увеита – поражение обоих глаз. Пациенты жалуются на снижение центрального зрения, появление «мушек» перед глазами.
Для задних увеитов характерна следующая симптоматика:
- чувство затуманенности зрения;
- предметы становятся искаженными;
- появление плавающий точек перед глазами;
- снижение остроты зрения.
Также возможно развитие макулярного отека, оптической нейропатии, ишемии макулы, отслойки сетчатки.
Диагностические мероприятия
Диагностика увеита проводится врачом-офтальмологом. В рамках первичного приема специалист должен осмотреть глаза, проверить остроту зрения, поля зрения, провести тонометрию, чтобы определить значение внутриглазного давления.
Дополнительно проводят следующие исследования:
- УЗИ глаза;
- исследование зрачковой реакции;
- биомикроскопию, которая предполагает осмотр глаза с использованием щелевидной лампы;
- гониоскопию, позволяющую определить угол передней камеры;
- офтальмоскопию. Исследование проводят с целью изучения глазного дна;
- флюоресцентную ангиографию сетчатки;
- томографию различных структур глаза при необходимости;
- электроретинографию;
- реоофтальмографию, позволяющую измерить скорость кровотока в сосудах глаз.
Особенности лечения
Медикаментозная терапия переднего и заднего увеита предполагает использование следующих групп препаратов:
- Антибиотики широкого спектра действия (фторхинолоны, макролиды, цефалоспорины). Препараты могут вводиться субконъюнктивально, интравитреально, парентерально. Выбор подходящего антибиотика зависит от типа возбудителя, его чувствительности к лекарственным средствам;
- Противовирусные препараты назначают для терапии увеита вирусного генеза. Широко применяют: Ацикловир, Зовиракс на фоне приема Виферона или Циклоферона. Лекарственные средства назначают в форме интравитреальных инъекций или принимают перорально;
- Нестероидные противовоспалительные средства, глюкокортикостероиды позволяют в короткие сроки купировать воспаление. Назначают субконъюнктивально дексаметазон или преднизолон в каплях, перорально принимают Ибупрофен, Мовалис или Бутадион;
- Иммунодепрессанты применяют при неэффективности противовоспалительного лечения. Показан прием Циклоспорина, Метотрексата, которые способны угнетать иммунные реакции; Для профилактики возникновения спаек рекомендуют капли Циклопентолат, Тропикамид, Атропин;
- Фибринолитики обладают рассасывающим эффектом. Широко используют: Гемазу, Лидазу, Вобэнзим;
- Комплексные поливитамины;
- Антигистаминные препараты: Кларитин, Лорано, Цетрин, Клемастин, Супрастин.
Если медикаментозная терапия помогла устранить острое воспаление, то показано физиотерапевтическое лечение. Высокой эффективностью обладают электрофорез, инфитатерапия, лазерное облучение крови, вакуумный импульсный массаж, фототерапия, фонофорез, лазерная коагуляция, криотерапия.
Лечение увеита
После проведения полноценной диагностики с определением области и характера поражения определяется курс адекватной полноценной терапии. В основном используется медикаментозной и системное лекарственное лечение. Также может быть проведено хирургическое вмешательство для устранения осложнений увеита, но это редкие случаи. Обычно практикуют классическую терапию с использованием разного типа медикаментов. Некоторые из них предполагают введение в стационарных условиях, но большая часть применяется либо перорально, либо местно в виде капель, мазей и так далее.
Терапия осуществляется под тщательным присмотром офтальмолога и других специалистов. При постановке диагноза «увеит» важную роль играет дифференциальная диагностика. Исходя из поставленного диагноза назначается :
- Заместительная;
- Патогенетическая;
- Этиотропная;
- Корригирующая терапия.
Параллельно ведется лечение первопричины – патологии, спровоцировавшей увеит. Ее назначает профильный специалист после проведения соответствующего обследования.
Медикаментозное лечение
Медикаментозная терапия предполагает применение ряда препаратов. Во многом это зависит от типа патологии, наличия и вида патогенов и так далее. В основном используются:
- Противовирусные и противомикробные медикаменты;
- Мидриатики – атропин, фенилэфрин и так далее;
- Стероиды – преднизолон, дексаметазон и так далее;
- Системные иммуносупрессоры;
- НПВС;
- Цитостатики;
- Антигистаминные препараты.
Мидриатики устраняют спастическое состояние цилиарной мышцы. Они же предупреждают развитие спаек и свищей. Также препараты данного типа помогают разорвать уже образовавшиеся спайки.
Гормональные препараты являются едва ли не основным способом лечения увеита. Не применяют их только при грибковых поражениях. Используются такие медикаменты как местно, так и системно. Если эффективность мала или вовсе отсутствует, то параллельно назначаются иммуносупрессоры. Так при различных патологиях могут применяться и разные препараты:
- Сифилитический увеит требует применения бензилпенициллиновых средств, доксициклина, тетрациклина, эритромицина.
- Лептоспирозный лечится гемма-глобулинами, доксициклином, амоксициллином, сульфоном.
- Паразитарный предполагает применения мебентазола, тиабензола.
- Бруцеллезный предполагает применение сульфаниламидов, тетрациклинов, аминогликозидов.
- Туберкулезную разновидность лечат рифампицином, изониазидом.
- При токсоплазмозном увеите используются сульфадимезин, пириметамин, фолиевая кислота.
- При герпетическом применяются ацикловир, валацикловир.
Параллельно используются средства, способствующие расширению сосудов, а также иммуностимуляторы и физиотерапия. При повышенном давлении внутри глаз используются противоглаукомные медикаменты. Продолжительность лечения определяется врачом.
Гормональные препараты обычно применяют короткими курсами из-за их системного действия на организм. Но врач может продлить их прием при наличии определенных показаний, например, при псориазе используются гормональные средства от месяца и больше. Отмена ведется постепенно с уменьшением дозировок и продлением времени между использованием средств.
Важно! Гормональные препараты требуют назначения врача. Отпускаются только по рецепту. Сразу несколько средств такой группы использовать запрещено. При проявлении побочных эффектов необходимо проконсультироваться с врачом об отмене или замене средства на другое.
Физиотерапия
Чтобы повысить эффективность лечения, также применяется и физиотерапия. Ее эффективность была доказана временем. Но стоит учитывать, что подобные процедуры можно применить только после снятия остроты патологии:
- Электрофорез;
- Гирудотерапия;
- Фонофорез.
Это эффективные методики, которые помогут быстрее справиться с болезнью, а при хроническом типе патологии ввести ее в стадию длительной ремиссии.
Хирургическое вмешательство
Хирургическое вмешательство практикуют в основном для устранения осложнений, развившихся на фоне увеита, например, для рассечения области спаивания радужки с хрусталиком. Также может проводиться хирургическое лечение глаукомы, отслоения сетчатки, катаракты и так далее. В зависимости от типа патологии могут применяться такие методики, как:
- Витреоэктомия при иридоциклохориоидите;
- Эвисцерация при невозможности спасти глаз.
Успех проведения той или иной хирургической манипуляции зависит от типа осложнения. Иногда глаз спасти не удается, а иногда зрение получается вернуть на все 100%.
Важно! не стоит бояться идти к врачу из-за риска назначения хирургической процедуры. это крайне редкое явление и принимается оно только после попыток вылечить пациента классическим путем. Чем дольше затягивать патологию, тем больше шансов попасть под нож хирурга.
Где лечат?
Данную патологию лечат в целом в домашних условиях, но необходимо предварительно пройти диагностику. Точное определение патологии и ее причин позволит правильно и полностью вылечить глаза. Некоторые средства могут вводить только квалифицированные медики. При этом необходимо некоторое время находиться под присмотром специалистов заведения.
Иногда может применяться полустационарное лечение, когда пациент будет приходить для проведения манипуляций или приема препаратов в больницу. Современная медицина предлагает множество различных методик и медикаментов, которые помогут максимально быстро справиться с патологией.
Важно! Лучше обращаться за помощью в квалифицированные офтальмологические заведения, которые себя уже зарекомендовали в этой области. Таким образом вы получите качественное обслуживание и полноценную диагностику.
Хирургическое вмешательство
Развитие осложнений или тяжелое течение увеита требует хирургического лечения. Операция может включать такие этапы:
- рассечение спайки между радужной оболочкой и хрусталиком;
- удаление стекловидного тела, глаукомы или катаракты;
- припаивание сетчатки при помощи лазера;
- удаление глазного яблока.
Оперативное вмешательство не всегда имеет благоприятный исход. В некоторых случаях операция вызывает обострение воспалительного процесса.
Методы народной медицины
Во время терапии увеита можно применять некоторые народные рецепты. Однако перед любыми манипуляциями необходимо проконсультироваться с врачом.
Эффективно устранить воспаление помогут следующие рецепты:
- промывание глаз лечебным отваром. Необходимо взять в равном количестве цветки ромашки, календулы, шалфея. Сырье измельчить. Взять 3 столовые ложки смеси, залить стаканом кипятка. Состав настаивают на протяжении 1 часа. Полученное средство процедить, промывать отваром глаза;
- сок алоэ разводят холодной кипяченой водой в соотношении 1:10. Полученным раствором капают по 1 капле не более 3 раз в сутки в пораженный глаз;
- примочки из корня алтея. Сырье следует измельчить, залить 3-4 столовые ложки 200 мл холодной воды. Средство настаивают 8 часов, после используют для примочек.
Лечение панувеита
Лечить панувеиты довольно сложно. Если удалось выявить причину воспаления, то назначают этиотропное лечение. Так, при цитомегаловирусе назначают ганцикловир, при нефропатии – антибиотики и другие специфические препараты. При всех типах генерализованного увеита применяют обезболивающие лекарства, мидриатики (дли предотвращения формирования синехий, противовоспалительные стероидные и нестероидные препараты. При наличии вирусной или бактериальной инфекции целесообразно использовать антибиотики и противовирусные средства.
Осложнения и прогноз
При отсутствии действенного лечения увеит может привести к развитию серьезных заболеваний глаза:
- катаракта, при которой хрусталик становится мутным;
- повреждение сетчатки вплоть до ее отслойки;
- глаукома, развивающаяся вследствие нарушенного оттока жидкости внутри глаза;
- стойкое помутнение стекловидного тела;
- повреждение глазного нерва;
- заращение зрачка, при котором зрачок перестает реагировать на свет вследствие прилипания к хрусталику.
При своевременной и комплексной терапии острого воспаления глаза удается полностью излечить пациента за 3-6 недель. Однако хронический увеит склонен к рецидивам при обострении основной патологии, что существенно затрудняет терапию, ухудшает прогноз.
Увеит – патология сосудистой оболочки глаза воспалительного характера, способная привести к полной потере зрения. Поэтому так важно вовремя диагностировать и начать лечение заболевания. Огромное значение имеет профилактика заболевания, которая предполагает своевременную терапию патологических процессов в организме, исключение бытовых травм глаз, аллергизации организма.