Все органы, ткани, структуры и системы человеческого организма могут быть подвержены воспалительным процессам. Это касается даже системы кровеносных сосудов, где и воспаляться-то, казалось бы, нечему, – кроме сосудистых стенок. В медицине существует несколько обобщающих терминов для обозначения сосудистых воспалений (васкулит, ангиит), а также ряд терминов частных, указывающих на характер или локализацию пораженных сосудов (артериит, флебит и т.д.).
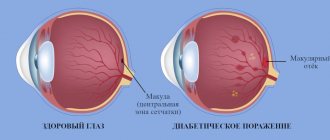
Глазное яблоко «оплетено» сеткой тонких кровеносных сосудов, питающих и насыщающих кислородом все внутриглазные элементы и среды. Глазная сосудистая система своей организацией ничем, по сути, не отличается от любой другой: обогащенная в легких кровь поступает по артериям, доставляется и распределяется в тканях мельчайшими капиллярами, затем отводится, – вместе с продуктами метаболизма, – по венам. В норме сосудистая сетка глаза практически не видна; если мы замечаем набухшие, воспаленные или, в просторечии, «лопнувшие» глазные сосуды – это всегда патология и всегда симптом.
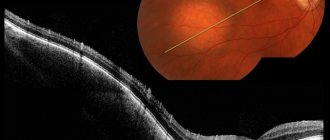
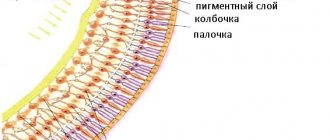
Система кровоснабжения глаза носит название «увеальный тракт» и состоит из радужки (передний отдел), цилиарного тела (срединный отдел, отвечающий также за аккомодацию) и хориоидеи (задний отдел, который вполне можно назвать стратегическим: это собственно сосудистая оболочка, обеспечивающая питание, оксигенацию и регенерацию светочувствительной ткани сетчатки, покрывающей изнутри глазное дно).
В соответствии с принятыми в медицине правилами словообразования, воспаление сосудистой системы глаза обозначается термином «увеит». Считается, что изначальное название «увеа» (древнегреч. «виноградина») навеяно гроздеобразным видом глазной сосудистой оболочки, каковая ассоциация при воспалении становится особенно наглядной.
Причины увеита
Статистическая доля увеитов в клинике офтальмологических заболеваний не столь велика, но ощутима: она составляет 5-7%. В зависимости от локализации поражения различают передний увеит (воспаления радужной оболочки и/или цилиарного тела); задний увеит, или хориоидит (воспаление «тыльной» сосудистой оболочки сетчатки, самой сетчатки и зрительного нерва); а также панувеит – тотальное воспаление всей кровеносной системы глазного яблока.
Говоря о причинах увеита, – как и любого другого васкулита, – следует отметить, что в этиологии и патогенезе сосудистых воспалений на сегодняшний день изучено и объяснено далеко не все.
Доминирующей причиной любого (не только сосудистого) воспаления выступает жизнедеятельность болезнетворных микроорганизмов – вирусов, бактерий и грибковых культур, однако в этом плане не всегда представляется закономерной и объяснимой их внезапная активизация, на которую не успевают полноценно отреагировать ни иммунная защита организма, ни даже своевременная медикаментозная контратака.
Соответственно, причиной сугубо инфекционного увеита становятся токсоплазмозные, сифилисные, хламидиозные, бруцеллезные, туберкулезные и др. бактериальные инвазии, патологически быстрое размножение грибков (напр., рода candida), вирусы герпеса, кори, цитомегаловирус и др.; в некоторых случаях – заражение паразитами.
Однако установлена также связь, по крайней мере, статистическая (что указывает и на достоверную причинно-следственную связь, которую предстоит еще уточнить) между увеитом и фоновыми системными воспалительными процессами, такими как ревматизм, анкилозирующий спондилоартрит (болезнь Бехтерева-Штрюмпеля-Мари), сложная инфекционно-аллергическая синдромальная триада Рейтера (уретрит-конъюнктивит-артрит). Иногда увеиты развиваются после и, предположительно, вследствие офтальмотравмы. Одним из факторов риска считается генетическая предрасположенность.
Наконец, в ряде случаев причины увеита остаются попросту неизвестными.
Доброкачественные опухоли сосудистого тракта
Лечение рака >> Книги по онкологии >> «Справочник по онкологии» Под редакцией профессора Б. Е. Петерсона Издание третье, исправленное и дополненное Издательство «Медицина», Москва, 1974 г. OCR Wincancer.Ru Приведено с некоторыми сокращениями
Основной локализацией внутриглазных опухолей является сосудистый тракт глаза у взрослых и сетчатая оболочка у детей. Наблюдаются преимущественно в радужной оболочке, в других отделах редки. Большинство из них относится к новообразованиям нейроэктодермальной природы: миомы, невриномы, невусы и др.
МИОМЫ
. Миомы радужной оболочки. Развиваются из гладких мышечных волокон сфинктера или дилятатора. Имеют вид сероватого или серовато-желтого узелка, но могут быть и пигментированные миомы, которые трудно отличить от меланобластом. При специальной окраске в цитоплазме клеток миомы находят миофибриллы. Рост опухоли медленный, длится годами. При прогрессирующем течении миома приобретает наклонность к инфильтративному росту. Опухоль не метастазирует. Лечение. Удаление опухоли, если она имеет тенденцию к росту.
НЕВРИНОМЫ И НЕЙРОФИБРОМЫ
. Невриномы и нейрофибромы сосудистой оболочки обычно служат проявлением болезни Реклингаузена. Нейрофибромы чаще наблюдаются в радужке в виде множественных мелких серовато-коричневых узелков размером 0,5—1,5 мм.
НЕВУСЫ
. Невусы сосудистого тракта глаза представляют собой очаговые скопления пигментсодержащих клеток. Гистологической структуры, свойственной невусам кожи и конъюнктивы, они не имеют. Встречаются значительно чаще, чем другие доброкачественные новообразования. Являясь врожденными новообразованиями, невусы радужной оболочки, как правило, остаются стационарными.
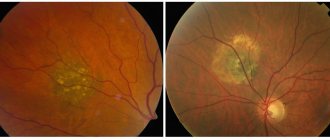
Невусы хориоидеи, по-видимому, встречаются чаще, чем диагностируются. Лучше всего они выявляются при осмотре глазного дна с широким зрачком в виде плоских аспидно-серых пятен с расплывчатыми границами. В бескрасном свете пигментация исчезает, функции глаза не страдают. Невусы хориоидеи могут подвергаться малигнизации. Больные с невусом хориоидеи требуют наблюдения.
МЕЛАНОЦИТОМА
. Меланоцитома диска зрительного нерва характеризуется избыточной пигментацией диска и прилежащих отделов хориоидеи. Ухудшения зрения и увеличения слепого пятна не дает. Меланоцитому необходимо дифференцировать от меланобластомы хориоидеи, расположенной вблизи диска зрительного нерва.
АНГИОМА
. Ангиома сосудистого тракта — редкая опухоль. Ангиомы, расположенные в радужной оболочке, часто сопровождаются рецидивирующими кровоизлияниями в переднюю камеру. Ангиома хориоидеи в половине случаев сопровождается nevus flammeus на той же стороне лица. При одиночном поражении опухоль часто принимают за меланобластому, и только при гистологическом исследовании уточняется природа заболевания.
Ангиомы располагаются большей частью вблизи диска зрительного нерва, рано осложняются обширной отслойкой сетчатки, кистозной дегенерацией сетчатки и позднее вторичной глаукомой. Вспомогательным диагностическим тестом может служить флюоресцентная ангиография. В ранних стадиях заболевания может быть эффективной фотокоагуляция опухоли.
См. далее: Злокачественные опухоли сосудистого тракта >>
Симптомы увеита
Клиническая картина офтальмососудистого воспаления детерминируется рядом условий: природа патогенного фактора, локализация первичного очага поражения, скорость и интенсивность развития. Соответственно, симптоматика увеита весьма разнообразна.
Так, более или менее типичными проявлениями переднего увеита являются субъективные ощущения «пелены перед глазами» и тяжести в глазном яблоке; снижение остроты и четкости зрения; заметное покраснение склер; ноющие, «тянущие» или острые боли; миоз (сужение зрачка) с ослаблением или отсутствием реагирования на свет, либо, напротив, болезненная реакция глаза на яркий свет; гиперлакримация (усиленное слезотечение); всплеск ВГД (внутриглазного давления). Экстремальным, предельным симптомом увеита в отдельных случаях оказывается полная утрата зрения.
Задние увеиты (хориоидиты) опасны длительным периодом бессимптомного развития, когда нет ни видимых признаков, ни субъективных болезненных ощущений. Снижение остроты и качества зрения также развивается, как правило, слишком медленно и постепенно, чтобы больной мог это заметить на ранних стадиях. Обращение за помощью обусловлено, как правило, уже очевидным «затуманиванием» или появлением скотом (слепых зон) в поле зрения.
Диагностика и лечение увеитов
Безусловно, шансы на радикальный терапевтический успех при увеите решающим образом зависят от того, насколько быстро и адекватно назначено его лечение. Если воспалительный процесс успевает зайти достаточно далеко, возрастает риск развития осложнений, в том числе тяжелых, – вплоть до катаракты, глаукомы (если нарушается дренирование внутриглазных жидкостей), заращения зрачка и появлений задних синехий (сращений, спаек), утраты прозрачности стекловидного тела, повреждений зрительного нерва и/или сетчатки (неоваскуляризация, т.е. образование новых сосудистых сеток, отслоение). В случаях, когда первично поражен лишь один глаз, при промедлении с началом терапии в воспалительный процесс может вовлекаться второй (здоровый) глаз.
Однако ранняя диагностика и терапия увеита возможна далеко не всегда, и причины тому не только в субъективном факторе (позднее обращение, отсутствие симптоматики на начальных стадиях при заднем увеите). В ряде случаев увеит объективно сложен в диагностике: требуется (и не всегда производится) биомикроскопия передних глазных структур, офтальмоскопическое исследование глазного дна, ультразвуковое сканирование или более сложные инструментальные диагностические методы. Но даже при полномасштабном и относительно своевременном обследовании не всегда удается установить непосредственную причину воспаления: согласно доступным медико-статистическим сведениям, в 30% случаев увеита его патогенный фактор остается неизвестным. При этом, соответственно, этиопатогенетическое лечение (нацеленное не только на симптоматику, но и на прямую причину болезни) может быть назначено лишь благодаря интуиции врача или простому везению пациента. Общий же протокол лечения при этиологически неясных увеитах включает противовоспалительные меры (как местные, так и системные), антибиотические и иммуностимулирующие (противовирусные) препараты, сосудорасширяющие средства, ферменто- и физиотерапию.
Применяются медикаменты всех фармакологических форм: капли, мази, гели, конъюнктивальные и парабульбарные инъекции, таблетированные препараты и пр. Особое значение придается мидриатикам, – препаратам, блокирующим аккомодацию и расширяющим зрачок, – для предотвращения спаечного процесса. В случаях, когда увеит сопровождается повышением внутриглазного давления, нередко оказывается высокоэффективной гирудотерапия (постановка медицинских пиявок).
Очень трудно исцелить болезнь, не зная ее причин и внутренних закономерностей; во многих случаях залеченный увеит рецидивирует. Поэтому стратегически правильным шагом, необходимость которого крайне важно довести до сознания пациента, является продолжение углубленного и всестороннего обследования даже после того, как достигнуто симптоматическое улучшение.
Злокачественные опухоли сосудистого тракта
Лечение рака >> Книги по онкологии >> «Справочник по онкологии» Под редакцией профессора Б. Е. Петерсона Издание третье, исправленное и дополненное Издательство «Медицина», Москва, 1974 г. OCR Wincancer.Ru Приведено с некоторыми сокращениями
Меланобластома является основной первичной опухолью сосудистого тракта. Встречается преимущественно в возрасте 50—70 лет как одностороннее заболевание. Гистологически различают 3 основных типа: веретеноклеточную, эпителиоидноклеточную и смешанную меланобластомы. Наиболее злокачественная из них — эпителиоидноклеточная, при которой смертность достигает 70—80%, в то время как при более доброкачественной форме, веретеноклеточной, — всего 10—30%. Для меланобластом сосудистой оболочки глаза характерен преимущественно гематогенный путь метастазирования, причем наиболее часто поражается печень. Чаще всего меланобластома исходит из хориоидеи. Поражение хориоидеи отмечается в 85%, цилиарного тела — в 9%, радужки — в 6% случаев.
МЕЛАНОБЛАСТОМА РАДУЖНОЙ ОБОЛОЧКИ
. Наблюдается в виде двух основных форм — узловой и плоскостной. В большинстве своем они пигментированы. Преобладает веретеноклеточное строение опухоли. Рост очень медленный и длится годами. По мере роста опухоль может захватить на значительном протяжении радужную оболочку, заполнить переднюю камеру, вовлечь в процесс цилиарное тело. Прогноз для жизни гораздо более благоприятен, чем при меланобластомах хориоидеи и цилиарного тела. Метастазы очень редки.
К группе меланобластом с особым течением относят иридоцилиарную форму как разновидность плоскостной. Для нее характерен циркулярный рост с одновременным поражением цилиарного тела, радужки и угла передней камеры по всему его протяжению. В клиническом течении отмечается раннее повышение внутриглазного давления, прогрессирующее изменение цвета и стушеванность рисунка радужки, раннее прорастание за пределы глазного яблока. Прогноз всегда очень серьезен, возможны генерализация опухолевого процесса и летальный исход.
Лечение
. При отграниченных компактных опухолях радужной оболочки показано локальное хирургическое удаление — иридэктомия или иридоциклэктомия, если опухоль проросла в корень радужки или цилиарное тело, при выборе метода операций чрезвычайно важно определение границ опухоли. Для этой цели используют биомикро-, гонио- и диафаноскопию. При плоскостных, диффузных опухолях радужки с циркулярным вовлечением в процесс угла передней камеры, при иридоцилиарной форме показана энуклеация глазного яблока.
МЕЛАНОБЛАСТОМА ЦИЛИАРНОГО ТЕЛА
. Вначале опухоль не дает никаких симптомов. По мере увеличения ее размера на первый план выступают изменения, связанные с воздействием на прилежащие отделы глаза: застойная инъекция передних цилиарных сосудов на ограниченном участке соответственно расположению опухоли; контактное помутнение хрусталика, его деформация, а иногда смещение. В ряде случаев наблюдается раннее прорастание опухоли в корень радужной оболочки.
Диагностика
. Ценные сведения дают гониоскопия и диафаноскопия. При транссклеральном просвечивании, когда диафаноскоп заводится максимально в область конъюнктивального свода, на стороне, противоположной расположению опухоли, удается четко определить ее контур и границы.
Лечение
. Энуклеация глазного яблока. Лишь в редких случаях при ограниченном узле опухоли возможно локальное ее иссечение.
МЕЛАНОБЛАСТОМА СОСУДИСТОЙ ОБОЛОЧКИ
(хориоидеи). Наиболее частая форма роста узловая, более редкая — плоскостная. При узловой форме опухоль приобретает округлые очертания с четкими границами, нередко в форме гриба. В зависимости от содержания пигмента опухоль выглядит темно- или светло-коричневой, а иногда и розовой, лишенной пигмента. Плоскостная меланобластома растет диффузно в толще хориоидеи, распространяясь на большом протяжении глазного дна. Особенностью роста этой формы является ранний выход за пределы глазного яблока, иногда с формированием массивных экстрабульбарных узлов, что нередко ошибочно трактуется как первичная опухоль орбиты. Первые клинические проявления опухоли зависят от места локализации ее в хориоидее. Если меланобластома расположена за пределами желтого пятна, течение ее длительное время бессимптомное. В процессе прогрессивного роста опухоли развиваются дистрофические изменения, которые влияют на клиническую картину заболевания.
Различают 4 стадии развития меланобластомы хориоидеи: 1) стадия спокойного глаза; 2) стадия развития осложнений (глаукомы или воспалительного процесса); 3) стадия прорастания опухоли за пределы глаза; 4) стадия генерализации процесса с развитием отдаленных метастазов.
Диагностика
. Постановка диагноза меланобластом хориоидеи нередко вызывает большие затруднения. Опухоль в начальной стадии развития следует дифференцировать с невусом, хориоретинитом, экссудативным ретинитом Коатца, ограниченными субретинальными кровоизлияниями, дисковидной дегенерацией желтого пятна. Крайне трудна бывает диагностика при длительном нахождении опухоли в глазу и развитии вторичных изменений в тканях глаза — отслойки сетчатки, кровоизлияний в стекловидное тело, вторичной глаукомы. К группе меланобластом с особым течением относят некротическую меланобластому. Быстро развивающийся тотальный некроз опухоли дает картину острого тяжелого приступа глаукомы, сочетающегося с симптомами воспаления увеального тракта глаза.
Для распознавания заболевания, помимо офтальмоскопии, необходима биомикроофтальмоскопия с помощью щелевой лампы, которая помогает выявить даже небольшую элевацию очага, составить впечатление о плотности ткани, а при обширной отслойке сетчатки — обнаружить под ней узел опухоли.
Диафаноскопия (просвечивание глазного яблока с помощью специальной лампы) наиболее ценна при локализации опухоли в передней половине глазного яблока. При положении лампы диафаноскопа в зоне опухоли свечение зрачка отсутствует, а при подсвечивании из контрапункта на склере выявляется тень, соответствующая контурам опухоли.
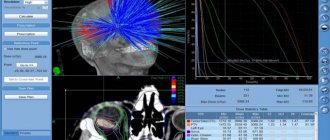
Радиоизотопный метод исследования с помощью Р32 способствует уточнению диагноза злокачественной опухоли. Наиболее эффективен метод в тех случаях, когда имеется возможность относительно плотно подвести счетчик к исследуемому очагу. К опухолям заднего отрезка глаза необходим трансконъюнктивальный подход. Ультразвуковая диагностика оказывает большую помощь в распознавании опухоли при непрозрачных оптических средах. Диагностические возможности указанных методов значительно расширяются при комплексном их использовании.
Лечение
. Основой метод лечения — энуклеация глазного яблока, а при наличии признаков прорастания опухоли в орбиту экзентерация орбиты. В послеоперационном периоде проводят глубокую рентгенотерапию. В последние годы применяют более перспективный метод лучевой терапии — обкалывание культи коллоидным раствором радиоактивного золота Au198 общей активностью 5—7 мкюри. Преимущества метода состоят в том, что в мягких тканях орбиты удается сосредоточить большие дозы излучения и резко уменьшить лучевую нагрузку на веки.
У больных сохраняется рост ресниц, не развиваются атрофия кожи век и ксероз конъюнктивы, сохраняются хорошие условия для ношения протеза. В комплексе с хирургическим и лучевым лечением при меланобластомах II—III стадии применяют химиотерапию (ТиоТЭФ, сарколизин). При небольших ограниченных опухолях размером не более 3—4 диаметров диска зрительного нерва и выстоянием до 1—1,5 мм возможна фотокоагуляция опухоли. Предпринимаются попытки лечения небольших и плоских опухолей с помощью бета-аппликаторов, подшиваемых к склере.
Прогноз серьезный. Зависит от стадии заболевания, клеточного строения опухоли. Отягощает прогноз заболевания прорастание опухоли в эмиссарии, сосуды и за пределы глазного яблока. Метастазы большей частью развиваются в первые 3—5 лет после операции, но возможно их появление и в гораздо более поздние сроки.
См. далее: Доброкачественные опухоли сетчатки >>