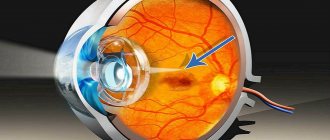
Эпиретинальная мембрана — это заболевание сетчатки, при котором образуется пленка на сетчатке глаза, обладающая контрактильными свойствами. Эпиретинальная мембрана образуется не на всей сетчатке, а только в центральной ее части макуле. При офтальмоскопии глазного дна эпиретинальная мембрана выглядит как тонкое белесоватое прозрачное и сморщенное образование, очень похожее на целлофановую пленку.
На самом же деле так выглядят начальные рубцовые изменения, которые по мере прогрессирования стягивают сетчатку, вызывая ее деформацию и образование грубых складок. Начальные стадии эпиретинальной мембраны не приводят к повреждению наружных слоев сетчатки и фоторецепторов, поэтому заболевание нередко протекает бессимптомно и никак не сказывается на остроте зрения.
По мере того как пленка на сетчатке утолщается (созревает), становится более грубой, начинают появляться различные осложнения, например, отек и разрыв сетчатки, которые имеют выраженную клиническую картину и становятся причиной обращения к врачу. Заболевание характеризуется длительным течением и медленным прогрессированием. В подавляющем большинстве случаев эпиретинальная мембрана глаза выявляется у пациентов 55-65 летнего возраста.
Причины развития эпиретинальной мембраны глаза
Появление эпиретинальной мембраны иногда не удается связать с какими-либо четкими причинами. В таком случае говорят, что заболевание является идиопатическим. Однако существует ряд офтальмологических заболеваний и состояний, наличие которых сопровождается развитием эпиретинальной мембраны сетчатки глаза. К ним относятся:
- Травматические повреждения глаза.
- Возрастная инволюция стекловидного тела.
- Кровоизлияние в стекловидное тело.
- Сахарный диабет, осложненный пролиферативной ретинопатией.
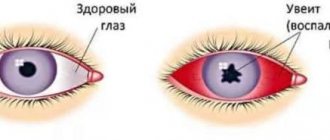
- Воспаление сосудистой оболочки глаза (увеит).
- Тромбоз ретинальных сосудов, в частности центральной вены.
- Эпиретинальная макулярная мембрана может быть следствием лечения различных офтальмологических заболеваний, особенно если применялись хирургические методики.
Симптомы и диагностика пленки на сетчатке
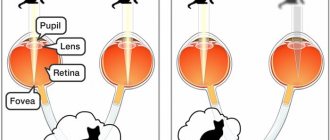
Как отмечалось ранее, эпиретинальная мембрана глаза формируется только в макулярной области сетчатки, которая отвечает за центральное зрение. Соответственно, основные клинические проявления будут касаться именно нарушения центрального зрения. Обычно пациенты жалуются на уменьшение резкости изображения, ощущение тумана перед глазами, трудности при чтении, искажение контуров предметов, двоение в глазах.
Степень проявления данных симптомов может изменяться от незначительной до очень сильной, в зависимости от плотности мембраны и площади, выраженности ее тракционного влияния на подлежащую сетчатку. Чаще всего изменения отмечаются только на одном глазу, но возможно и двухстороннее поражение.
| Тест Амслера в норме | Самоконтроль по решетке Амслера | Искривление прямых линий |
Для того чтобы визуализировать эпиретинальную мембрану и поставить диагноз, достаточно выполнения стандартной офтальмоскопии, которая подразумевает осмотр глазного дна.
Существуют и специализированные диагностические методики, которые позволяют получить исчерпывающую информацию о состоянии структур глаза или обнаружить мембрану в нестандартных ситуациях. Например, если у пациента отмечается помутнение оптических сред глаза, то офтальмоскопия не позволит четко визуализировать глазное дно. В данном случае выявить эпиретинальную мембрану возможно посредством ультразвукового исследования глаза.
| Эпиретинальная мембрана глаза | Характерная офтальмоскопическая картина |
В нередких случаях, когда имеются симптомы макулярного отека, может назначаться флуоресцентная ангиография, с помощью которой верифицируют данную патологию.
Но одним из наиболее передовых и информативных методов обследования является когерентная томография. Ее можно применять для диагностики эпиретинальной мембраны на ранних стадиях, когда другие методики не позволяют этого сделать.
| ОКТ-диагностика плотная эпиретинальной мембраны |
Также у пациентов проводится стандартное офтальмологическое обследование, включающее определение остроты зрения, проведение теста Амслера и другие офтальмологические тесты, которые позволяют выявить степень нарушения центрального зрения.
Диагностика
Эпиретинальная мембрана может быть обнаружена во время осмотра глазного дна (офтальмоскопии). Образование имеет вид паутинообразной пленки, часто напоминающей целлофан, вследствие чего данное заболевание иногда называют «целлофановой ретинопатией».
У пациентов, у которых проведение офтальмоскопии затруднено (при катаракте, выраженной деструкции стекловидного тела, помутнении роговицы), выявить эпиретинальную мембрану и уточнить ее размеры и структурные особенности помогут ультразвуковые методы исследования глаз и оптическая когерентная томография.
Признаки поражения макулы можно выявить с помощью решетки Амслера (искривление линий) и проверки остроты зрения.
Определение, классификация, распространенность идиопатической эпиретинальной мембраны
Эпиретинальная мембрана (ЭРМ) — одно из нескольких состояний витреомакулярного интерфейса, характеризующее патологическое взаимодействие сетчатки и структур стекловидного тела (СТ). К патологии витреомакулярного интерфейса также относят заднюю отслойку стекловидного тела (ЗОСТ), витреомакулярный тракционный синдром, ламеллярное макулярное отверстие, макулярное псевдоотверстие, псевдокрышку, макулярное отверстие, макулярное микроотверстие [1, 2] и др., однако, по мнению авторов, ЭРМ вовлечена в патогенез каждого из данных состояний витреоретинального интерфейса [2].
ЭРМ гистологически представляет собой совокупность клеток и внеклеточного вещества, образующих мембранную структуру на витреальной поверхности сетчатки [3]. Имея непосредственный контакт с сетчаткой и СТ и участвуя в динамическом процессе витреоретинального взаимодействия, ЭРМ нередко становится причиной значительного снижения центрального зрения, а также возникновения таких симптомов, как метаморфопсии, макропсии, микропсии, анизейконии и даже монокулярной диплопии.
Впервые описание фиброклеточной мембранной структуры на поверхности внутренней пограничной мембраны (ВПМ) опубликовано А. Iwanoff в 1865 г. [4].
Тем не менее в настоящее время существует множество синонимов как в отечественной, так и в зарубежной литературе, определяющих одно и то же состояние (тракционная макулопатия, макулярная складчатость, синдром макулярной складчатости, целлофановый макулярный рефлекс, целлофановая макулопатия (ЦМ), преретинальный макулярный фиброз, макулярный фибропластический синдром, центральный отечный фибропластический синдром, поверхностная складчатая ретинопатия) [5-7], что отражает многочисленные аспекты клинической картины и/или патогенеза данного состояния. Наиболее универсальным для описания мембранной структуры на поверхности сетчатки стал термин «эпиретинальная мембрана».
В зависимости от наличия или отсутствия ассоциированных с ЭРМ заболеваний глазного яблока выделяют следующие ее формы:
— идиопатическая (первичная) эпиретинальная мембрана (иЭРМ), впервые описанная H. Kleinert в 1955 г.;
— вторичная ЭРМ (вЭРМ), ассоциированная со следующими состояниями: сосудистые заболевания сетчатки, воспалительные заболевания глазного яблока, состояние после травмы глазного яблока, перенесенные оперативные вмешательства (хирургия катаракты и отслойки сетчатки), состояние после большого объема лазеркоагуляции сетчатки в рамках пролиферативной диабетической ретинопатии (ПДР), пролиферативной витреоретинопатии (ПВР) [2, 8].
На основании офтальмоскопической картины J. Gass предложил классификацию ЭРМ [9], несколько модифицированную R. Klein и соавт. [8] с учетом цветных фотографий глазного дна.
Исходя из соотношения выявленных изменений макулярной зоны и зрительных функций, в настоящее время ЭРМ принято классифицировать на ЦМ или целлофановый макулярный рефлекс и преретинальный (эпиретинальный) макулярный фиброз (ПМФ) или макулярную складчатость. ЦМ как раннее проявление ЭРМ протекает, как правило, бессимптомно. Более выраженные проявления ЭРМ, обозначаемые как ПМФ, могут значительно снижать зрительные функции [10, 11].
Распространенность ЭРМ изучена в крупных эпидемиологических исследованиях на примерах австралийской, японской, китайской и других популяций [7, 8, 12, 13]. По данным этих исследований, самая высокая частота встречаемости ЭРМ зарегистрирована в латиноамериканской популяции США (18,5%), а самая низкая — в Китае (2,2%) [13]. Частота встречаемости иЭРМ в популяционных исследованиях составила 5,4% всех ЭРМ [2, 14]. Некоторые авторы [7] отмечают достоверное увеличение частоты встречаемости ЭРМ с возрастом, она достигает 2,6% в популяции 50-59 лет, 9,4% в 60-69 лет и около 15% и даже 20% в возрасте 70-79 лет. Взаимосвязь возраста и частоты встречаемости ЭРМ, по мнению авторов [8], объясняется увеличением частоты таких событий, как ЗОСТ, хирургия катаракты и другие заболевания сетчатки, что повышает риск развития ЭРМ. Кроме того, более выраженная форма проявления ЭРМ — ПМФ чаще регистрировалась в 65-74 года.
Достоверных различий по частоте встречаемости в мужской и женской популяциях не выявлено [7, 8, 10]. По данным Handan Eye Study у женщин ПМФ встречается значительно чаще, чем у мужчин [10].
Частота встречаемости ЭРМ в одном глазу в популяции по данным Beaver Dam Eye Study составила 11,8%, в обоих глазах — 2,4% [8].
Частота ЦМ составила 4,8%, а ПМФ — 1,7% [7]. Снижение остроты зрения достоверно коррелировало с выявлением в популяции ПМФ и ЦМ [7].
Взаимосвязь возникновения вЭРМ с некоторыми заболеваниями и операциями на глазном яблоке доказана [2, 8]. Не выявлена взаимосвязь ЭРМ с наличием заднекапсулярной катаракты [8], глаукомы [7, 10], сужением артериол на глазном дне [8]. Изучалась также взаимосвязь частоты встречаемости ЭРМ и разных типов аметропий.
В китайской популяции выявлена достоверная корреляция миопии и частоты иЭРМ, что авторы объясняют большей частотой ЗОСТ, одного из возможных патогенетических механизмов формирования ЭРМ, в популяции с миопией [10], тогда как по данным Beaver Dam Eye Study корреляции с аметропиями не выявлено [8]. В Beaver Dam Eye Study выявлено, что частота другой витреомакулярной патологии — макулярного отверстия была выше в глазах с установленной ЭРМ [8]. Кроме того, ни наличие, ни тяжесть проявлений ЭРМ, согласно исследованиям Beaver Dam Eye Study и Handan Eye Study, не были связаны с такими системными факторами, как артериальная гипертензия и другие сердечно-сосудистые заболевания, курение или употребление алкоголя [8, 10]. Также не выявлено корреляции относительно индекса массы тела, лодыжечно-плечевого индекса систолического давления, пальцеплечевого индекса скорости пульсовой волны, содержания глюкозы в крови натощак, холестерина сыворотки, триглицеридов, липопротеинов высокой плотности, липопротеинов низкой плотности, мочевины, креатинина и даже уровня образования [10].
Современные представления о патогенезе эпиретинальной мембраны
Патогенез развития ЭРМ впервые был предложен в 1971 г. А. Roth и R. Foos [15], которые высказали мнение о миграции глиальных клеток сетчатки через дефекты в ВПМ и пролиферации их на поверхности сетчатки с формированием фиброклеточной мембраны. В более поздних исследованиях также высказывается мнение об ЭРМ как результате фиброглиальной пролиферации, возникающей вторично в разрывах ВПМ вследствие ЗОСТ [1].
В настоящее время обоснованными являются две гипотезы формирования ЭРМ.
1. В своей гипотезе патогенеза развития ЭРМ A. Roth и R. Foos [15] высказали мнение о миграции глиальных клеток сетчатки через дефекты в ВПМ и пролиферации их на поверхности сетчатки с формированием фиброклеточной мембраны.
2. По другой гипотезе гиалоциты из полости СТ мигрируют на поверхность сетчатки и синтезируют коллаген, что ведет к формированию фиброзной мембраны [6, 16]. Фиброцитоподобные и макрофагальные свойства этих клеток, а также обнаружение коллагена II типа на поверхности ЭРМ позволяют сделать вывод о причастности гиалоцитов к ее формированию [6].
Тем не менее большое количество данных свидетельствует о том, что формирование ЭРМ не только связано с биомеханическим взаимодействием на границе сред СТ-сетчатка и способностью большинства клеток к миграции и пролиферации, что это сложный процесс, происходящий на макро- и микроуровне с вовлечением множества молекулярных каскадных реакций и изменением микроциркуляции.
Наряду с характеристикой гистологического состава ЭРМ, для более точного понимания формирования иЭРМ, стоит выделить взаимодействие следующих патогенетических звеньев: ЗОСТ, ВПМ, микроциркуляторные нарушения, молекулярные механизмы.
Гистологическая характеристика ЭРМ
При световой микроскопии ЭРМ выглядит как мембранная структура толщиной 4-5 мкм, имеющая слабовыраженную эозинофильную окраску, с линейно расположенными одноядерными клетками, имеющими овальное ядро и нечетко визуализируемую цитоплазму [2]. Гистологические исследования удаленных в процессе витрэктомии ЭРМ указывают на различные комбинации клеток в ее составе: клеток глии сетчатки, клеток Мюллера (КМ); фиброзных астроцитов; фиброцитов; миофиброцитов; клеток пигментного эпителия сетчатки (ПЭС); гиалоцитов; воспалительных клеток и макрофагов [9, 16, 17]. У всех перечисленных клеток выявлена способность к метаплазии, что часто осложняет их идентификацию [2]. Ниже представлена краткая характеристика клеток, имеющих отношение к формированию ЭРМ.
Клетки Мюллера (КМ) — радиально ориентированные клетки макроглии, тянущиеся от наружной пограничной мембраны (НПМ) до витреальной поверхности сетчатки. КМ выполняют ряд важнейших локальных функций: стабилизируют архитектонику сетчатки, участвуя в формировании НПМ и ВПМ, обеспечивают метаболизм нейронов сетчатки, предотвращают миграцию фоторецепторов в субретинальном пространстве. In vivo
и
in vitro
КМ могут продуцировать и/или экспрессировать различные цитокины, факторы роста и рецепторы, белки цитоскелета клеток — промежуточные филаменты. В условиях
in vitro
КМ экспрессируют матричную РНК, кодирующую I-VII, IX и XI типы коллагена [18], среди которых II, V, XI, VI и IX типы — коллаген СТ, IV и VI типы — коллаген в составе ВПМ, VII тип — коллаген, описанный в ЭРМ [19]. Иммуногистохимические исследования подтверждают мнение о глиальном происхождении клеток в иЭРМ [6]. Результат анализа всех ЭРМ на глиальный фибриллярный кислый белок (ГФКБ) — компонент промежуточных микрофиламентов цитоскелета клетки, а также глутаминсинтетазу (ГС), фермент, специфически экспрессирующийся в КМ, положителен [6].
По данным электронной микроскопии в исследовании M. Patronas и соавт. [2], большая часть идентифицированных клеток в ЭРМ — фиброзные астроциты. По-видимому, частично это объясняется тем, что в центральной зоне сетчатки, месте локализации ЭРМ, где толщина сетчатки более 130 мкн, в слое нервных волокон появляются нерадиальные клетки глии, большинство из них астроциты [20]. Это крупные веретенообразные клетки, имеющие тенденцию к пролиферации в виде монослоя. Фиброзные астроциты могут подвергаться миобластической дифференцировке, что подтверждается наличием по краю цитоплазмы локальных скоплений филаментов (5-7 нм) и веретеновидных уплотнений [5]. Наиболее распространенным является мнение, что клетки глиального происхождения доминируют в иЭРМ, хотя некоторые авторы отмечают наличие в качестве основных клеток как глиальные, так и клетки ПЭС [5]. Весомая роль других типов клеток в формировании ЭРМ определяется еще и тем, что состоящая только из глиальных клеток ЭРМ может оставаться бессимптомной, до момента появления в мембране дополнительных типов клеток: клеток ПЭС, фиброцитов, миофиброцитов и макрофагов [16], обеспечивающих, вероятно, ее способность к сокращению и, следовательно, появлению клинических симптомов ЭРМ.
Каждый из перечисленных клеточных типов (фиброзные астроциты, фиброциты, миофиброциты, клетки ПЭС, макрофаги), включенных в формирование ЭРМ, обладает миофибробластическим потенциалом, что может служить объяснением сократительной способности этой мембраны [9, 16].
Не только качественный клеточный состав, но и различные количественные комбинации клеток в разных типах ЭРМ, вероятно, могут определять ее пролиферативный потенциал и способность к сокращению, что клинически проявляется прогрессированием и выраженностью признаков заболевания. Используя иммуногистохимические методы и специфические маркеры, ряд авторов исследовали пролиферацию клеток в различных типах ЭРМ [17], удаленных в процессе хирургического лечения заболевания в фазе его активных клинических проявлений. Так, самой короткой оказалась продолжительность заболевания от момента выявления его первых признаков до момента хирургического лечения — в случаях ПВР (в среднем 1,5 мес), а самой длинной (в среднем 11,2 мес) — в случаях иЭРМ [17].
С целью количественной оценки пролиферативного потенциала ЭРМ авторы применили термин «пролиферативный индекс» — отношение общего количества клеток к количеству делящихся клеток [21]. Для выявления делящихся клеток и их происхождения все мембраны метились антителами к протеину Ki-67 (ядерный белок, экспрессирующийся в размножающихся клетках), для выявления пролиферирующих клеток — специфическими антителами к глиальным (маркер — протеины промежуточных филаментов: ГФКБ и виментин), иммунным (маркер для клеток микроглии и макрофагов — растительный гемагглютинин Ricinus communis
) клеткам и клеткам ПЭС (маркер — эзрин, протеин цитоскелета микроворсинок ПЭС) [17]. Выявлено, что клинически быстрорастущая ЭРМ (в рамках ПВР) имеет самую большую плотность клеток и самое большое количество анти-Ki-67 меченых клеток. В этом исследовании мембраны, названные «старыми» (например, иЭРМ), имеют намного более низкий уровень Ki-67 идентифицированных клеток, что указывает на менее реактивный характер пролиферации в иЭРМ на момент ее активного клинического проявления. По результатам иммуногистохимического исследования значительное скопление пролиферирующих клеток ПЭС выявлено в мембранах при ПВР и значительно меньше клеток ПЭС в мембранах при ПДР и иЭРМ. Интересно, что при иЭРМ и ПДР в анамнезе отсутствовали данные, свидетельствующие о разрывах сетчатки или хирургическом анамнезе, но при этом и в этих мембранах присутствовали пролиферирующие клетки ПЭС, что является весомой поддержкой гипотезы о возможности миграции клеток ПЭС через интактную сетчатку. Пролиферирующие глиальные клетки были обнаружены во всех типах ЭРМ. Количество глиальных клеток в фазе пролиферации на единицу площади (1 мм2) в случаях иЭРМ преобладало над количеством других клеток в фазе пролиферации на 1 мм2 [17], что подтверждает основное мнение о преобладании глиальных клеток в формировании иЭРМ.
Также во всех ЭРМ присутствует значительный компонент воспаления, что выявляется с помощью мечения рицином. Наличие макрофагов, лимфоцитов и моноцитов в ЭРМ отмечалось и ранее, однако не проводилось исследования количества включенных в ответ клеток. Неизвестно, является ли иммунная активация в данном случае ответом на изначальную микротравму вследствие заболеваний или ЗОСТ или же это аутоиммунная реакция, обусловленная, возможно, нарушением гематоретинального барьера. Кроме того, обнаруженные иммунные клетки во всех типах мембран оказались еще и активно пролиферирующими. Полученные данные согласуются с гипотезой о параллельном течении двух процессов: заживления и формирования ЭРМ [17]. Формирование ЭРМ, вероятно, включает две фазы: раннюю пролиферативную фазу с большим количеством пролиферирующих клеток и фазу с медленной пролиферацией, менее реактивная мембрана. После фазы пролиферации возникает фаза контракции с отложением и сокращением экстраклеточного матрикса [22]. Подтверждением данной гипотезы служит факт низкого пролиферативного потенциала иЭРМ на момент ее активных клинических проявлений, совпадающих с фазой контракции.
Роль ЗОСТ
ЗОСТ — постепенный процесс, развитие которого четко коррелирует с возрастными изменениями СТ. Данные гистологических исследований указывают на важную роль процесса ЗОСТ в патогенезе иЭРМ [9]. Позднее было выявлено, что примерно у 75% пациентов с ЭРМ имеется полная ЗОСТ [9]. По представлению ряда авторов, развитие ЭРМ и другой патологии витреомакулярного интерфейса ассоциировано только с частичной задней отслойкой стекловидного тела (чЗОСТ) [14]. В исследовании S. Chung и соавт. [23] приведена характеристика ЭРМ в сочетании с наличием полной ЗОСТ или чЗОСТ с фиксацией в макулярной области. Средний возраст пациентов в группе с ЗОСТ и ЭРМ был достоверно выше, чем пациентов с ЭРМ и чЗОСТ, что свидетельствует о растянутом во времени процессе ЗОСТ. Кроме того, отмечены достоверные различия по частоте обнаружения радиальных складок сетчатки и сглаженного профиля фовеолы по результатам оптической когерентной томографии, что характеризует выраженность проявлений ЭРМ. Данные находки преобладали в группе пациентов с чЗОСТ. Таким образом, более выраженные проявления ЭРМ — радиальная складчатость и сглаженность профиля фовеолы — специфичная и чувствительная находка для пациентов с ЭРМ и чЗОСТ [23].
Роль ВПМ
ВПМ образует самый внутренний слой сетчатки и располагается на границе с СТ. В образовании ВПМ участвуют плазматическая мембрана окончаний КМ, возможно, и других клеток сетчатки, например астроцитов, а также коллагеновые волокна, протеогликаны СТ [24].
В подтверждение первой гипотезы возникновения ЭРМ неясным остается происхождение дефектов ВПМ: имеются ли они как структурная особенность ВПМ или возникают в ходе ЗОСТ [15].
A. Gandorfer и соавт. [25] исследовали образцы ВПМ, удаленные у пациентов в процессе хирургического закрытия идиопатического макулярного отверстия. При использовании иммунологических маркеров к глиальным клеткам, гиалоцитам и ПЭС авторами обнаружены три поры в ВПМ. Поры представляли собой локальный полный дефект ВПМ с неправильными краями, в проекции которых были обнаружены остатки глиальных клеток. Учитывая тот факт, что в формировании ВПМ непосредственно участвуют глиальные клетки, а в исследовании не приводится факт наличия или отсутствия ЗОСТ как фактора микротравматизации ВПМ, а также не исключается ятрогенное повреждение ВПМ в процессе хирургического удаления, существование естественных пор в ВПМ требует подтверждения. Таким образом, учитывая, что поры в ВПМ — крайне редкая [25] и неоднозначная находка, вероятно, не их наличие, а другие факторы играют большую роль в развитии частой в популяции эпиретинальной пролиферации.
Нарушение микроциркуляции
По определению, развитие иЭРМ не ассоциировано с предшествующими нарушениями в сосудистой системе сетчатки. Тем не менее на определенном этапе развития иЭРМ нарушение микроциркуляции в системе ретинальных сосудов зарегистрировано рядом авторов при исследовании скорости кровотока в капиллярном русле в области макулярной зоны [26, 27]. При исследовании с помощью флюоресцеиновой ангиографии у пациентов с иЭРМ выявлена достоверно более низкая скорость кровотока в капиллярах по сравнению с таковой в группе пациентов без иЭРМ и в группе пациентов после удаления иЭРМ в ходе витрэктомии [26, 27]. Авторы объясняют факт нарушения микроциркуляции тангенциальной тракцией сетчатки, имеющейся иЭРМ, обусловливающей нарушение правильного хода сосудов и их деформацию, а также морфологическими изменениями эндотелия капилляров [26]. Нарушение микроциркуляции не является первичным звеном в образовании ЭРМ, однако вызванные ЭРМ нарушения гемодинамики, вероятно, могут играть роль в прогрессировании заболевания, создавая условия для гипоксии — мощного стимулятора пролиферации глиальных клеток сетчатки.
Молекулярные механизмы формирования ЭРМ
Экспрессия специфических факторов роста цитокинов, других биологически активных молекул может стимулировать миграцию клеток глии и образование иЭРМ. В таблице
приведены все обнаруженные при исследовании иЭРМ биологически активные вещества.
Обнаруженные в иЭРМ биологически активные вещества продуцируются клетками ПЭС [31], фибробластами, клетками эндотелия [36], а также клетками глии [31].
Таким образом, формирование ЭРМ представляет собой итог сложного межклеточного взаимодействия посредством молекулярных механизмов. Наряду с клетками ПЭС и фибробластами — клетками с потенциально высокими миграционными и пролиферативными возможностями, глиальные клетки могут быть другой важной мишенью для профилактики и лечения ЭРМ. Являясь источником большого числа биологически активных веществ, клетки глии сетчатки, по мнению P. Hogg и соавт. [37], могут давать более эффективный миграционный ответ на стандартные хемоаттрактанты, чем фибробласты и клетки ПЭС.
В будущем при понимании роли всех типов клеток можно создавать условия ведения пациентов с ЭРМ, используя необходимый комплекс цитокинов и факторов роста.
Лечение
Эпиретинальная мембрана лечится только хирургически, лечение заключается в ее удалении. Показанием к проведению операции служит значительная потеря центрального зрения, которая нарушает привычный образ жизни больного. Поскольку удаление эпиретинальной мембраны – это сложная манипуляция, к операции прибегают в том случае, когда возможный риск интраоперационного повреждения сетчатки у пациента сопоставим с имеющимися у него нарушениями зрения.
Первым этапом операции является удаление стекловидного тела (витрэктомия), что обеспечивает врачу доступ к заднему полюсу глазного яблока. После этого производится удаление самой эпиретинальной мембраны. Как и при любой полостной операции, существует риск различных осложнений, как общего характера (инфицирование, кровотечение), так и более узких (повышение внутриглазного давления, помутнение хрусталика, разрыв и отслойка сетчатки).
При благоприятном исходе операции, в большинстве случаев удается добиться улучшения остроты зрения у больного на 20 и более процентов.
Причины возникновения
Эпиретинальная мембрана может развиться у человека на фоне некоторых офтальмологических заболеваний. К таким заболеваниям относятся:
- Диабетическая ретинопатия;
- Разрыв сетчатки;
- Отслойка стекловидного тела;
- Тромбоз вен сетчатой оболочки.
Активировать данный процесс могут кровоизлияния и воспалительные процессы в глазу. Правда в большинстве случаев, эпиретинальная мембрана – явление идиопатическое, происхождение которого остается невыясненным. Известно, что в ее составе обнаруживаются клетки пигментного эпителия сетчатой оболочки, фрагменты стекловидного тела, коллагена, а также фиброциты и макрофаги и макрофаги.
Преимущества «Московской Глазной Клиники»
Для лечения и диагностики заболеваний глаз в клинике применяются самая точная аппаратура и эффективные методы, признанные ведущими клиниками мира. Уровень подготовки специалистов клиники позволяет проводить вмешательства любого уровня сложности. В МГК работают признанные специалисты мирового уровня, профессора и доктора наук, обладающие огромным практическим опытом.
Лечением эпиретинальной мембраны и проведением других операций на заднем отрезке глаза в клинике занимается кандидат медицинских наук, витреоретинальный хирург Ильюхин Олег Евгеньевич. За годы профессиональной деятельности им было успешно выполнено тысячи сложнейших витреоретинальных операций. Доктор Ильюхин неоднократно проходил специализации в ведущих отечественных и зарубежных глазных клиниках. Операции также проводит хирург высшей категории, главный врач клиники Фоменко Наталья Ивановна, которая успешно провела более 12 тысяч операций различной категории сложности.
Врачи «Московской Глазной Клиники» оказывают всю необходимую помощь семь дней в неделю, с 9 до 21 часов, без выходных. Во время лечения предпочтение отдается минимизации количества посещений и амбулаторному выполнению операций во всех случаях, когда это возможно.
Как нарушение влияет на зрение?
Поскольку мембрана располагается в непосредственной близости от макулы, то закономерно, что симптомы напрямую связаны с ухудшением зрительной функции. Ранняя стадия патологии может проходить бессимптомно, но позже начинают появляться следующие признаки:
- человек менее четко видит окружающие объекты;
- изображение может быть словно «в тумане»;
- прямые линии кажутся искривленными, нарушается правильное восприятие объектов.
Еще позже начинается фиброз, меняется структура эпиретинальной мембраны, возникают плотные рубцовые образования, часто развивается отек. Такие патологические изменения могут затрагивать фоторецепторы сетчатой оболочки, сильно влияя на зрение. Резко повышается риск разрыва и отслоения сетчатки, которые могут вести к потере зрения. Тяжелые формы эпиретинальной мембраны характеризуются появлением «мушек» или темной «пелены» перед глазами, диплопией, быстрым ухудшением зрительной остроты.
Стоимость лечения эпиретинальной мембраны
Стоимость лечения складывается из диагностических исследований, объема лечебных манипуляций и процедур, который для каждого конкретного пациента подбирается индивидуально. Цены на медицинские услуги в МГК доступны и фиксируются в договоре. Стоимость диагностики и лечения болезней глаз можно посмотреть здесь.
Мы работаем для Вас семь дней в неделю без выходных, с 9 до 21 ч. Задать специалистам все интересующие Вас вопросы можно по телефону горячей линии МГК 8(800)777-38-81 (бесплатно для мобильных и регионов РФ) и номеру в Москве 8(499)322-36-36 или онлайн, воспользовавшись скайп-консультацией на сайте.
Яковлева Юлия Валерьевна
Для чего нужна тампонада витреальной полости?
В процессе заполнения витреальной полости внутриглазной жидкостью удаление желированной гиалуроновой кислоты становится причиной значительного снижения ее вязкости. Градиент давления снижается, что способно вызвать отслойку пигментного эпителия сетчатки, с распространением на всю ее площадь.
После операции витрэктомии субклинические разрывы сетчатки довольно часто становятся нестабильными. Даже малые по площади разрывы сетчатки, спустя несколько часов или дней, могут провоцировать тотальную отслойку сетчатой оболочки.
Для максимально плотного прилегания сетчатки для ее надежной фиксации в течение 10-14 дней применяют укрепление сетчатки с помощью лазерной или криоретинопексии. Пневморетинопексия посредством SF6 (газ фторид серы) либо SF6 в смеси с воздухом часто продолжается до 7-14 дней, когда этот газ или изобарическая газовоздушная смесь при заполнении витреальной полости, дает возможность не прибегать к более длительной тампонады с помощью C3F8 (газ перфторпропан).
Симптомы
Независимо от клинической картины эпиретинальная мембрана глаз проявляется следующими общими симптомами, на которые следует обратить внимание:
- Постепенно снижается качество зрительных функций. Такое нарушение проявляется только в одном глазу.
- Видимые объекты начинают искажаться.
- Окружающие предметы начинают двоиться. Такое проявление сохраняется даже при закрытии одного глаза.
Чаще всего такие признаки эпиретинальной мембраны проявляются на первых стадиях развития заболевания и остаются незначительными. С этим связано более позднее диагностирование, поскольку при незначительных изменениях пациенты предпочитают обходиться без помощи специалиста. При более позднем развитии больные сталкиваются с симптомами, описанными выше, поскольку они провоцируют ухудшение центрального зрения.
Стоимость операции
В случае прогрессивного развития патология способна провоцировать регулярное снижение качества зрения. В таких случаях возникает необходимость хирургического оперирования. Операция включает витрэктомию стекловидного тела с дальнейшим удалением мембраны.
Стоимость хирургического оперирования при постановлении диагноза «эпиретинальная мембрана глаза» может зависеть от многих факторов и сложности заболевания. В разных медицинских центрах стоимость может варьироваться в пределах от 25 тыс. до 135 тыс. рублей.
Тампонада разрывов сетчатки силиконовым маслом
В большом количестве случаев пролиферативной витреоретинопатии, требуется проведение тампонады силиконовым маслом. Кроме того, операция часто необходима в случае гигантских разрывов сетчатки или при ее больших дефектах. Это объясняется тем, что силиконовое масло на границе раздела фаз обеспечивает меньшее поверхностное натяжение, в сравнении с газовоздушной смесью или воздухом. Ткани глаза не способны его абсорбировать, поэтому силиконовое масло может на неопределенно долгое время оставаться в глазу.
Некоторые врачи ошибочно полагают, будто силиконовое масло обладает негативным воздействием, в частности:
- Токсичностью, поэтому через несколько месяцев его обязательно удалять.
- Ухудшает остроту зрения.
- Тампонада силиконовым маслом способствует развитию глаукомы.
Кроме того, среди специалистов распространено неверно мнение, что для тампонады силиконовым маслом не принципиально место введения. Что она может быть эффективной при отверстиях в макуле. Что в сравнении с силиконовым маслом, обладающим вязкостью 5000 сСт, масло с меньшей вязкостью в 1000 сСт больше эмульгируется. Также, почему то считается, что пациентам с интактной капсулой или заднекамерной ИОЛ, целесообразно выполнять заднюю периферическую иридэктомию.
Силиконовое масло, в сравнении с газовоздушной смесью, не способно увеличивать свой объем, благодаря этому пациентам с силиконовой тампонадой витреальной полости разрешается летать на самолетах. Когда ретинопексия выполняется вокруг нижних разрывов, такую тампонаду проводят ниже горизонтального меридиана. При разрывах сетчатки с височной стороны или назальной, человек может спать на боку.
При больших разрывах ретинальной ткани и макулярных отверстиях, ретинопексию проводить нецелесообразно, так как она способна стать причиной развития пролиферативной ретинопатии (ПВР). Если после витрэктомии разрывы сетчатки недостаточно четко визуализируются, выполнение ретинопексии откладывается до момента полного удаления субретинальной жидкости, устранения воспаления и отека. Данная методика несколько напоминает технологию «ограничения регматогенного компонента для избегания ретинопексии». Для ее выполнения силиконовым маслом заменяют воздух, а не жидкость (ЗВСМ, а не ЗЖСМ).