Кератит — это общее название для ряда болезней зрительного анализатора, отличительная характеристика которых — воспаление роговицы глаза.
Из-за скопления инфильтрата возникает помутнение, которое в случае гнойной инфекции сопровождается некрозом тканей роговицы. Патология может возникнуть как самостоятельное заболевание, так и стать следствием уже существующих нарушений в организме.
Кератит глаза приводит к снижению остроты зрения, глаукоме и даже потере глазного яблока. Чем скорее пациенту будет оказана медицинская помощь, тем больше шансов избежать нежелательных последствий.
Это статья поможет Вам разобраться с тем, что такое кератит, опишет его симптомы и лечение.
Причины возникновения кератита
Кератиты имеют разнообразную этиологию. Но в большинстве случаев (около 70%) возбудители болезни – вирусы простого и опоясывающего герпеса (опоясывающий лишай). Среди остальных причин выделяют:
- инфекции: вирусная (возбудителями выступают: аденовирусы, вирус ветряной оспы, кори);
- бактериальная. Вызывает гнойный кератит глаза (возбудители: стрептококки, стафилококки, синегнойная и кишечная палочки, возбудители туберкулеза, дифтерии, сифилиса);
- грибковая (кандиды, аспергиллы, грибы фузариум);
- хламидийная инфекция (хламидии);
- паразитарная (амебы, лейшмании, глисты).
Провоцирующие факторы к развитию заболевания
К факторам, которые благоприятствуют развитию патологии, относят:
- авитаминозы;
- снижение иммунитета;
- нарушение работы тройничного нерва;
- сахарный диабет;
- наличие подагры в анамнезе.
Диагностика кератита
Диагноз ставится на основании общего осмотра, сбора анамнеза и специального флюоресцеинового теста, при котором используются красители. Кроме того, специалист осмотрит глаз с помощью щелевой лампы, оценит характер и распространенность поражения, проверит остроту зрения и соберет материал для исследования методом ПЦР – полимеразной цепной реакции. Так он установит, какой именно возбудитель стал причиной заболевания. Также могут быть назначены:
- биопсия тканей глаза;
- аллергические пробы;
- пробы на туберкулез;
- бакпосев и др.
Симптомы кератита
Главным и общим симптомом для всех кератитов является роговичный синдром. Он характеризуются:
- светобоязнью (фотофобией);
- чрезмерным выделением слезы;
- рефлекторным смыканием века (блефароспазмом).
Роговичный синдром возникает из-за давления инфильтрата на нервные окончания. Скопление лейкоцитов, плазмоцитов и гистиоцитов приводит к уменьшению прозрачности роговицы, нарушению ее формы и помутнению.
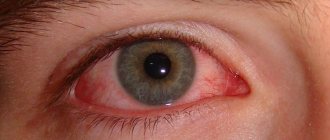
На этом фоне возникают ощущения инородного тела в глазу, дискомфорт и болевые ощущения. Роговица глаза приобретает шероховатость и краснеет (см. фото выше). Больные отмечают ухудшение зрения.
Симптоматика
Изучив классификацию, можно заметить, насколько многообразны симптомы кератита у детей, и каждый из них может указывать на определённую форму заболевания. Несмотря на эти нюансы, есть типичные признаки, по которым можно распознать воспалительный процесс роговицы глаза ещё на начальном этапе его развития. К ним относятся:
- светобоязнь;
- гиперемия (покраснение) конъюнктивы;
- слезотечение;
- режущая боль;
- жалобы на инородное тело в глазу;
- снижение остроты зрения: ощущение пелены, тумана перед глазами;
- сосуды на поверхности глаза приобретают ярко-красный цвет и похожи на разветвлённое дерево;
- блефароспазм: непроизвольное сокращение мышцы глаза, что приводит к спазматическому смыканию век;
- зуд;
- отёк, сухость, помутнение роговицы;
- образование инфильтрата (помутнения), на месте которого со временем образуется язва;
- нитчатая слизь в конъюнктивном мешке.
Иногда родители тревожатся, заразен или нет кератит, так как в семье могут быть ещё дети, и нужно ли изолировать их от больного малыша. Да, он передаётся контактно. Многие симптомы кератита схожи с проявлениями аллергического конъюнктивита. Даже врачам требуется многоступенчатая и тщательная диагностика, чтобы развести эти два заболевания и назначить в итоге правильное лечение. Поэтому важную роль здесь играет современная диагностика.
Полезный совет. Есть категория родителей, которая, увидев покраснение или помутнение слизистой оболочки глаза у ребёнка, не придают этому особого значения. Промывают глаз, применяют первые попавшиеся в аптечке капли, считают, что это из-за переутомления или бессонницы. Любые проблемы с глазами у детей должны заставлять родителей немедленно идти на консультацию к офтальмологу.
Классификация кератитов
Кератиты классифицируют по нескольким критериям.
- По причине возникновения: бактериальный кератит (отдельно выделяют врожденный паренхиматозный кератит, развитие которого вызывает возбудитель сифилиса);
- вирусный кератит;
- аллергический;
- грибковый кератит;
- вызванный простейшими, чаще всего амебами;
- фотокератит;
- травматический кератит;
- нейропаралитический кератит, возникает из-за поражения тройничного нерва;
- невыясненной этиологии (идиопатический кератит).
- эндогенные, или развившиеся вследствие внутренних причин (авитаминоз, ревматизм, аллергические реакции и т.д);
- поверхностный (воспаление локализовано в верхнем слое);
- центральный (у зрачка);
Врожденный кератит
Паренхиматозный кератит является крайним этапом врожденного сифилиса. Он проявляется даже через несколько поколений. Особенно подвержены ему люди до 20 лет.
Патология характеризуется цикличностью, двухсторонним поражением, покраснением сосудистой оболочки и отсутствием роговичных изъявлений.
Симптомы недуга
Когда заболевание начинает развиваться малыш может жаловаться на боли в органах зрения.
Распознать проблему у ребенка довольно легко. Первые симптомы проявляются на протяжении первых дней после заражения. Ребенок начинает жаловаться на дискомфорт и боль в глазах. С развитием патологии проявления нарастают. Кроме характерных для воспаления симптомов, появляются признаки роговичного синдрома. Такое состояние крайне опасно и требующее лечения, в противном случае возникает вероятность потери зрения. Распознать кератит у детей можно по таким симптомам, как:
- режущая боль в глазах;
- обильное слезотечение;
- смыкание век;
- эффект «пелены»;
- зуд;
- выделения, скопившиеся вокруг глаз;
- помутнение зрения.
Дальнейшее развитие патологии провоцирует проникновение инфекции в глубокие слои оболочки. Сначала роговица становится шероховатой, затем образовывается инфильтрат. Последующим эффектом является некроз тканей глазного яблока и появление язвы в местах отторжения эпителия. Самым опасным последствием считается образование рубца и перфорация, которая характеризуется проникновением инфекции вглубь органа.
Диагностика
Роговичный синдром — первый признак, который поможет офтальмологу диагностировать у пациента воспаление роговицы глаза.
Для проведения дальнейшего исследования специалист закапывает больному анестезирующие капли. Это поможет снять спазм и разомкнуть веки.
Следующим этапом станет сбор анамнеза, общий осмотр и проверка остроты зрения.
Для уточнения диагноза офтальмологи прибегают к таким дополнительным методам исследования как:
- биомикроскопия (исследование структур зрительного анализатора посредством щелевой лампы);
- офтальмоскопия (позволяет оценить изменения, возникшие вследствие воспалительного процесса);
- окрашивание тканей роговицы флуоресцеином для лучшей визуализации структурных изменений;
- УЗИ.
Лечение
Безотлагательное лечение под наблюдением специалиста необходимо для любого типа заболевания. Кератит – заразное заболевание, лечение больных детей проводится в условиях госпитализации.
Для выявления возбудителя болезни офтальмолог обследует пациента, назначая ряд анализов. Ассистенты проводят промывание глаз, берут мазок инфильтрата, собирают общий анализ крови. После того, как будет получен результат, назначается комплексное лечение.
Мази и противомикробные средства
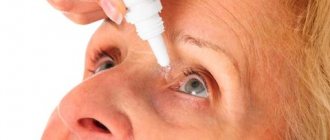
Мази при кератите применяют один раз в день на ночь, противомикробными средствами рекомендуется капать в глаза не менее 4 раз.
- 1 % эритромициновая мазь;
- 1 % тетрациклиновая мазь;
- 0,3% мазь или раствор ципрофлоксацина;
- мазь или раствор колистиметат, ролитетрациклин;
- 0,01 % раствор мирамистин;
- 0,3 раствор ломефлоксацина.
Противовоспалительные
Противовоспалительные препараты используют для снижения воспалительных процессов – 0,1 % раствор диклофенака, 4 раза в день по 1 капле. Для снижения риска возникновения внутренних синехий используют растворы: 0,5 циклопентолат, 1% атропин, 0,5 % тропикамид.
Инъекции
Лечение кератита проводится совместно с постановкой инъекций – антибиотиков. Лечение проводится уколами внутримышечно и внутривенно.
Внутримышечно
Самым распространенным и эффективным является лечение, с применением пенициллинов. Уколы ставятся не менее 5 раз в сутки, иногда могут назначить 10 инъекций.
Внутривенно
Внутривенно проводится дезинтаксиционное лечение 5 % раствором глюкозы, 200-400 мл раствора гемодеза, 2 г. по 200-400 мл аскорбиновой кислоты. При долгом заживлении назначают препараты, стимулирующие иммунитет. Лечение осуществляется метронидазолом 500 мг в день, либо через день.
Лечение кератита
Лечение кератита глаза в обязательном порядке проводится в стационаре и длится пять дней. При необходимости продолжается дома. Если у больного параллельно с кератитом обнаружен кератоувеит, симптомы болезни могут сохраняться до нескольких месяцев.
Медикаментозное лечение
Для достижения скорейшего выздоровления применяют местную и системную терапию.
Системная терапия обязательно подразумевает:
- прием препаратов, призванных уничтожить возбудителей болезни. При гнойном воспалении назначают антибиотики (Ципрофлоксацин, Цефтриаксон, Моксифлоксацин). При вирусной природе кератита — Ацикловир. Грибковый кератит лечат Вориконазолом, Флуконазолом, Итраконазолом;
- пероприятия по дезинтоксикации (капельницы с физраствором или Реосорбилактом, обильное питье);
- назначение антигистаминных препаратов для уменьшения отечности (Зиртек, Зодак, Дезлоратадин).
Дополнительно больному назначают прием экстракта алоэ для улучшения трофики пораженных тканей и поливитаминные комплексы.
Кератиты любой природы требуют местного лечения. С этой целью применяют:
- глазные капли, содержащие антибиотики (Тобрекс, Флоксал);
- глазные капли с антисептиком (Офтамирин, Окомистин, Альбуцид), которые будут не только пагубно воздействовать на патогенные микроорганизмы, но и предупредят присоединение вторичной инфекции;
- капли Окоферон, если причиной болезни стал вирус;
- Зовиракс (мазь), если возбудителем кератита является вирус ветряной оспы или герпеса;
- капли с кортикоидами (Максидекс, Софрадекс, Тобрадекс), которые предупреждают поражение глубоких слоев роговицы;
- мази или гели, ускоряющие процессы регенерации (Лакропос, Корнерегель, Видисик).
Медикаментозное лечение кератита глаза, как правило, дополняют физиотерапией (фонофорез, электрофорез, магнитотерапия).
Паренхиматозный кератит требует специфического лечения. Первый этап — подготовка — прием йодистых препаратов, затем введение внутримышечно Биохинола.
Второй этап — лечение пенициллином в течение 14 дней. Вместе с антибиотиком местно назначают мидриатики (Атропин, Ирифрин, Цикломед), желтую ртутную мазь, раствор дионина и кортикостероидные препараты.
Хирургия
Показанием к хирургическому вмешательству является наличие язв на роговице глаза. Для устранения дефектов ткани применяют современные методы микрохирургии: лазерокоагуляцию и криоаппликацию. Если сформировался рубец, проводят кератопластику.
Лечение
Сколько лечится кератит, будет зависеть от запущенности заболевания и своевременности обращения к офтальмологу. Родители должны неукоснительно соблюдать все его рекомендации после подтверждения диагноза. Это могут быть как медикаментозные препараты, так и народные средства.
Медикаментозное лечение
Медикаментозное лечение кератита у детей предполагает назначение следующих препаратов:
- мази (1 раз в сутки, на ночь): эритромициновая, тетрациклиновая, ципрофлоксацин, колистиметат, ролитетрациклин, ацикловир, зовиракс;
- глазные капли (до 4-ёх раз в сутки): мирамистин, ломефлоксацин, ципрофлоксацин, колистиметат, ролитетрациклин, диклофенак, циклопентолат, атропин, тропикамид, офтальмоферон, полудан, актипол;
- внутримышечные инъекции пенициллина, нестероидных противовоспалительных средств (диклофенака натрия), витаминов группы В, аскорбиновой кислоты;
- НПВС могут вводить ректально (суппозитории Вольтарен) или перорально (таблетки Индометацин);
- внутривенные инъекции растворов глюкозы, гемодеза, аскорбиновой кислоты;
- препараты для укрепления иммунитета;
- метронидазол;
- одновременно проводится лечение заболеваний, которые послужили толчком к развитию кератита;
- механическое туширование язвы спиртовым раствором бриллиантового зелёного, спиртовым раствором йода, крио- , термо, диатермокоагуляцией;
- лазерстимуляция, магнитотерапия с применением 20% гелей актовегина или солкосерила;
- электрофорез с лидазой и коллализином;
- промывание противомикробными препаратами;
- лечебная кератопластика.
Самолечение кератита у ребёнка исключается, иначе это может привести к необратимым и опасным последствиям.
Народные средства
Очень эффективным считается лечение кератита народными средствами, но они оказываются действенными лишь в том случае, если разрешены офтальмологом и идут как вспомогательные для основного курса терапии.
- закапывание масла облепихи, 1% водного экстракта прополиса, настоя мокрицы;
- контрастные компрессы: прикладывание к глазам салфеток, смоченных то в холодной, то в горячей воде;
- примочки с настоями из цветков донника, очанки прямостоячей, календулы, ромашки.
Ответы на вопрос, как долго лечится кератит у детей, могут быть разными, так как длительность курса терапии зависит от многих факторов. Это и общее состояние здоровья малыша, и запущенность заболевания, и его тип. В среднем это 2-4 недели в стационарных условиях. Если вовремя не спохватиться и не обратиться к врачу, последствия могут быть самыми печальными.
Особое внимание! Очень часто в рецептах народных средств против кератита предлагается использовать сок чеснока или чистотела. Знайте, что они очень раздражающе действуют на слизистую оболочку глаза и могут вызвать ожог.
Прогноз
Исход болезни главным образом зависит от характера поражения тканей, места расположения инфильтрата и возникших осложнений.
Терапия на начальных стадиях патологии показывает хорошие результаты — инфильтрат рассасывается без последствий либо возникают незначительные помутнения.
Если лечение не было оказано вовремя, исходом болезни могут стать:
- бельмо;
- глаукома;
- атрофия зрительного нерва;
- атрофия глазного яблока;
- потеря зрительной функции.
Последствия
Опасные осложнения кератита у детей могут быть необратимыми, если лечение было начато слишком поздно или родители занялись самолечением болезни без консультации у офтальмолога. К ним относятся:
- шрамы на роговице;
- бельмо;
- снижение зрения;
- «дендритные язвы»;
- склероз оболочки глаз;
- постоянные рецидивы;
- перфорация (образование отверстия) роговицы;
- слепота.
Чтобы последствия кератита у детей были не такими опасными, нужно вовремя предпринимать профилактические меры. Они снизят риск заболеваемости, а если воспаление всё-таки начнётся, его форма будет не настолько тяжёлой.
В утешение. Несмотря на то, что последствия кератита очень опасны для здоровья детей, они диагностируются лишь в 4-5% случаев. Современная медицина и забота родителей не допускают развития столь страшных осложнений.
Профилактика
В профилактических целях любые болезни ребенка должны быть вовремя диагностированы и пролечены.
Защищать глаза от проникновения опасных агентов нужно с рождения ребенка. Поэтому родители должны самостоятельно проводить профилактику и приучать к ней детей. В первую очередь стоит проводить ежегодные осмотры. Если у малыша часто наблюдаются офтальмологические недуги, визиты к врачу должны быть регулярными. Общая профилактика включает в себя такие меры:
- соблюдение правил гигиены;
- защита глаз от травм и ожогов;
- своевременное лечение всех заболеваний;
- исключение возможных аллергенов;
- изоляция от очага кератита.
Если появились тревожные симптомы, не стоит заниматься самолечением. Симптоматика кератита похожа на признаки конъюнктивита, поэтому без диагностики не нужно начинать терапию. Первый недуг считается менее распространенным среди детей. Важно понимать, что осложнения в процессе развития заболевания крайне опасные, последствия могут быть необратимыми.
Роговица и её свойства
Роговица является поверхностной оболочкой глазного яблока. В норме роговая оболочка прозрачная, имеет правильную сферичную форму, гладкая, достаточно чувствительная, блестящая. В роговице различают пять слоёв.
- Многослойный плоский эпителий – это наружный слой роговицы, обладающий хорошими регенеративными способностями.
- Боуменова мембрана – достаточно тонкий, но самый чувствительный слой за счёт находящихся в нём нервов. Эта оболочка обладает хорошей сопротивляемостью к повреждениям и плохой к инфекциям. Она не способна к хорошей регенерации, поэтому после её повреждения остаются тонкие помутнения.
- Собственная ткань роговицы – является «сердцем» роговицы, обладает достаточной плотностью за счёт переплетающихся в ней фибрилл.
- Десцеметова оболочка – гомогенная, является производным эпителия. Она легко отслаивается от стромы и образует складчатость. Этот роговичный слой более устойчив к инфекциям, чем к повреждениям, и способен к регенерации.
- Эндотелий – глубокий слой роговицы. Повреждение этого слоя приводит к прониканию переднекамерной влаги в слои роговицы, расстройству её питания и помутнениям.
Роговица не имеет кровеносных и лимфатических сосудов.
Обмен веществ в роговице для поддержания её основных свойств осуществляется путём циркуляции питательных веществ из краевой петлистой сети, которая берёт начало из системы передних цилиарных артерий. А вот чувствительность у роговицы очень высокая. Это обусловлено богатой сетью чувствительных нервов, происходящих от цилиарных и проникающих в неё, радужку и цилиарное тело из супрахориоидального пространства. В роговице нервы теряют миелиновую оболочку, то есть «оголяются» и становятся ещё более неустойчивыми к внешним раздражителям.
Помимо местной иннервации роговица имеет вегетативную нервную систему. Она представлена частью волокон тройничного и лицевого нервов в составе скулового нерва. Такая интенсивная иннервация роговицы обусловливает её высокую чувствительность и трофику. Поэтому все патологические процессы в роговице сопровождаются достаточно резкой болезненностью. Кроме того, нарушения иннервации могут приводить к расстройству питания, а, следовательно, к патологии.
Высокая чувствительность роговой оболочки и общность её иннервации с веками, слизистой оболочкой и слёзной железой провоцирует возникновение общего защитного рефлекса при раздражении роговицы. Проявлением этого рефлекса являются блефароспазм и слезотечение. Спазм век защищает роговицу и вместе со слезотечением способствует её увлажнению и удалению инородных тел. Слеза оказывает полезное бактерицидное воздействие лизоцимом.
Кроме защитного и увлажняющего действия, роговица обладает огромной преломляющей способностью. Сохранность её всех основных свойств является самым важным в построении изображения и чёткого зрения.
Экзогенные кератиты
Роговица в силу своего расположения на первом плане подвержена травматическим поражениям. К кератиту приводят такие травмы, как инородное тело роговицы, эрозии, ожоги. Вокруг поражённой ткани формируется серый инфильтрат, который при своевременно начатом лечении способен полностью излечиться за 5 – 7 дней.
Посттравматическое воспаление роговицы распространено среди людей строительных специальностей. Работа без соблюдения техники безопасности часто сопровождается попаданием инородных тел различного происхождения в роговицу. Если не сразу обратиться к окулисту для удаления инородного тела, то возникший кератит даже при правильном лечении оставит после себя помутнение.
В повреждённую ткань роговицы может проникнуть гнойная инфекция. В результате может возникнуть серьёзное гнойное воспаление с расплавлением всех слоёв роговицы, которое может привести к существенному снижению зрения, к слепоте, и даже к потере глазного яблока.
Одним из опасных осложнений травматических кератитов является гнойная язва роговицы.
Профилактика и прогноз
Прогноз при кератитах, в первую очередь зависит от локализации и глубины поражения роговицы. При своевременном лечении поверхностные инфильтраты полностью рассасываются либо остаются легкие помутнения, практически не оказывающие влияния на остроту зрения.
Глубокие кератиты, язвы, особенно если они локализуются в центральной и парацентарльной зоне роговицы, способны приводить к значительному снижению остроты зрения вследствие развития интенсивных помутнений и формирования грубых рубцов.
Профилактика кератитов заключается в предупреждении травм и микротравм глаза, что включает себя применение защитных очков, техники безопасности на производстве, строительстве.
Необходимо тщательное соблюдение правил ношения и ухода при использовании контактных линз; предупреждение попадания в глаз различных химических веществ, приводящих к развитию ожога роговицы и слизистой глаза; своевременное выявлении и лечении хронических блефаритов, конъюнктивитов; коррекция иммунодефицитных состояний. При начальных проявлениях заболевания своевременное обращение к специалисту является залогом успешного лечения и сохранения зрения.
Эндогенные кератиты
Среди эндогенных кератитов особое место и широкое распространение имеют герпетические кератиты. Герпетические кератит относят к нейрогенным воспалениям. Возбудитель – вирус герпеса (Herpes zoster), «обитает» в тройничном нерве и может при неблагоприятных условиях мигрировать по его ветвям.
Более известные его проявления – это высыпания на губе. Но в последнее время стала встречаться достаточно часто его, так называемая, глазная форма. Симптомы данного кератита ничем не отличаются от других видов кератита. А вот при осмотре инфильтраты имеют свою особенность.
При осмотре на щелевой лампе обращают внимание, что множественные инфильтраты, сливаясь между собой, образуют рисунок, напоминающий ветку с листьями. Такой кератит считается поверхностным и получил название «древовидный». В прогностическом плане он более доброжелательный, нежели другая разновидность герпетического поражения роговицы – дисковидный кератит.
При данном заболевании инфильтрат круглый, достаточно интенсивный за счёт воспалительных процессов, протекающих глубоко в строме. Характерной особенностью такого воспаления является его длительное течение, иногда врач и пациент долго не замечают положительных результатов лечения.
Ещё одним распространённым среди вирусных кератитов является аденовирусный. Как самостоятельное заболевание он не возникает, всегда сопровождает течение аденовирусного конъюнктивита и другие проявления аденовирусной инфекции. При обследовании обнаруживаются мелкие инфильтраты в эпителии роговицы. Рассасываются они достаточно долго. В особо запущенных случаях и при неправильном лечении могут оставлять после себя помутнения и существенно снижать зрение.
Среди эндогенных кератитов отмечают воспаления роговицы на фоне сифилиса и туберкулёза. С учётом того, что основное лечение этих специфических заболеваний в настоящее время поставлено на достаточно высокий уровень, эти кератиты встречаются очень редко.