Синдром Фукса (эндотелиальная дистрофия роговой оболочки, дистрофия Фукса, пятно Фукса) – патология, для которой характерна гибель клеток низшего слоя роговицы. Заболевание развивается постепенно, чаще поражается один глаз, реже – оба глаза.
Данную болезнь ещё называют гетерохромным циклитом Фукса, хотя гетерохромия (разный окрас радужки на левом и правом глазу) присутствует не всегда.
Клиника
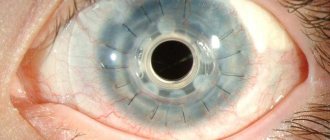
Обычно он возникает в одном глазу и включает три обязательных симптома:
- • белковые преципитаты на роговице;
- • изменение цвета радужки;
- • помутнение хрусталика.
По мере развития процесса присоединяются другие симптомы — анизокория (разная ширина зрачков) и вторичная глаукома.
Друзья и родственники больного первые обнаруживают у него признаки болезни: замечают разницу в окраске радужки правого и левого глаза, затем обращают внимание на разную ширину зрачков. Сам пациент в возрасте 20-40 лет предъявляет жалобы на снижение остроты зрения, когда возникает помутнение хрусталика. Главным проявлением патологии является различный цвет радужки глаз или неодинаковая окраска её разных областей, при которой она выглядит более светлой или, наоборот, тёмной. Затруднения в выявлении данного признака вызывает карий цвет глаз, при котором он проявлен в минимальной степени. Прогрессирование заболевания происходит медленно: в течение нескольких лет при отсутствии симптоматики; поэтому на начальных стадиях его диагностируют случайно. Это происходит если пациент обращается за помощью к офтальмологу в связи с повышением ВГД или помутнением роговой оболочки, которые являются осложнением синдрома Фукса.
Стадии заболевания:
| Стадия | Характерная симптоматика |
| Первая | Субъективная симптоматика отсутствует, а объективная заключается в появлении небольших скоплений частиц пигментного эпителия и других клеток, которые не оказывают влияния на чувствительность роговицы. |
| Вторая | Процесс начинает проявляться помутнениями, формированием перед глазами пелены, мешающей нормальному зрению. Пациенты отмечают снижение остроты зрения, а офтальмолог отмечает появление более крупных скоплений и дальнейшее разрушение пигмента по краям зрачка. |
| Третья | Из-за большого количества скоплений чувствительность роговой оболочки существенно снижается, развивается дистрофия радужной оболочки, ярко проявляет себя пигментация в области угла ПКГ. Пациенты отмечают повышенное ВГД, нарушения зрительной функции, помутнение роговой оболочки. |
Основным симптомом синдрома Фукса является гетерохромия радужки. При этом радужная оболочка пораженного глазного яблока выглядит более светлой. У пациентов с карими глазами данный клинический признак выражен менее ярко. У больных со светлыми глазами может развиваться обратная гетерохромия, что связано с визуализацией пигментного слоя радужки при деструкции передней стромы. Заболевание медленно прогрессирует и на протяжении нескольких лет не имеет других клинических проявлений. Увеит при синдроме Фукса не сопровождается гиперемией, фотофобией и болевым синдромом. Как правило, пациенты обращаются за помощью к специалисту в связи с развитием клинической картины осложнений – катаракты или глаукомы.
Появление мелких полупрозрачных преципитатов на роговице не сопровождается инъекцией глазных яблок и закрытием угла передней камеры. Наблюдается стадийность течения. На начальной стадии появляется небольшое количество мелких преципитатов, которые не влияют на чувствительность роговой оболочки. Вторая стадия синдрома Фукса характеризуется диссеминацией процесса. При этом преципитаты мелкого и среднего размера приводят к появлению помутнений перед глазами с дальнейшей деструкцией пигментной зрачковой каймы. Пациенты предъявляют жалобы на снижение остроты зрения и постоянное расширение зрачка.
На третьей стадии синдрома Фукса чувствительность роговицы значительно снижена. Большое количество преципитатов разного размера приводит к дистрофии радужки и выраженной пигментации в зоне угла передней камеры глаза. На передней поверхности радужной оболочки появляются небольшие образования – тельца Рассела, возникновение которых связано с агрегацией иммуноглобулинов. Наиболее распространенными осложнениями синдрома Фукса являются глаукома, задняя субкапсулярная катаракта, офтальмогипертензия.
Миопия и причины возникновения дистрофии сетчатки
Миопия глаз — распространенное заболевание, при котором развивается ненормальная рефракция глаз. Патологию принято называть близорукостью, ведь пациент с трудом может различать объекты, находящиеся вдали, а расположенные рядом — видит хорошо.
При развитии моипической болезни происходят серьезные дистрофические изменения в сетчатке. Зачастую развивается центральная или периферическая хориоретинальная дистрофия, но иногда эти виды патологии могут сочетаться.
При поражении макулярной области форма протекания заболевания бывает сухой или влажной.
Первая предполагает образование фиброза, при этом транссудация, а также неоваскуляризация сетчатки отсутствуют. Дегенерационные изменения нередко наступают у молодых людей, зачастую миопия будет менее выражена.
Влажная форма характеризуется транссудативными изменениями в заднем отделе сетчатки. У пациента развивается фиброзный транссудат или происходит кровоизлияние. Подобные изменения возникают из-за патологии мембраны Бруха или вследствие субретинальной неоваскуляризации.
Дегенеративные изменения способствуют постепенному понижению зрения человека. Но иногда по причине фиброзных или геморрагических процессов у пациента наступает значительное ухудшение данной функции.
Черное пятно Фукса появляется на месте геморрагических или фиброзных очагов из-за полиферации пигментного эпителия.
Сущность патологии
Диагностика
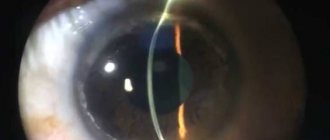
- Роговичные преципитаты
являются характерным патогномоничным признаком. Они мелкие, округлой или звездообразной формы, серо-белого цвета и покрывают весь эндотелий роговицы, могут появляться или исчезать, но не сливаются и не пигментируются. Среди роговичных преципитатов обнаруживают нежные волокна фибрина.
- Опалесценция водянистой влаги
слабая, количество клеток — до +2.
- Клеточная инфильтрация стекловидного тела
может быть ведущим симптомом заболевания. - Гониоскопия
без изменений или определяется одно из следующих: Мелкие радиально расположенные сосуды, похожие на веточки, в углу передней камеры. Они вызывают образование геморрагий в передней камере на стороне, противоположной проколу (признак Амслера). - Мембраны в углу передней камеры.
- Небольшого размера передние синехии неправильной формы.
Все симптомы синдрома Фукса обусловлены прогрессирующей атрофией стромы радужки и ресничного тела.
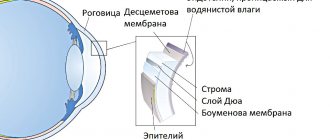
Истонченный наружный слой радужки становится светлее, а лакуны — шире, чем на парном глазу. Через них начинает просвечивать пигментный листок радужки. К этой стадии заболевания пораженный глаз уже становится темнее, чем здоровый. Дистрофический процесс в отростках ресничного тела приводит к изменению стенок капилляров и качества продуцируемой жидкости. Во влаге передней камеры появляется белок, оседающий мелкими хлопьями на задней поверхности роговицы.
Высыпания преципитатов могут исчезать на какой-то период времени, а затем появляться вновь. Преципитаты имеют характерный вид: они нежные, звездчатой формы, между большими преципитатами видны нитевидные отложения. Преципитаты занимают всю заднюю поверхность роговицы (в отличие от картины при других передних увеитах, когда преципитаты расположены в нижней половине роговицы и, как правило, имеют вид треугольника, обращенного основанием книзу).
Несмотря на длительное, в течение нескольких лет, существование симптома преципитации, при синдроме Фукса не образуются задние синехии. Изменение состава внутриглазной жидкости приводит к помутнению хрусталика. Развивается вторичная глаукома.
Обычно заболевание одностороннее, однако у 7—15% больных носит двусторонний характер. В последнем случае трудно определить гетерохромию радужек. Биомикроскопическое исследование выявляет стушеванность структур радужной оболочки. Иногда выявляется рубеоз радужки. В редких случаях отмечается боль или покраснение глаза.
Правильная диагностика заболевания требует проведения комплексных исследований, которые при его наличии выявляют следующие признаки:
- проявления гетерохромии радужной оболочки различной степени — при физикальном осмотре;
- наличие скоплений частиц пигментного эпителия и других клеток различного размера (в зависимости от стадии), патологические узелки на поверхности радужной оболочки и на периферии зрачка — биомикроскопические исследования;
- патологические изменения структуры радужной оболочки — УЗ-сканирование;
- снижение чувствительности роговой оболочки — альгезиметрический метод исследования;
- несущественные или серьёзные повышения ВГД при развитии вторичной глаукомы — тонометрия;
- снижение остроты зрения — визометрия.
Диагностика синдрома Фукса основывается на результатах наружного осмотра, биомикроскопии, гониоскопии, кератоэстезиометрии, тонометрии, визометрии, ультразвукового исследования в В-режиме. При проведении наружного осмотра определяется степень выраженности гетерохромии радужной оболочки, которая варьирует от сомнительной до отчетливо выраженной. Как правило, сомнительные результаты или отсутствие гетерохромии наблюдаются у пациентов с бинокулярным поражением.
Метод биомикроскопии позволяет выявить роговичные преципитаты, размер которых зависит от стадии синдрома Фукса. Они имеют вид нежных полупрозрачных образований, которые в редких случаях содержат пигментные включения. У 20-30% пациентов на поверхности радужки определяются мезодермальные узелки Буссака, а по краю зрачка – узелки Кеппе. Проведение УЗИ глаза в В-режиме свидетельствует об очаговом или диффузном изменении структуры радужки. Преципитаты при синдроме Фукса визуализируются в виде гипоэхогенных образований.
При кератоэстезиометрии (альгезиметрии роговицы) определяется снижение ее чувствительности. При диагностике угла передней камеры глаза методом гониоскопии, как правило, он открыт, имеет среднюю ширину, в редких случаях уже нормы. Развитие вторичной (дистрофической) глаукомы при синдроме Фукса приводит к постепенному сужению его просвета с дальнейшим закрытием.
Внутриглазное давление (ВГД) при тонометрии в норме или повышено незначительно. Присоединение вторичной глаукомы сопровождается повышением ВГД выше 20 мм. рт. ст. Проведение инвазивных вмешательств (гониоскопия, операция, контактная тонометрия) может сопровождаться развитием нитевидной геморрагии из угла передней камеры, что связано с резким снижением ВГД. Возникновение осложнений синдрома Фукса (катаракта, глаукома) приводит к снижению остроты зрения, что выявляется в ходе визометрии.
Изменения радужной оболочки
Радужка тоже меняется.
- После удаления катаракты появляются задние спайки.
- Уменьшается объём стромы радужки, отсутствует крипт (щелевидная бороздка на радужке), цвет радужки становится бледным и тусклым. Радиальные сосуды радужки выбухают из-за потери опорной ткани.
- С помощью ретроиллюминации можно выявить пятнистую атрофию на заднем пигментном слое.
- На радужной оболочке образуются узелки.
- Появляются новообразованные сосуды.
- Наблюдается расширение зрачка (мидриаз) из-за атрофии мышцы, отвечающей за его сужение.
- Отложения кристаллов в радужной оболочке встречаются редко.
- Гетерохромия радужки – это важный симптом.
Лечение
Тактику лечения синдрома Фукса в офтальмологии определяют, исходя из его стадии, выраженности осложнений и индивидуальных показаний пациентов.
| Стадия синдрома | Методики лечения |
| І | Клинические проявления отсутствуют, лечение не проводят. Возможна коррекция цвета глаз при помощи цветных линз. |
| ІІ, ІІІ | Усилия направляют на устранение дистрофических процессов путём стимулирования трофики. Для этого пациенту назначают медикаментозное лечение:
|
Если у пациента развилась катаракта, проводят медикаментозное лечение, при отсутствии результатов от которого прибегают к хирургическим методикам — проведению факоэмульсификации с имплантацией ИОЛ.
- Дексаметазон, 0,1% р-р, в конъюнктивальный мешок 1—2 капли 3—4 р/сут, 10—15 сут
- + (при повышении внутриглазного давления) Тимолол, 0,25—0,5% р-р, в конъюнктивальный мешок 1—2 капли 2 р/сут.
В отсутствие эффекта от терапии, направленной на снижение внутриглазного давления, осуществляют хирургическое лечение. Удаление катаракты обычно не представляет затруднений.
Длительное применение глюкокортикостероидов увеличивает риск развития помутнений хрусталика и повышения внутриглазного давления[1]
Тактика лечения синдрома Фукса зависит от стадии заболевания и выраженности вторичных осложнений. На начальной стадии специфическое лечение не показано. Коррекция цвета глаз проводится при помощи косметических цветных контактных линз. На второй и третьей стадии заболевания рекомендована местная и системная дедистрофическая терапия, направленная на улучшение трофических процессов. В комплекс лечения синдрома Фукса включены ангиопротекторы, ноотропы, сосудорасширяющие препараты и витамины. В случае образования большого количества преципитатов курс лечебных мероприятий необходимо дополнить кортикостероидами для местного применения в виде капель и провести энзимотерапию.
При развитии вторичной задней субкапсулярной катаракты на начальных стадиях на фоне синдрома Фукса показано медикаментозное лечение. При отсутствии эффекта рекомендовано проведение микрохирургического вмешательства, заключающегося в факоэмульсификации катаракты с последующей имплантацией интраокулярной линзы. Возникновение вторичной глаукомы является показанием к назначению местной гипотензивной терапии параллельно с основным курсом лечения синдрома Фукса.
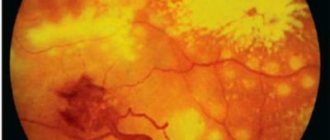
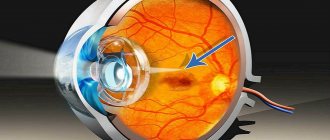
Характеристики пигментного пятна Фукса
При образовании подобного отклонения всегда имеется неблагоприятный прогноз. Ведь существует опасность, что центральное зрение может быть полностью утрачено.
Данная патология является пигментным очагом, расположенным внутри желтого пятна. Почти всегда отклонение возникает после кровоизлияния в желтом пятне среди людей, страдающих высокой степенью близорукости. Такое пигментное новообразование служит признаком появления новой специфической мембраны, когда внутрь сетчатки начнут врастать патологические кровеносные сосуды, которые имеют разрывы.
Основным симптомом развития отклонения считается появление искаженных линий (прямых), расположенных рядом с центральной ямкой. Спустя несколько дней после кровоизлияния эти линии приобретают вид хорошо очерченных пятен, что приводит к образованию пигментированного шрама. В результате центральное зрение человека ухудшается, а его острота будет значительно снижена.
Сроки образования молекулярного пятна Фукса могут быть различны. Иногда данное патологическое отклонение развивается несколько лет, а в некоторых случаях, наоборот, очень быстро. Во втором случае толчком к патологии становится сильное кровоизлияние.
Если же заболевание прогрессирует медленно, под воздействием изменений в молекулярной области появляются метаморфопсии (линии и предметы начинают искривляться). Итогом нарушения становится заметное ухудшение зрение или его полная пропажа (в центральной области), а иногда возникает центральная скотома (поражение зрительного нерва).
Причины возникновения
Иногда, даже если у пациентов имеется пятно Фукса, наступает улучшение. Однако острота зрения при этом восстанавливается примерно на 0,1.
В результате перерождения желтого ядра всегда поражается только центральное поле зрения. Однако такая слепота не будет служить причиной к утрате трудоспособности пациента. Это объясняется тем, что человек, несмотря на центральную слепоту, может обходиться без помощи посторонних, ведь он способен видеть предметы посредством бокового зрения.
Иногда вследствие кровотечения сосудистой оболочки начинаются сбои в кровоснабжении сетчатки. Если именно такое кровотечение становится причиной перерождения желтого ядра, важно позаботиться о снижении поступления крови.
Пятно Фукса на снимке глазного дна
Прогноз и профилактика
Специфической профилактики синдрома Фукса не разработано. Пациентам с данной патологией необходимо 2 раза в год проходить обследование у офтальмолога с обязательным проведением биомикроскопии, гониоскопии, визометрии и тонометрии с целью ранней профилактики и диагностики вторичных осложнений в виде катаракты и глаукомы. Также рекомендована коррекция рациона с включением большого количества витаминов, нормализация режима сна и отдыха. Прогноз при синдроме Фукса для жизни и трудоспособности чаще благоприятный. Продолжительный промежуток времени заболевание имеет латентное течение, но в случае присоединения вторичной катаракты или глаукомы возможна полная потеря зрения с последующей инвалидизацией.[2]
Синдром Фукса
Синдром Фукса или гетерохромная увеопатия – это передний негранулематозный увеит, характеризующийся хроническим медленно прогрессирующим течением. Впервые классическая симптоматика увеальной гетерохромии была описана в 1906 году австрийским офтальмологом Эрнстом Фуксом. Автор полагал, что развитие синдрома обусловлено параличом и воздействием на организм неизвестных токсических веществ. Отдельные проявления данного заболевания описал в 1843 году английский офтальмолог Дж. Лоуренс. Синдром Фукса имеет незначительное распространение в офтальмологии (4% от общего числа всех увеитов). В 90-92,2% случаев заболевание развивается монокулярно. Патология с одинаковой частотой встречается среди лиц мужского и женского пола. Как правило, увеальная гетерохромия возникает в возрасте 20-60 лет, пик заболеваемости при синдроме Фукса приходится на 40 лет.