Ретинит является воспалением сетчатой оболочки глазного яблока. Болезни подвержены как мужчины, так и женщины. В большинстве случаев сетчатка поражается одновременно с хориоидеей. Это связано с тем, что они плотно прилегают друг к другу. Одновременное воспаление хориоидеи и сетчатки глазного яблока называется хориоретинитом. В связи с отсутствием болевых рецепторов заболевание не сопровождается болевыми ощущениями.
Ретиниты классифицируют на два типа внутренний и внешний. К первым относится заболевания возникающие при попадании инфекции или в результате аутоиммунной реакции. Вторыми являются воспаления, возникающие при травмировании глазного яблока и воздействии на него радиации. Наиболее распространенными являются внутренние ретиниты.
Распространение воспалительного процесса может быть двух типов:
- Очаговое. При образовании вокруг места воспаления рубцовой ткани, препятствующей распространению воспаления.
- Общее. Ретинит распространяется при отсутствии рубцовой ткани вокруг очага. В запущенной стадии заболевание переходит в хориоретинит.
Что это такое?
От ретинита Коатса страдает от 1 до 9 человек на 100 тысяч земного населения. Около 78% от заболевших — мужчины. Обычно начало недуга приходится на первые 10-16 лет жизни. Наиболее часто дебют случается у детей 5-8 лет, хотя может произойти в любом возрасте.
Для болезни Коатса характерно аномальное развитие сосудов, которые пронизывают сетчатку — внутреннюю оболочку глаза.
Это выражено следующими патологиями:
- Телеангиэктазией, то есть расширением капилляров глазного дна.
- Экссудацией, или нарушением пропускной способности капиллярных стенок. При этом через стенки сосудов проходит экссудат — кровяная плазма с веществами, вредными для глаз.
С экссудатом в зрительные органы проникает холестерин. Он оседает и копится на глазном дне, что приводит к ретиниту — воспалению глазного дна. В перспективе это вызывает расслоение сетчатки и слепоту. Из-за процессов, протекающих при болезни Коатса, ее также называют экссудативным ретинитом и телеангиэктазией сетчатки.
Причины развития
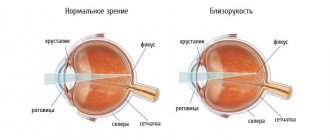
Важные зрительные функции выполняются сетчатой оболочкой глаза. От нее зависит острота зрения, восприятие цветовой гаммы, зрение в темное время суток. При поражении сетчатой оболочки происходит снижение этих показателей.
Ретинит возникает в результате попадания инфекции из других органов, которые воспалены. Существует несколько причин возникновения ретинита под действием внешних факторов:
- Травма глазного яблока. Заболевание может возникнуть в результате получения травмы нарушающей сетчатку.
- Влияние ионизирующих лучей на глаза долгое время.
- Ультрафиолетовый свет, регулярно воздействующий на глаза.
Природа и механизм заболевания
Болезнь носит идиопатический характер, то есть ее причины до сих пор неизвестны. Считается, что она не передается по наследству, а имеет тератогенную природу — закладывается в период эмбрионального развития.
Риск возникновения у плода экссудативного ретинита повышается, когда на организм беременной воздействуют следующие факторы:
- наркотики;
- ионизирующее излучение;
- алкоголь;
- опоясывающий герпес;
- краснуха;
- токсоплазмоз.
Пациентам и их близким стоит узнать о механизме развития недуга. Основную роль в этом процессе отводят полиморфному, то есть множественному, нарушению строения глазных капилляров. Первоначальный дефект кроется в эндотелиоцитах гемато-ретинального барьера. Это клетки слоя, который покрывает каждый сосуд глазного дна, и отвечает за проницаемость капиллярных стенок. В норме через гемато-ретинальный фильтр в сетчатку проникают исключительно безвредные вещества, питающие глаз.
ВАЖНО! Дефектный барьер пропускает слишком много крови. Вместе с ней в глаз попадают крупные молекулы липидов.
Аномалия приводит к геморрагическому синдрому, для которого характерны частые кровоизлияния в глазное дно.
Это имеет следующие последствия:
Попадающие в глаз липидосодержащие макрофаги и кристаллы холестерина скапливаются в сетчатке и за ней, и образуют экссудативные очаги. Первые из них возникают неподалеку от зрительного нерва и в центральной части глазного дна.- Очаги становятся желтовато-золотистыми и теряют очертания. Они вызывают хориоретинит — воспаление сетчатки и сосудистой оболочки глаза. Пострадавшие ткани набухают.
- Липидные очаги постепенно сливаются в массивный экссудативный слой, который приводит к отслоению сетчатки.
- Экссудат проникает в стекловидное тело. Оно помутняется и становится желтовато-белым.
- Липидный слой поглощает и помутняет хрусталик.
По мере развития недуга ухудшается зрение, что со временем приводит к глаукоме, к слепоте, а затем и к потере глаза.
Стадии патологии
Патология развивается поэтапно. Ученые выделяют следующие стадии недуга:
СТАТЬИ ПО ТЕМЕ:
- Воспаление сетчатки глаза или ретинит: симптомы и лечение тяжелой патологии,…
- Как распознать и вылечить ретинобластому у детей и взрослых — симптомы рака…
- Диагноз ангиопатия сетчатки глаза у ребенка: что это такое, симптомы и лечение…
- начальную;
- развитую;
- далеко зашедшую;
- терминальную.
Начальную стадию тяжело распознать, однако только на ней болезнь Коатса поддается лечению.
Вначале недуг проявляется следующим образом:
- Возникает легкая гиперемия склеры. Покраснение объясняется тем, что мелкие капилляры глазного дна аномально увеличены.
- Пытаясь сфокусироваться на предмете, пациент замечает искажения и пятна, которых на самом деле нет.
- Зрение незначительно снижается, очертания видимых объектов становятся менее четкими.
Когда заболевание достигает второй стадии, зрение пациента резко падает.
Для этого этапа характерны следующие проявления:
- Геморрагический синдром прогрессирует. При этом аномальные сосуды продолжают увеличиваться, и со временем сливаются в узелки.
- Начинается отслоение пораженных участков глазного дна.
На третьей стадии постепенно развивается абсолютное отслоение сетчатки, и глаз перестает видеть. Субретинальное воспаление приводит к рубеозу — состоянию, когда на радужке проступают новообразованные сосуды. На этом этапе возникают катаракта и глаукома.
При терминальной стадии телеангиэктазии глазного дна происходит тотальная отслойка сетчатки. Пораженный орган атрофируется и подлежит удалению.
Лечение[ | ]
На ранних стадиях, существует несколько вариантов лечения. Лазерная хирургия или криотерапия (замораживание) может использоваться для уничтожения аномальных кровеносных сосудов, тем самым останавливая прогрессирование заболевания. Тем не менее, если утечка кровеносных сосудов группируется вокруг зрительного нерва, это лечение не рекомендуется, так как случайное повреждение нерва само по себе может привести к постоянной слепоте. Хотя болезнь Коутса имеет тенденцию прогрессировать до потери зрения, прогрессирование может остановиться само по себе, временно или постоянно. Были зарегистрированы случаи, в которых состояние реверсировало само себя. Однако, если происходит общее отслоение сетчатки, в большинстве случаев зрение теряется постоянно. Удаление глаза (энуклеация) является вариантом, если возникает боль или дальнейшие осложнения.
Симптомы экссудативного ретинита
Обычно болезнь Коатса затрагивает один глаз, и лишь в 11% от общего количества случаев поражает оба глаза. Чаще всего ее удается распознать с помощью фото. На недуг указывает желтоватое свечение зрачков человека в кадре, схожее с эффектом красных глаз. Оно возникает из-за холестериновых отложений.
На начало экссудативного ретинита также указывают следующие симптомы:
- У пациента стремительно ухудшается видимость. Все начинается с легкого астигматизма. Сперва страдает верхнее периферическое зрение, затем центральное.
- Мир становится чуть размытым. Взор пациента затуманивает легкая дымка.
- Нарушается восприятие объема, глубины изображения.
- Предметы в зоне видимости выглядят несколько искаженными.
Заболевание прогрессирует безболезненно. Пациент и его окружение зачастую не обращают внимания на первые проявления недуга.
ВАЖНО! Помимо синдрома желтого глаза, о начальном этапе болезни Коатса свидетельствует легкое косоглазие и частое покраснение склеры.
По мере развития ретинита в глазу разрастаются очаги холестерина, а сосуды сетчатки все сильнее кровоточат и расширяются. В итоге капилляры сливаются в узелки. Пациент начинает видеть необычные узоры. На последних стадиях болезни наступает частичная слепота, а затем и полная смерть пораженного органа.
Диагностика
МКБ-10 относит ретинит Коатса к другим болезням сетчатки. Недуг имеет код H.35.0.
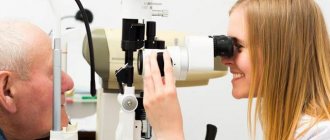
На начальном этапе выявить патологию позволяет офтальмоскопия — осмотр у окулиста. Доктор изучает глазное дно пациента с помощью специального оборудования — офтальмоскопа и аппарата с фундус-линзой.
Осмотр позволяет выявить нарушения в строении следующих элементов глаза:
- сетчатки;
- диска зрительного нерва;
- сосудов глазного дна.
С помощью офтальмоскопии определяют, как далеко зашла начальная стадия ретинита. Если болезнь началась недавно, то на периферии сетчатки находят множество твердых экссудативных островков. Когда недуг близок к переходу в развитую стадию, холестериновые очаги заполняют центральную часть сетчатки. В обоих случаях капилляры глазного дна искажены и расширены.
Стандартный осмотр — не единственный способ выявить болезнь Коатса. Для этого также используют следующие методы:
- Периметрию — исследование поля зрения и его границ с помощью аппарата под названием периметр. Позволяет выявить нарушение периферического зрения, с которого начинается болезнь.
- Визометрию — простейший способ оценить остроту зрения. При этом пациента сажают на расстоянии 5-6 метров от плаката с оптотипами — специальными символами. На основании того, сколько из них человек различал прежде и различает теперь, делают выводы о динамике зоркости.
- Флюоресцентную ангиографию сетчатки, также известную как ФАГ. При тесте пациенту внутривенно вводят контрастное вещество — флуоресцеин натриевой соли. Контраст позволяет запечатлеть на особую камеру картину глазного дна, вплоть до мельчайших сосудов. Оценивая снимки, диагност уточняет диагноз и определяет объем необходимого лечения.
- ОКТ, или оптическую когерентную томографию — компьютерное исследование, при котором пациента просят неподвижно смотреть на мигающую точку. Метод позволяет выявить патологии самого центра сетчатки — макулы, где в норме фокусируются световые лучи, которые попадают в глаз. ОКТ помогает оценить объем экссудативных отложений.
- УЗИ глазного яблока — ультразвуковую диагностику, которая использует высокочастотные волны. Они передают на экран точную картину того, как выглядит глаз изнутри. Это помогает определить, как расположены и насколько распространены патологические изменения.
- КТ головы — компьютерную томографию, при которой человека целиком помещают в специальный сканер — томограф. В результате сканирования диагност получает подробные послойные снимки органов и тканей, расположенных в голове пациента.
- Патоморфологическое исследование, сочетающее в себе биопсию и гистологию, помогает определить состав и структуру пораженных тканей. В рамках этого метода из пострадавшего органа извлекают образцы, которые в дальнейшем изучают под микроскопом.
Если у пациента уже произошла полная отслойка сетчатки, необходимо провести не только КТ, но и цветную допплерографию с магнитно-резонансной томографией. Это поможет исключить вероятность злокачественных опухолей.
Лечение
Как лечить экссудативный ретинит? Терапия эффективна лишь на начальных этапах заболевания.
В ней задаются следующими целями:
Провести успешную облитерацию, то есть спаивание, деформированных капилляров глаза.- Остановить разрушение внутриглазных кровеносных сосудов.
- Предотвратить возникновение новых экссудативных очагов.
- Профилактировать отслойку сетчатки и развитие вторичных осложнений.
В терапии пациентов с ретинитом Коатса используют медикаменты, криопексию и лазерную коагуляцию сетчатки, а также экстрасклеральное пломбирование. Если недуг достиг терминальной стадии, он уже не поддается лечению. Тогда прибегают к энуклеации — полному удалению глаза, разрушенного болезнью.
Медикаментозная терапия
С помощью медикаментов пациента подготавливают к оперативному вмешательству. При этом используют препараты следующих групп:
- Ангиопротекторы — средства, которые улучшают микроциркуляцию глаза, стабилизируют метаболизм внутри капиллярных стенок, а также уменьшают их проницаемость. Кроме того, подобные препараты разжижают кровь.
- Антиагреганты — лекарства, которые не позволяют тромбоцитам и эритроцитам склеиваться и забивать сосуды. Такие препараты улучшают кровоток и предотвращают образование тромбов.
К средствам из разряда ангиопротекторов относится Эмоксипин. Помимо прочего, он защищает сетчатку от яркого света и ускоряет рассасывание жидкости, попавшей в глаз через аномальные сосуды.
У этого препарата есть следующие фармакологические аналоги:
- Трентал;
- Троксерутин;
- Диваскан;
- Добезилат кальция.
Ожидая операции, пациенты принимают такие антиагреганты, как Аспирин, Тиклопидин и Клопидогрел.
Лазерная коагуляция сетчатки
До середины развитой стадии, если поражено не более двух третей глазного дна, врачи прибегают к лазерной коагуляции сетчатки. При этом запаивают аномальные сосуды, и тем самым останавливают кровоизлияния. Курс лечения состоит из 2-6 серий процедур с интервалами в 3-4 месяца.
ВАЖНО! Зрение стабилизируется у 70% пациентов с болезнью Коатса, которым провели лазерную операцию.
Криопексия сетчатки
Если ретина уже начала отслаиваться, то вплоть до середины третьей стадии недуга применяют криопексию. В рамках этого метода врачи замораживают поврежденные участки глазного дна с помощью тонкого наружного зонда. Область сетчатки, которая находится прямо под аппаратом, припаивают к внутренней оболочке глаза. Так поочередно блокируют все разрывы. Криопексия позволяет восстановить герметичность и целостность сетчатки, остановить или замедлить ее отслоение.
Экстрасклеральное пломбирование
К экстрасклеральному пломбированию прибегают со второй половины развитой стадии болезни Коатса до середины далеко зашедшей стадии.
Эту сложнейшую операцию проводят следующим образом:
- Внешний слой глаза разрезают, склеру плотно прижимают к сетчатке.
- На дефектные участки склеры накладывают пломбы из губчатого силикона. Их делают заранее, по индивидуальным выкройкам.
- Если нужно, из глаза удаляют лишнюю жидкость.
- По разрезу конъюнктивы накладывают швы.
В 95% случаев операция помогает остановить развитие патологии.
Примечания
- база данных Disease ontology (англ.) — 2021.
- Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- Shields C.L., Uysal Y., Benevides R., Eagle R.C., Malloy B., Shields J.A.
Retinoblastoma in an eye with features of Coats’ disease (англ.) // J Pediatr Ophthalmol Strabismus (англ.)русск. : journal. — 2006. — Vol. 43, no. 5. — P. 313—315. — PMID 17022167. - ↑ 123456
EdwardDP, Mafee MF, Garcia-Valenzuela E, Weiss RA. Coats’ disease and persistent hyperplastic primary vitreous: role of MR imaging and CT. Radiol Clin North Am 1998; 36(6): 1119—1131. - WoodsAC, Duke JR. Coats’s disease. I. Review of the literature, diagnostic criteria, clinical findings, and plasma lipid studies. Br J Ophthalmol 1963; 47: 385—412.
- ChangMM, McLean IW, Merritt JC. Coats’ disease: a study of 62 histologically confirmed cases. J Pediatr Ophthalmol Strabismus 1984; 21(5): 163—168.
- ShieldsJA, Shields CL. Review: Coats disease—the 2001 LuEsther T. Mertz lecture. Retina 2002; 22(1): 80-91.
- BerrocalT, de Orbe A, Prieto C, et al. US and color Doppler imaging of ocular and orbital disease in the pediatric age group. RadioGraphics 1996; 16(2): 251—272.
- GlasierCM, Brodsky MC, Leithiser RE Jr, Williamson SL, Seibert JJ. High resolution ultrasound with Doppler: a diagnostic adjunct in orbital and ocular lesions in children. Pediatr Radiol 1992; 22(3): 174—178.
- EisenbergL, Castillo M, Kwock L, Mukherji SK, Wallace DK. Proton MR spectroscopy in Coats disease. AJNR Am J Neuroradiol 1997; 18(4): 727—729.
- Chung EM, Specht CS, Schroeder JW. Pediatric Orbit Tumors and Turmorlike Lesions: Neuroepthelial Lesions of the Ocular Globe and Optic Nerve. Radiographics. 2007 Jul-Aug;27(4):1159-86.
- KremerI, Nissenkorn I, Ben-Sira I. Cytologic and biochemical examination of the subretinal fluid in diagnosis of Coats’ disease. Acta Ophthalmol (Copenh) 1989; 67(3): 342—346.
- FernandesBF, Odashiro AN, Maloney S, Zajdenweber ME, Lopes AG, Burnier MN Jr. Clinical-histopathological correlation in a case of Coats’ disease. Diagn Pathol 2006; 1: 24.
- synd/2146
на Who Named It? - G. Coats. Forms of retinal disease with massive exudation. Royal London Ophthalmic Hospital Reports, 1908, 17, 3: 440—525.
Прогноз и возможные осложнения
При ранней диагностике и грамотном лечении заболевание имеет условно-благоприятный прогноз: зрение удается сохранить, хотя недуг возвращается к 40% пациентов с ремиссией.
Неблагоприятный прогноз выставляют в следующих случаях:
- запущенных стадиях недуга;
- негативной реакции организма на операции;
- рецидиве болезни Коатса.
Недуг особенно опасен для маленьких детей. Без своевременного лечения у 96% пациентов развивается осложненная катаракта, у 70% — неоваскулярная глаукома, а у 23% атрофируется глаз.
Профилактика
Известно, что около 40% переболевших ретинитом имеют рецидивы, поэтому нужно учитывать методы предотвращения заболевания. Ретинит любого типа приносит ухудшение в остроте зрения. После того, как человек выздоравливает, он не может полностью вернуть своё зрение, потому что это довольно сложно из-за серьёзности данного заболевания.
Профилактика ретинита заключается в своевременном лечении, которое необходимо для того, чтобы оставить зрение в хорошем качестве. Также к профилактике можно отнести и защиту сетчатки глаза. Если его не подвергать механическим травмам, то риск снова заболеть ретинитом будет минимален.
Для профилактики возможно применение глазных капель, которые будут помогать глазам восстановится после заболевания. Данное лекарство можно спросить у лечащего врача.
Нужно помнить, что ретинит – это довольно опасное заболевание, которое может лишить человека зрения.