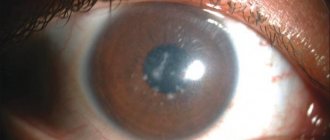
Возникает истончение сетчатки глаза в результате трофических расстройств, связанных с тяжелыми соматическими заболеваниями, травмами или наследственной предрасположенностью. При этом пациент предъявляет жалобы на слезотечение, светобоязнь, искажение формы и цвета предметов, а также невозможность различать мелкие предметы и читать.
Нарушение зрения может наблюдаться по периферии или в центре поля видения и обусловлено местами с тонкой сетчаткой и отсутствием светочувствительных клеток.
Группа риска
Процесс, в результате которого происходит истончение сетчатой области, в большей степени связан с возрастными изменениями, происходящими в организме человека. Однако это совсем не означает, что заболевание диагностируется только у лиц, достигших пожилого возраста. Очень часто симптомы заболевания наблюдаются у детей. По исследовательским данным, более подвержены заболеванию женщины. Высокая степень миопии, хронические виды болезней сосудистой системы и сахарный диабет — это лишь малый список заболеваний, в результате которых развивается патология.
Истончение сетчатки глаза представляет собой необратимое дегенеративное заболевание. Причины истончения сетчатки глаза могут носить наследственный характер. Заболеванию подвержены люди, имеющие белый тон кожного покрова и светлые цвета радужной оболочки. Постоянные стрессы, зрительное перенапряжение, вредные привычки и несбалансированное питание, повышают риск развития болезни.
Профилактика
Врачи мечтают, что не за горами время, когда родители будут приводить на профилактические обследования своих совсем маленьких детей и создавать им паспорт на каждый орган. И на сетчатку тоже. Чтобы человек на протяжении жизни документировал состояние своего организма и наглядно видел все изменения. У нас таких паспортов нет, но ничто не мешает нам проходить ежегодные обследования теперь, когда мы узнали о их необходимости. И это будет главным шагом в профилактике болезни.
Предупреждение болезни включает также исключение тех причин, которые способствуют ее развитию. То есть надо следить за уровнем холестерина, надо бросить курить, не увлекаться алкоголем, стараться вести здоровый образ жизни, чтобы не накапливать в организме большого количества свободных радикалов – разрушителей наших клеток, которые плохо влияют и на эпителий сетчатки. Надо есть больше овощей и фруктов, пить витамины и не сидеть за компьютером, не отрываясь, по 10 часов, то есть беречь глаза.
Факторы, провоцирующие развитие патологии
Основная причина дистрофии сетчатки глаза – естественный износ органов зрения, возрастные изменения организма. Но такое явление вовсе не обязательно в старческом возрасте, далеко не у всех пожилых людей развивается дистрофия органов зрения. В группу риска попадают:
- страдающие сахарным диабетом, дисфункциями почек и надпочечников;
- гипертоники;
- пациенты с диагнозом «миопия высокой и средней степени» – в этом случае сетчатка перерастягивается, истончается на отдельных участках и в итоге разрывается;
- люди, склонные к заболеваниям сосудов;
- пострадавшие от сильной интоксикации.
Уже доказано, что дистрофические изменения сетчатки обусловлены генетической предрасположенностью и могут передаваться по наследству. По этой причине дети родителей, у которых была обнаружена такая патология, должны особенно внимательно наблюдать за состоянием органов зрения.
Это интересно: согласно исследованиям, атрофические изменения сетчатки чаще встречаются у особ женского пола со светлой кожей и голубой радужной оболочкой глаз. Причем нередко симптомы дистрофии начинают выражаться ярко во время беременности у женщин.
Причины и факторы риска
Спровоцировать истончение макулы может воздействие на организм человека таких болезней и патологических состояний:
- сахарный диабет;
- гипертоническая болезнь;
- почечная недостаточность;
- поражение надпочечников;
- интоксикация;
- миопия тяжелой степени;
- ожирение;
- наследственная предрасположенность;
- курение;
- употребление алкоголя;
- атеросклероз;
- частые воспалительные поражения.
Чаще всего дистрофия сетчатки проявляется у людей, которые ведут малоподвижный образ жизни и страдают от ожирения.
Чаще всего заболевание обнаруживается у людей со светлой кожей и голубыми радужками глаз. Дистрофия сетчатки имеет наследственную предрасположенность и чаще возникает у пациентов, склонных к патологиям сосудистой системы. Подвержены поражению макулы люди, страдающие миопией или хроническими воспалительными поражениями глаз. Патология часто возникает у женщин в период беременности и родов, а также у пациентов с ожирением и ведущих сидячий образ жизни.
Причины возникновения
Специалисты подразделяют причины истончения сетчатки на две категории: местную и общую. Так, к общей категории относятся следующие причины:
- хроническая гипертония;
- неконтролируемый сахарный диабет;
- глазные инфекции;
- осложнения в результате перенесенного гриппа;
- болезни почечной системы.
К местной категории относятся механические повреждения зрительных органов, близорукость и воспалительные заболевания.
Очень важным нюансом является то, что заболевание имеет наследственный характер. Если в семье имеется человек с наличием данного диагноза, то остальным членам семьи рекомендуется как можно чаще посещать кабинет офтальмолога для своевременной диагностики.
Подвиды заболевания
Болезнь разделяется на два подвида: приобретенную и имеющую наследственный характер. При наследственной форме заболевания специалисты выделяют два основных типа:
- Пигментный – в результате сбоя в работе определенных рецепторов нарушается сумеречное зрение.
- Точечно-белый – болезнь проявляет себя в детском возрасте, имеет медленное развитие.
Эта болезнь является наиболее частой причиной ухудшения зрения в старости. Приобретенный тип заболевания зачастую связан со старением организма, так как развитие болезни наблюдается лишь у лиц, достигших пожилого возраста. В большинстве случаев заболевание сопровождается появлением катаракты. Приобретенный тип заболевания подразделяется на:
- Периферическое истончение сетчатки – патология, в результате которой, происходит нарушение качества зрения. В большинстве случаев возникновение заболевания связано с перенесенной травмой или воспалением органов зрения.
- Центральное истончение сетчатки – процесс, в результате которого нарушается работа центрального зрения.
Центральный тип заболевания имеет две ярко выраженные формы:
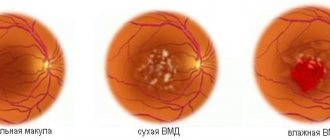
- Влажная – при данной форме патологии нарушается работа сосудистой системы глазного яблока, в результате которой, жидкость, циркулирующая в сосудах, начинает скапливаться под сетчатой оболочкой.
- Сухая – при такой форме болезни в промежутке между сосудистой системой и сетчатой оболочкой происходит скопление продуктов, образованных в результате распада питательных веществ.
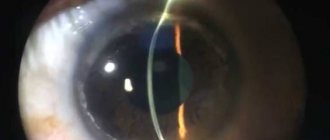
ПРХД и ПВХРД – в чем разница?
Дистрофии периферических зон сетчатки условно делятся на две группы:
ПРХД и ПВХРД.
В первом случае патология охватывает только саму сетчатку и сосудистую оболочку. При ПВХРД трофические изменения затрагивают также и стекловидное тело.
Тяжесть и прогностическая опасность дистрофии сетчатки оценивается также по ряду других показателей. Различают следующие виды дистрофии периферических зон сетчатки:
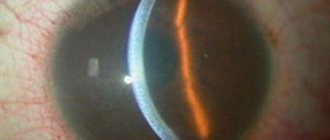
Решетчатая дистрофия. Этот тип патологии наиболее распространён. Замечено, что такое отслоение сетчатки имеет высокую вероятность наследования. Болезнь чаще диагностируется у мужчин, чем у женщин. Как правило, дистрофия охватывает оба глаза. Локализация трофических нарушений наиболее вероятна в верхнее-наружном квадранте глазного дна. Пространственное расположение экваториальное или к передней части от экватора глаза. Осмотр глазного дна при этом виде патологии даёт следующую картину: дегенеративные области представляют собой ряд узких белых полосок, имеющих вид ворсистых линий, образующих подобие решётки или верёвочной лестницы. Проявление этих полос обусловлено облитерированными сосудами в тканях сетчатки, между которыми видны красноватые очаги истончения тканей. Именно в зонах между полосами велика вероятность образования разрывов и кист. Общую картину могут дополнять участки с изменённой пигментацией (более светлые или тёмные пятна). Края зон, затронутых дистрофическими изменениями, соединяются со стекловидным телом «тракциями», которые тянут сетчатку и тем самым повышают риск разрывов.
Дистрофия по типу «следа улитки». Картина, видимая при исследовании глазного дна, соответствует названию типа патологии. Очаги дистрофии сетчатки представляют собой широкую полосу, образованную мельчайшими точками истончения и прободения, штрихообразными насечками и поблёскивающими включениями. Для локализации этого типа дистрофии характерна зона верхнее-наружного квадранта. Такое истончение сетчатки несёт риск появления крупных округлых разрывов.
Инееподобная дистрофия. Этот тип дистрофии чаще всего возникает как результат наследования. Дистрофические изменения периферических зон, как правило, симметричны на обоих глазах. Очаги истончения выглядят как крупные желтоватые снежинки или фрагменты узоров инея, выступающие над поверхностью сетчатки и локализованные около облитерированных утолщённых сосудов. Картину могут также дополнять участки повышенной пигментации. Инееподобная дистрофия развивается медленно и реже заканчивается разрывами и отслоением, чем другие виды патологий.
Дегенерация пор типу «булыжной мостовой», как правило, охватывает самые крайние периферические области сетчатки. Осмотр глазного дна выявляет отдельно стоящие округло-вытянутые очаги, расположенные в нижних отделах или (реже) по всему периметру. Большой очаг может быть окружён россыпью мелких пигментных пятен.
Кистевидная (мелкокистозная) дистрофия. Очаги истончения выглядят как мелкие, крупные и сливающиеся пятна ярко-красного цвета. Их расположение чаще всего – крайние периферические зоны. Этот тип дистрофии опасен, поскольку приводит к разрывам сетчатки при падении, вибрации или в результате тупых травм головы.
Ретиношизис. Этот тип патологии представляет собой порок развития сетчатки и, как правило, наследуется. Однако известны случаи и приобретённого ретиношизиса. К врождённым относятся кисты сетчатки и Х-хромосомный ювенильный ретиношизис. Во втором случае истончение сможет затрагивать не только периферию, но и центральные зоны, что существенно сказывается на остроте зрения и качестве жизни в целом. Приобретённый ретиношизис характерен для людей пожилого и старческого возраста, а также может быть следствием миопии высоких степеней.
При всех видах периферической дистрофии особый риск представляет патология, которая вышла за пределы сетчатки и затронула стекловидное тело. В этом случае спайки между двумя структурами вызывают напряжение и без того истончённых тканей сетчатки и при определённых неблагоприятных условиях приводят к отслоению и разрывам.
Основные симптомы
Если у человека истончена сетчатка глаза, то у него возникают такие клинические признаки:
Покраснение органов зрения и сухость слизистой оболочки могут быть симптомами развития патологии.
- наличие черных точек перед глазами;
- светобоязнь;
- слезотечение;
- головная боль;
- давящие ощущения в глазницах;
- нарушение общего самочувствия;
- затруднение в работе с мелкими предметами и чтении;
- невозможность различать цвета;
- резкое ухудшение зрения в темноте;
- искажение формы предметов;
- покраснение и сухость слизистой глаз.
Симптомы дистрофии сетчатки глаза
Разные формы дистрофии могут демонстрировать разную симптоматику. Периферическая дистрофия долгое время может развиваться бессимптомно. Чаще всего ее обнаруживают случайно. Первые симптомы периферической дистрофии сетчатки могут появляться уже при разрыве сетчатки. Это плавающие «мушки» перед глазами, вспышки света.
При хорио- и макулодистрофии больные могут наблюдать характерные метаморфопсии (искажения прямых линий), центральные скотомы (выпадение участков поля зрения).
К другим типичным симптомам относятся: снижение остроты зрения, помутнения и искажения зрительного поля, изменения цветовосприятия, нарушения сумеречного зрения.
Симптоматика
Разные виды заболевания имеют свои ярко выраженные симптомы. Так, при периферической форме истончения сетчатки, начальная стадия заболевания протекает без определенных болевых ощущений или зрительных дефектов. Первые симптомы могут проявить себя лишь на стадии разрыва ретины. Очень часто, пациенты, находящиеся на данной стадии, жалуются на возникновение перед взглядом ярких вспышек света и появление черных пятен.
Влажная форма заболевания проводит к тому, что происходит зрительное искажение форм наблюдаемых объектов. Зрительное поле может быть значительно сужено, что приводит к тому, что некоторые участки просто выпадают из зрительного поля.
К группе риска относятся люди, страдающие миопией, а также те, у кого имеются заболевания сосудов, диабет, гипертония
Общими симптомами заболевания следует считать следующие признаки:
- снижение остроты зрительного восприятия;
- сложность с ориентированием в плохо освещенном помещении;
- нарушение «сумеречного» зрения;
- проблемы с восприятием цветов;
- возникновение пелены и помутнения.
Истончение сетчатки — что это, как проявляется?
Истончение сетчатки глаза – осложнение близорукости. Но это не единственная болезнь, которая в итоге провоцирует дистрофию. В процессе близорукости происходят анатомические и физиологические изменения глаза. При этом глаз увеличивается в длине и его оболочки растягиваются, истончаются внутри на периферии.
Истончение сетчатки – не самое опасное, что может произойти. Разрывы этой области – действительно необратимая патология, которая ведет к самой тяжелой офтальмологической болезни – отслойки сетчатки. К сожалению, выявить и вылечить это на первый этапах нельзя. Симптоматика в начальный период отсутствует, и пациент хорошо себя чувствует. Зрение сразу не ухудшается. Когда происходит отслойка – зрение теряется внезапно и, часто, безвозвратно.
Дистрофия сетчатки глаза диагностируется не только у людей, страдающих близорукостью. Существует группа риска людей, которым необходимо заботиться о профилактике патологии.
На какие зоны делится сетчатка
Сетчатка глаза делится на две главные области:
- Центральная зона (другие названия: желтое пятно, макула) — главная часть сетчатки, от которой качество зрения человека зависит на 90%. Ее функция — обеспечивать предметное и цветовое восприятие окружающего мира. Здесь сосредоточено большее количество колбочек, которые ответственны за восприятие цветового многообразия. Именно поэтому любые патологические изменения становятся причиной больших проблем со зрением.
- Периферическая зона. Здесь расположены палочки — рецепторы, обеспечивающие периферическое, пространственное и сумеречное зрение. Если патология возникает в этой области, то поле зрения значительно сужается, часть участков выпадает.
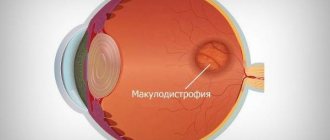
Проблема зрелого возраста
Медики ее называют возрастной макулярной дегенерацией. Макула – это маленькая зона в 50–100 микрон в центре сетчатки, которая обеспечивает нам центральное зрение, позволяющее видеть как вдаль, так и вблизи. (В отличие от периферического зрения – возможности видеть «краем глаза».) И вот один слой сетчатки в этой зоне – пигментный – оказывается поврежден. Изображение попадает на пигментный эпителий и импульсы от него идут в мозг, где складывается та картина, которую мы видим. Если нет целых и здоровых клеток эпителия – импульс от сетчатки не идет, мозг картину внешнего мира не видит, у человека наступает слепота.
Возрастная отслойка сетчатки – проблема распространенная. По данным ВОЗ, она встречается у 15% больных в возрасте 65–74 лет, у каждого четвертого в возрасте 75–84 лет и у каждого третьего после 85 лет. В России 15% трудоспособного населения страдает макулярной дегенерацией.
Лечение
На назначенное лечение напрямую влияют степень развития патологии и её тип. К сожалению, при запущенном варианте развития болезни, восстановить исходное качество зрения не представляется возможным. Для лечения болезни в стадиях возникновения, используются медикаменты, обладающие сосудисто-расширяющим свойством. Помимо этого назначаются комплексы витаминов и препараты, укрепляющие сосудистую систему организма. Очень часто специалистами допускается возможность использования физических методик лечения. К таким методикам относятся:
- терапия с использованием микроволн и ультразвука;
- лазерная терапия;
- воздействие с помощью электрических импульсов.
На сегодняшний день терапия с использованием лазера, одна из лучших мер для профилактики заболеваний зрительных органов. Данный метод применяется, когда пациентам не может быть назначена хирургическая операция.
Склонность к истончению сетчатки наследуется
Эндовитреальные способы лечения отслоения сетчатки
Эти методики предполагают лечение глаза изнутри. Одна из часто назначаемых процедур этого типа — витрэктомия, в ходе которой частично или полностью удаляется стекловидное тело. Так врач получает доступ к задней стенке глаза. После этого он выполняет лазерную коагуляцию — припаивание отслоившейся сетчатой оболочки. Удаленное вещество заменяется вязким прозрачным материалом — солевым раствором, газом, полимерами. К витрэктомии есть ряд противопоказаний:
- патологии зрительного нерва;
- помутнение роговицы;
- тяжелые заболевания сетчатки.
Витрэктомия — один из самых эффективных способов лечения отслойки внутренней оболочки глаза. Однако и после такой операции бывают осложнения:
- кровоизлияния в сетчатку;
- повышение внутриглазного давления;
- изменение кривизны роговицы;
- повторная отслойка;
- развитие воспалительных процессов;
- повреждение хрусталика.
Видео нашего врача по теме
В заключение стоит напомнить, что восстановление сетчатки возможно и для этого существует несколько медицинских способов. Назначение того или иного метода лечения происходит при определенных показаниях. К ним относят: степень разрушения сетчатки, его причины, физические данные пациента. Также необходимо запомнить, что при первых признаках ухудшения зрительных функций, особенно после травмы глаза, необходимо по возможности быстро обратиться к специалисту-офтальмологу. Лишь в этом случае можно говорить о своевременном лечении, которое должно принести хорошие результаты.
Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
{loadposition doc-vitamin}
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Яковлева Юлия Валерьевна
Немного истории
Хирурги долгое время не могли успешно вторгаться в витреальную полость, хотя первое оперативное вмешательстве на стекловидном теле было выполнено еще в 1863 году. В семидесятых годах прошлого века основателем витреальной хирургии стал Robert Machemer. И с тех пор при оперативном лечении витреоретинальной патологии стала широко применяться разработанная им методика.
В Московском МНТК «Микрохирургия глаза» им. С.Н. Федорова над методом задней витрэктомии работали Захаров В.Д. и Глинчук Я.И., усовершенствовавшие данную методику и широко внедрявшие ее в клиническую практику.
В 1995 году Зуев А.В. предложил выполнять пациентам с катарактой и миопией одновременно факоэмульсификацию катаракты и профилактическую витрэктомию. Такая сочетанная хирургия значимо снижает риск отслойки сетчатки в дальнейшем.
Однако стоит упомянуть, что даже с таким интенсивным развитием витреоретинальной хирургии, полностью решить проблему лечения пациентов с отслойкой сетчатки пока не удается, так как прилегания сетчатки можно добиться после оперативного лечения только в 60-90% случаев, что связано во многом со стадией ПВР. А повторные отслойки сетчатки после выполнения задней витрэктомии составляют 14-77%.
Лечение влажного типа истончения сетчатки
В лечении патологии это типа используется большой комплекс медикаментозных препаратов. Врачом-офтальмологом назначаются лекарства, обладающие спазмолитическим действием, ангиопротекторы, антиагреганты и курсы витаминной терапии. Данный курс препаратов направлен на прекращение прогрессирования заболевания. Лечение истончения сетчатки глаза с помощью медикаментов необходимо осуществлять с промежутком до полугода. От регулярности прохождения подобных курсов напрямую зависит, удастся ли остановить развитие болезни. Когда заболевание имеет тяжелый характер или диагностировано на позднем этапе, специалисты назначают следующую физиотерапию:
- воздействие на области сетчатки с помощью магнита;
- стимуляция отдельных областей сетчатой оболочки электрическими импульсами;
- лазерная коагуляция;
- фотостимуляция сетчатой оболочки;
- облучение крови при помощи лазера;
- хирургическое вмешательство.
Данные методы, так же, как и медикаментозное лечение, необходимо использовать не реже двух раз в год. Определить необходимую тактику лечения способен лишь грамотный специалист, основываясь на сборе данных анамнеза.
При влажной форме заболевания, в первую очередь необходимо проведение процедуры лазерной терапии, для остановки образования неполноценных сосудов. Во время такой микрооперации, лазерный луч воздействует на пораженные очаги и происходит закупоривание определенных отделов сосудистой системы. В результате такого воздействия жидкость не попадает на пораженные участки сосудов. Тем самым снижаются огромные риски отслоения сетчатой оболочки.
Процедура лазерной коагуляции – бескровная методика, не вызывающая болезненных ощущений. Она может осуществляться как в условиях стационара, так и амбулаторно. Продолжительность подобной операции около получаса.
После проведения операции пациенту назначается курс препаратов, направленный на сдерживание роста сосудистой системы. Это лечение назначается для того, чтобы остановить патологические новообразования, которые могут стать причиной развития заболевания на новых участках.
В зависимости от локализации поражения, дистрофия может быть центральной и периферической
Лечение патологии
Для устранения причины недуга назначают медикаменты, которые помогают снять воспаление и улучшить состояние сетчатки.
Терапия при дистрофических изменениях макулы направлена на устранения основной причины, что вызвала развитие патологии. Особенности патогенетической терапии зависят от формы болезни. Медикаментозное лечение заключается в назначении ангиопротекторов, сосудорасширяющих препаратов, антиоксидантов и кортикостероидов, которые помогают уменьшить выраженность воспаления и улучшить состояние сосудистой стенки артерий макулы. При отеке сетчатки используют диуретики и биогенные стимуляторы. Усилить трофические процессы в тканях глаза помогут «Таурон» и «Эмоксипин».
Полезными будут витаминно-минеральные комплексы с лютеином и зеаксантином. Можно применять фотодинамическую терапию и инъекции веществ, угнетающих дистрофию сетчатки, которые делают непосредственно в глазное яблоко. При неэффективности терапевтических методик используют оперативные вмешательства с реконструкцией сосудистого русла. При угрозе отслойки сетчатки нужно делать лазерокоагуляцию сосудистых сплетений и спайку макулы с подлежащими тканями.
Когда причина дистрофии наследственная, то вылечить ее невозможно.
Другие симптомы отслоения сетчатки при близорукости
В этой статье
Близорукость — это не только изменения в глазном дне, это также истончение пигментного эпителия сетчатки и сопровождающие его дистрофические изменения. Среди первых изменений — перераспределение пигмента и побледнение диска зрительного нерва. Затем атрофия возникает либо вокруг диска, либо с одной его стороны.
Дальнейшие изменения проявляются с височной стороны диска в форме полумесяца. Размер данных изменений соответствует площади истончения сетчатки глаза.При этом прогрессирование близорукости сопровождается дальнейшим растяжением глазного дна, уменьшением кровоснабжения сосудистой оболочки и ростом хориоретинальной дегенерации.
Разновидностей заболеваний много, так же, как и причин их возникновения. Одним из них является близорукость.
Отслоение сетчатки может произойти у любого человека, а пациент с близорукостью высокой степени находится в особой зоне риска. При высокой миопии большое глазное яблоко провоцирует растяжение сетчатки и нарушение ее питания. Последнее становится причиной ухудшения обменных процессов в тканях и кровообращения, из-за чего возникает гипоксия и дистрофия сетчатки.
Существует периферическая и центральная хориоретинальная дистрофия. В самом серьезном случае возникает «сухое» или «влажное» поражение макулярной области сетчатки. Это значительно ухудшает зрение и даже приводит к слепоте. Если неблагоприятные изменения в сетчатке серьезные, пациенту ставят диагноз «миопическая болезнь».
Миопическая болезнь возникает достаточно редко. Как правило, высокая близорукость так и остается неопасным патологическим изменением рефракции.
Своевременно проведенные профилактические меры значительно сокращают риск отслоения сетчатки при близорукости или любом другом заболевании.
Как говорилось выше, главной профилактической мерой является лазеркоагуляция. Это достаточно простая и не болезненная процедура, однако если глаза очень чувствительны, болевые ощущения все же могут возникать. В данном случае играют роль такие факторы, как:
- объем коагуляции и зоны ее проведения;
- модель лазерного оборудования;
- особенности анатомии глазной щели;
- правильность выбора контактной линзы;
- опыт хирурга.
Если пациент знает о том, что болевой порог низкий или во время процедуры ему неудобно, лучше заранее предупредить об этом врача. Боль можно снизить с помощью специальных препаратов и тогда процедура пройдет без каких-либо сложностей.
Еще одним симптомом отслоения сетчатки является «утреннее улучшение» — признак, при котором у человека после длительного малоподвижного состояния появляется возможность хорошо видеть: пелена бледнеет или уменьшается. К обеду состояние пациента ухудшается, а к вечеру — все достигает своего пика.
Если разрыв сетчатки находится в верхних отделах глаза,то из-за опускающейся жидкости отслоение сетчатки при близорукости происходит очень быстро. Если разрыв внизу, то отслойка медленно поднимается и происходит менее стремительно, но рубцы будут выражены сильнее, так как времени для их возникновения будет значительно больше.
Чтобы не допустить отслоения сетчатки при близорукости и других заболеваний зрительных органов, нужно регулярно посещать офтальмолога и тщательно соблюдать все его рекомендации.
Симптоматика и диагностика
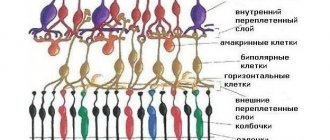
Известно, что сетчатая оболочка покрывает большую часть внутренней стенки глаза, состоит из ряда зон различного функционального предназначения (напр., фовеальная центральная ямка в макулярном «желтом пятне»; диск зрительного нерва; лишенный светочувствительных клеток зубчатый край на периферии) и имеет многослойное строение. Выделяют, в частности, пигментный эпителий, ганглионарный слой, внешний и внутренний ядерные слои, и т.д. Эти слои и зоны различаются количеством и строением фоторецепторов, концентрацией светочувствительных пигментов, толщиной – например, наиболее чувствительная к свету и обеспечивающая центральное зрения фовеальная ямка является самой тонкой зоной и состоит исключительно из клеток-колбочек.
Очевидно, что при столь сложной организации и узкой специализации каждого структурного элемента полноценное зрение возможно лишь при полной согласованности и нормальном функционировании всех элементов, и любые нарушения питания, оксигенации (снабжения кислородом) или, тем более, целостности сетчатки автоматически становятся серьезной офтальмологической проблемой, нуждающейся в незамедлительном интенсивном лечении. Поскольку сетчатка является главным и единственным приемником сфокусированного глазной оптикой изображения (которое должно быть передано зрительному нерву и затем транслировано в зрительные центры мозговой коры), ретиношизис как расщепление приемо-передающей ткани неизбежно сказывается на качестве конечного зрительного образа, построенного мозгом. Соответственно, первой и главной жалобой при ретиношизисе становится значительное ухудшение зрения.
Существенное значение имеет локализация расслоения: дистрофически-дегенеративный ретиношизис, как указано выше, чаще проявляется нарушениями или выпадением периферических полей зрения (с вероятным последующим распространением на центральные области), тогда как наследственный ретиношизис чаще поражает центральное поле зрения уже на ранних стадиях.
С нарастанием деструктивных изменений зачастую снижается не только острота зрения, но и общая светочувствительность: пациенты все хуже ориентируются в сумерках или темноте. Прогрессирование нелеченного ретиношизиса приводит к самым тяжелым для глаза последствиям, вплоть до отслоения сетчатки и необратимой слепоты – риск такого исхода сопутствует практически любой ретинальной патологии. Менее частым, но также вполне вероятным осложнением ретиношизиса является гемофтальм – обширное кровоизлияние в стекловидное тело.
Для диагностики ретиношизиса и дифференциации его с другими ретинопатиями применяется, кроме стандартной офтальмоскопии глазного дна, визометрия (точное измерение остроты зрения), периметрия (исследование полей зрения), биомикроскопия с щелевой лампой, оптическая когерентная томография, электроретинография и др. Необходимо тщательное изучение анамнестических данных – в частности, учитывается наличие фоновой соматической или эндокринной патологии (в первую очередь, сахарного диабета, сердечно-сосудистых заболеваний, атеросклероза), односторонний или симметричный характер поражения, возраст манифестации заболевания, динамика прогрессирования, и т.д. При подозрении на наследственный ретиношизис обязательна медико-генетическая консультация.
Наш офтальмологический центр располагает всеми возможности для качественной и недорогой по стоимости помощи пациентам с диагнозом «ретиношизис». Специалисты по сетчатке (лазерные и витреоретинальные хирурги) проводят диагностику и эффективное лечение на современном оборудовании. К каждому пациенту мы подходим индивидуально, что позволяет достичь максимально возможных результатов лечения.
Лазерная коагуляция
Методика лазерного воздействия применяется почти при всех заболеваниях, связанных со зрительными органами. Огромное количество энергии, сосредоточенной в лазерном луче, эффективно влияет на очаги, пораженные заболеванием. Концентрация лазерных лучей на определенном участке способствует тому, что здоровые области сетчатки во время проведения операции не затрагиваются. Существует несколько определенных методик лазерного воздействия и их применение зависит напрямую от формы заболевания.
Одним из таких воздействий является лазерная стимуляция поврежденных участков. В результате такого вмешательства, на участках с истончением сетчатой оболочкой, активируются обильные обменные процессы. Воздействие лазерных лучей дает благоприятный эффект и тормозит прогресс заболевания на долгие годы вперед.
Еще одним примером лазерной операции является процесс коагуляции сосудов. Суть такого воздействия заключена в необходимости отделения сосудов с нарушенным строением, от здоровых. Лазерный луч влияет на пораженные участки, где в результате распада белка образуются коагулянты (спайки). Такие спайки будут предохранять патологические сосуды от проникновения в них жидкости. В результате операции создается изолированная сеть сосудистой системы, по которой не циркулируют питательные вещества. Такой подход позволяет полностью остановить прогрессию болезни, однако это вмешательство не оберегает от того, что патология возникнет на других участках ретины.
Лазерная коррекция зрения: показания к проведению, плюсы и минусы
Лазерная коррекция зрения помогает достичь необходимой степени рефракции с помощью применения новейших методик.
Для проведения операции используется специальное оборудование, основой которого является действие специализированного луча на роговицу человеческого глаза.
Показания к проведению
Проводится лазерная коррекция при наличии следующих показаний:
- дальнозоркость до +6-9 D;
- близорукость до -15 D;
- астигматизм +/-6 D;
- сочетание этих заболеваний.
Вопрос о целесообразности проведения операции решается с каждым пациентом индивидуально во время проведения диагностического исследования. Существуют состояния (например, врожденная амблиопия), при которых лазерная коррекция бессмысленна.
Опасный симптом, требующий незамедлительного обращения к педиатру, — красные круги под глазами у ребенка.
Современный метод полного восстановления зрения
Что делать, если под глазом появилось красное пятно узнайте тут.
Противопоказания
Запрещено проводить лазерную коррекцию зрения пациентам, страдающим:
- туберкулезом;
- диабетом;
- опухолевыми заболеваниями различного генеза;
- инфекционными состояниями.
Сначала проводится стабилизация в общем лечебном учреждении, а затем принимается решение о возможности операции.
К противопоказаниям также относят:
- детский возраст (до 18 лет);
- пожилой возраст (после 50 – 55 лет);
- истонченная роговица;
- ношение кардиостимулятора;
- серьезные нарушения рефракции;
- некоторые острые и хронические заболевания глаз (глаукома, блефарит и др.);
- нестабильные зрительные состояния;
- высокие степени сухости глаза;
- нарушения в строении роговицы и сетчатки.
Не все противопоказания являются абсолютными. В некоторых случаях возможно проведение операции после назначения лечения.
Статья носит информационный характер. Для выявления необходимости лазерной коррекции зрения и противопоказаний к ней необходимо обратиться к специалисту.
Когда важно быстро начать терапию — причины и лечение кровоизлияния в сетчатку глаза.
ФРК
Проверенное антигистаминное средство для местного применения — глазные капли от аллергии Кромогексал.
Методы лазерной коррекции зрения
В зависимости от степени рефракционных изменений и индивидуальных особенностей пациентов подбирается соответственный метод.
Ласик – одна из самых современных технологий лазерной коррекции зрения.
Особенности:
- высокая безопасность;
- отсутствие болевых ощущений;
- применяется для пациентов с нормальной толщиной роговицы;
- более предпочтительна для коррекции близорукости.
Супер Ласик – вмешательство производится на новейшем оборудовании, учитывая особенности индивидуального строения глаза.
Современный операционный блок
Фемто Lasik — включает в себя применения особого фемто-луча.
Особенности:
- подходит для пациентов с тонкой роговицей;
- применяется в случаях высокой степени близорукости;
- позволяет рассчитать индивидуальный размер роговичного лоскута;
- характеризуется минимальными рисками (кровоизлияния, инфицирования и пр.).
ФемтоСупер Ласик – сочетает в себе преимущества Фемто Ласика и использования индивидуальных параметров глаза.
Пресби Ласик – подходит для проведения операций, связанных с возрастными изменениями зрительной функции.
Эпи-Ласик – используется в редких случаях истончения роговичного слоя.
ФРК – считается устаревшим методом проведения лазерной коррекции зрения. Применяется только в случае невозможности оказания помощи пациенту с помощью иных способов. Отличается повышенной болезненностью и долгим периодом заживления.
Проведение лазерной коррекции зрения возможно только в специализированной клинике с многофункциональным современным оборудованием. Обращения в лечебное учреждение, не имеющее медицинской лицензии на осуществление своей деятельность чревато серьезными последствиями для здоровья.
В каких случаях показано назначение глазных капель Ксалаком узнайте здесь.
Технологии отличаются степенью вмешательства в естественную структуру зрительного органа
Эффективный противоглаукомный препарат — глазные капли Ксалатан.
Особенности проведения операции
Каждый метод проведения лазерной коррекции зрения имеет свои отличительные особенности. Имеются также общие черты, связанные с технологической последовательностью процесса. Операции проходят в несколько этапов^
- Отделение роговичного лоскута (посредством режущего инструмента или луча).
- Лоскут отодвигается. Лазер воздействует на роговицу до приобретения необходимых параметров.
- Лоскут возвращается на месте для заживления.
Особенностями проведения такого типа операции является:
- бескровность;
- бесконтакность;
- коррекция зрения происходит благодаря лазерному лучу путем воздействия коротких световых вспышек.
Во время проведения операции применяется местное обезболивание, но возможно возникновение неприятных ощущений: жжения или рези в глазах.
Не опасное для жизни, но мешающее жить, новообразование — ксантелазма век.
Наличие кардиостимулятора является прямым противопоказанием
Болезнь, мешающая видеть в сумерках и при слабом освещении, — куриная слепота.
Плюсы метода
К несомненным достоинствам лазерной коррекции зрения относятся:
- безопасность проведения (минимальные риски);
- применяется при любых зрительных нарушениях;
- большой возрастной интервал;
- высокая скорость процесса (10-15 минут на каждый глаз);
- отсутствие необходимости стационарного наблюдения;
- быстрое восстановление зрительной функции (пациент начинает видеть практически сразу после операции);
- достижение стабильных результатов;
- быстрая реабилитация.
Достигнутая острота зрения не меняется. Снижение уровня рефракции на последующих этапах связано лишь с возникновением возрастных отклонений.
Техника выполнения LASIK (в клинике Федорова)
Полный контроль над повышенным внутриглазным давлением — глазные капли Л ОПТИК.
Минусы
К недостаткам бесконтактного способа коррекции зрения принято относить:
- истончение роговичного слоя, что практически исключает возможность повторного проведения операции;
- иногда глаза начинают плохо приспосабливаться к темноте и яркому освещению;
- риск смещения зрачков;
- риск возникновения субконъюнктивального кровоизлияния;
- высокая стоимость.
Цена зависит от:
- клиники и используемого в ней оборудования;
- метода проведения операции;
- степени сложности вмешательства.
Обычно самая простая операция стоит в районе 20 – 25 тыс. руб. на 1 глаз. Стоимость может достигать 40 – 55 тыс. руб. для сложных случаев. После проведения вмешательства потребуется приобрести солнцезащитные очки и медицинские препараты для реабилитации.
Стоит понимать, что хирургическое вмешательство в структуру глаза имеет больший перечень недостатков. Это связано с установлением контакта между пациентом и медицинским инструментом.
После операции необходимо строго следовать всем рекомендациям врача. Осмотр проводится на 2 день после вмешательства. Далее – через месяц.
Операция по снижению внутриглазного давления — лазерная иридэктомия.
Уже на следующий день после операции к пациенту возвращается 100% зрение
Ограничения
Ограничения касаются послеоперационного периода (2-3 недели). В это время запрещено:
- заниматься сильными физическими нагрузками;
- посещать сауну и бассейн;
- терять глаза.
Следует ограничить время перед телевизором и компьютером. В течение года необходимо избегать травматизации глаза. В последующем никаких ограничений не предусмотрено.
Хорошее зрение = высокое качество жизни!
За и против: отзывы пациентов
Лазерная коррекция зрения является оптимальным методом вмешательства в структуру глаза для исправления рефракционных изменений. Она исключает возникновение многих рисков и лишена недостатков хирургической процедуры.
Существуют некоторые пациенты, которым противопоказана данная операция. Их немного, но в некоторых случаях приходится воздержаться от лазерной коррекции.
Отзывы пациентов сходятся на том, что операция безболезненна и протекает достаточно легко. Все же существуют некоторые случаи, при которых желаемый результат не достигается или достигается не с первого раза:
- Георгий, 35 лет, г. Волгоград: «В прошлом году делал Ласик. Через пару часов после операции глаз стал видеть. Через неделю открыл для себя мельчайшие подробности в окружающем мире. У меня не было никаких проблем после вмешательства. Главное, соблюдать все рекомендации – делать гимнастику, использовать капли и солнцезащитные очки».
- Светлана, 40 лет, г. Тверь: «Несколько лет назад делала лазерную коррекцию зрения. По прогнозу зрение должно было достигнуть практически единицы, но этого не произошло. Я получила буквально пару диоптрий плюсом. Через год пришлось делать докоррекцию. Сейчас цифры держаться на том же уровне».
Визиметрия
Лазерная коррекция зрения – современная процедура восстановления рефракции. Как и для любого вмешательства существует ряд противопоказаний и возможных рисков. В настоящий момент такой способ вмешательства является самым эффективным и безопасным.
Хирургические методы
Хирургическое воздействие может потребоваться при тяжелой форме истончения сетчатки. Когда заболевание находится в запущенной стадии — лечение медикаментозными препаратами и лазерная терапия не приносят положительного результата. Существует несколько видов хирургического воздействия, которые можно разделить на две условные подгруппы:
- Реваскуляризирующая операция – вмешательство, в результате которого, хирургом удаляются аномальные новообразования, а сосудистая система, имеющая нормальное строение раскрывается;
- Вазореконструирующая операция – во время такой операции, хирург устанавливает специальные имплантаты для того, чтобы нормализовать микрососудистое русло глазного яблока.
Любое операционное вмешательство должно осуществляться в стационаре, специалистами с богатой практикой подобных операций.
Обычно истончение сетчатки вызывается изменениями в сосудистой системе глазного яблока.
Технический прогресс в интравитреальной хирургии
Технический прогресс стал неотъемлемой составляющей современной витреоретинальной хирургии. Сегодня широко применяются такие тампонирующие материалы, как силиконовое масло (СМ), перфторорганические соединения (ПФОС), газы, которые сохраняются в витреальной полости длительное время. Используются системы освещения (MIS и другие), с которыми хирургу больше не нужно удерживать световод. Таким образом, стало возможно применять и бимануальную технику манипуляций. Сегодня существуют инновационные витреотомы с высокой частотой выполнения реза (до 6000 в минуту), удаляющие стекловидное тело без натяжения сетчатки. Применяются технологии, позволяющие уменьшить размер склеротомий, что делает ненужным наложение на них швов в завершении операции. Диаметр инструментов значительно уменьшился, что снижает травматизм тканей, убирает тракционный компонент и дает возможность справляться с тонкими структурами, прилегающими к сетчатке.
Современные методы контрастирования также оказывают неоценимую помощь в удалении кортикальных слоев СТ. Они во многом улучшают визуализацию прозрачных структур. Для этого принято применять разнообразные красящие вещества: membrane blue, трипановый синий, флюоресцеин, Витреоконтраст и пр. Частицы Витреоконтраста, к примеру, имеют высокий удельный вес, и его суспензия при оседании на задний гиалоид СТ не взбалтывается, что выгодно отличает препарат от иных растворов, применяемых при интравитреальных манипуляциях.
Диагностика
Заподозрить, что сетчатка разряженная и на ней уменьшилось количество светочувствительных клеток, можно по наличию у пациента характерной для этого заболевания клинической картине. Для подтверждения диагноза проводится офтальмоскопическое исследование состояния глазного дна. Чтобы лучше выявить нарушения строения макулы зрачок можно предварительно расширить. Также проводится ультразвуковое исследование глазного яблока и его оптическую томографию. Чтобы выявить нарушения в строении сосудов выполняют ангиографию, где обнаруживается аномальное расположение сосудов, что значит влажную форму макулодистрофии. Можно сделать измерение внутриглазного давления и исследование полей зрения. Еще необходимо сдать общий и биохимический анализ крови.
Курс витаминов при истончении сетчатой оболочки
Когда у пациента диагностирована начальная стадия истончения сетчатой оболочки, врачом офтальмологом может быть назначен курс витаминов. Витамины групп «А», «В» и «Е», обладают способностью нормализации зрительных процессов, улучшения циркуляции крови и полезных веществ в организме. Эта витаминная группа улучшает питательные процессы глазных тканей, а при длительном прохождении курса останавливает прогрессию заболевания.
Витамины этих групп следует принимать в трех определенных формах:
- Первая форма – специальные витаминные комплексы, имеющие таблетированию форму или инъекций.
- Вторая форма – витаминные добавки.
- Третья форма – продукты питания, содержащие в себе перечисленные группы витаминов.
К таким продуктам питания можно отнести лиственные овощи, злаковые культуры, свежие ягоды и фрукты. Эти продукты жизненно необходимо принимать людям, находящимся в зоне риска. Правильно сбалансированный рацион – залог здоровья и долголетия всего организма. Facebook
Что такое сетчатка
Наверное, мой пример будет несколько кулинарным, однако мне видится это очень подходящей аналогией. Предположим, вы решили приготовить желе. Для этого понадобится глубокая круглая чаша – форма, пищевая пленка, обычно ее используют, чтобы легче вынуть желе из формы и, соответственно, само желе в жидком состоянии. Этот пример исключительно схематичен, однако из него можно понять следующее. Глазное яблоко напоминает чашу в нашем примере, то есть внутреннюю часть склеры, которая образно «держит» наш глаз, пищевая пленка, это та самая сетчатка – такая же тонкая, но очень непрочная, а желе – это стекловидное тело, которое действительно напоминает желе или студень и, в свою очередь, делает наш глаз упругим.
Так вот, если пленка в каком-то месте слегка надорвется, то незастывшее желе начнет подтекать под пленку. В кулинарии это дефект эстетический, а в офтальмологии катастрофический. Почему? Постепенно через имеющийся разрыв жидкость будет подтекать под остальную часть пленки, то есть сетчатки, отслаивая ее от сосудистой оболочки (сосуды сетчатки). Постепенно весь этот процесс ведет к слепоте.