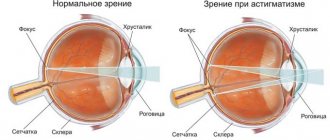
Заболевание обусловлено дистрофическими и дегенеративными нарушениями в дренажной зоне лимба. Эти изменения всегда в той или иной степени обнаруживаются при глаукоме. Именно они вызывают низкую пропускную способность дренажной системы глаза, отвечающую за отток жидкости.
Открытоугольная форма глаукомы считается более лёгкой в сравнении с закрытоугольной. Она менее опасна, лучше поддаётся лечению и имеет благоприятный прогноз.
Факторами риска развития открытоугольной глаукомы являются:
- раса (представители негроидной расы в 2-3 раза более подвержены глаукоме);
- пожилой возраст;
- сахарный диабет;
- артериальная гипотензия;
- ранняя дальнозоркость;
- нарушения глюкокортикоидного обмена;
- синдром пигментной дисперсии.
Для самых ранних стадий открытоугольной глаукомы характерно утолщение трабекулярных пластин, сужение интрабекулярных щелей и Шлеммова канала. Сначала эти изменения минимальны, но по мере развития патологии трабекула перерождается, приводя к полному закрытию щелей и зарастанию Шлеммова и большей части коллекторных каналов.
Постоянно повышенное внутриглазное давление приводит со временем к вторичным дегенеративным изменениям — функциональному блоку венозного синуса склеры (смещение трабекул в сторону наружной стенки Шлеммова канала). Степень этого осложнения во многом зависит от анатомических особенностей. Более предрасположены к блокаде синуса глаза с передним расположением венозного синуса склеры, со слабым развитием склеральной шпоры и смещённой назад цилиарной мышцей.
Органические изменения при глаукоме всегда связаны с сосудистыми, эндокринными и нервными нарушениями. Поэтому существенная предрасположенность к глаукоме наблюдается при сахарном диабете, гипертонии, поражениях подбугорковой области.
Кроме того немаловажен фактор генетического наследования. Поскольку оно определяет строение глаза, открытоугольная глаукома часто носит семейный характер.
ткрытоугольной глаукомы
Опасность глаукомы в том, что её ранние стадии никак не проявляются. При повышенном внутриглазном давлении и связанных с ним функциональных нарушениях человек не имеет проблем со зрением. Только когда развиваются органические изменения, начинает падать острота зрения. Это происходит на развитой и далеко зашедшей стадиях глаукомы, которые трудно поддаются лечению.
По симптоматике и субъективным ощущениям глаукому можно спутать с начинающейся катарактой. Дифференциальная диагностика, прежде всего, должна включать контроль внутриглазного давления. Если оно нормальное, глаукома менее вероятна. Диагноз «катаракта» также подтверждается тем, что при исследовании в проходящем свете ослабляется розовое свечение зрачка, на фоне которого видны зоны помутнения (пятна, штрихи, полосы).
Для глаукомы характерна следующая клиническая картина:
- повышенное ВГД;
- могут определяться кровоизлияния на диске зрительного нерва;
- зрение прогрессивно сужается со стороны носа;
- зрачок в проходящем свете светится ярко розовым;
- диск зрительного нерва окрашен серым;
- сосуды по краям зрительного нерва перегнуты (глаукоматозная экскавация);
- наличие прикапиллярной атрофии;
- бледное нейроретинальное кольцо на фоне неглубокой экскавации диска зрительного нерва;
- имеются глиозоподобные изменения сетчатки;
- возможны сосудистые изменения конъюнктивы.
Глаукома может протекать на фоне нормального давления цереброспинальной жидкости в ретробульбарном отделе зрительного нерва. В этом случае имеют место хронические нарушения кровоснабжения диска зрительного нерва (микротромбозы, венозная дисциркуляция) и острые состояния, связанные с нарушением гемодинамики (сосудистые спазмы, падение артериального давления в ночное время, гемодинамические кризы).
Остроугольная глаукома — что это такое?
Остроугольная глаукома Источник: Linza.Guru Остроугольная глаукома развивается в результате нарушения работы дренирующей системы глаза. Это приводит к повышению давления в передней камере и развитию типично глаукоматозного приступа с характерной клинической картиной.
Распространенность остроугольной глаукомы выше среди женщин постклиматического возраста из-за изменений гормонального баланса и нарастания дистрофических изменений глаз. Это подтверждено клиническими исследованиями офтальмологов, выявивших поражение трабекулярной сети и высокую частоту приступов глаукомы у 72% обследованных женщин с признаками данного заболевания.
Перекрытие трабекулярной сети происходит в результате смещения латерального края радужной (пигментной) оболочки глаза, наслоении ее на хрусталик или в результате органических заболеваний зрительного аппарата. Причинами остроугольной глаукомы являются:
- увеит;
- гиперваскулярный иридоциклит;
- пролиферативный кератит;
- гранулезный конъюнктивит;
- катаракта;
- травмы глаза.
Наследственный фактор играет важную роль в развитии симптомов глаукомы, такая предрасположенность негативно влияет на общий прогноз заболевания. Тяжелое неуклонно прогрессирующее течение открытоугольной глаукомы с быстрым нарастанием симптомов негативно сказывается на состоянии здоровья пациента, требует раннего хирургического лечения для предупреждения необратимой потери зрения.
Для остроугольной глаукомы характерно постепенное нарастание интенсивности приступов, головных болей и нарастающим изменением остроты зрения. Патология опасна осложнениями, тяжелой инвалидизацией пациентов, слепотой.
Остроугольная глаукома развивается в результате деструктивно-дистрофического повреждения дренажной системы, приводящего к нарушению оттока внутриглазного секрета. Повышение давления в передней камере глаза провоцирует атрофию мягких тканей, нарастание апоптоза и дефициту клеточного дыхания.
Это провоцирует вдавление диска зрительного нерва, отслойку сетчатки или микрокровоизлияния. Патология сопровождается тяжелыми приступами, низкой эффективностью медикаментозного лечения.
Чем провоцируется болезнь и острый приступ
Есть общие причины, которые приводят к патологии:
- анатомические особенности: маленький диаметр роговицы, длина глаза менее 25 мм, увеличенный хрусталик;
- возрастные изменения;
- расовая принадлежность (чаще у азиатов);
- наследственный фактор (наличие болезни у ближайших родственников);
- различные заболевания с сосудистым повреждением;
- гормональный дисбаланс (женщины в предклимактерическом возрасте).
Есть факторы, которых нужно опасаться потому, что именно они могут спровоцировать острый приступ, которого мы так боимся:
- прием некоторых лекарств (например транквилизаторы);
- долгое положение в наклоненном состоянии;
- внезапный стресс или эмоциональное перевозбуждение;
- к приступу может привести даже долгое нахождение в темноте.
Конечно, данные состояния могут навредить не всем, только тем у кого уже возникли какие-либо изменения в структурах глаза.
Классификация недуга
Глаукома – это понятие нескольких совокупных поражений глаз, приводящих к слепоте, группа взаимосвязанных заболеваний. Их около 60 разновидностей. Все они объединены в несколько общих особенностей:
- Периодически или постоянно повышено внутриглазное давление, выше толерантного уровня.
- Ухудшение кровоснабжения тканей глаза (ишемия).
- Недостаточность снабжения частей глаза кислородом.
- Развитие поражения зрительного нерва, характерное для глаукомы: нейропатия оптическая. Это приводит к атрофии зрительного нерва.
- Нарушения зрительной функциональности, характерные для глаукомы.
Само заболевание может возникнуть в любом возрасте, даже быть врождённым. Однако, как правило, болезнь проявляется в возрасте после 60 лет чаще всего. Это заболевание – главная причина из всех, приводящих к неизлечимой слепоте. Она занимает первое место в этом плане и имеет высокое значение.
Глаукома различна по степени, типу, виду, стадии. Существует множество классификаций глаукомы. Из всего этого разнообразия выявлено четыре формы клинического течения глаукомы первичной: открытоугольная, закрытоугольная, смешанная и заболевание с нормальным давлением внутри глаза.
Все они бывают разной стадии, именно от стадии выявленной болезни зависит результативность лечения. Поговорим о закрытоугольной глаукоме, известной ранее, как остроугольная глаукома или узкоугольная глаукома. Начальная стадия развития закрытоугольной глаукомы называлась раньше краеугольной глаукомой.
Современное название она получила в 1975 году на Всесоюзном форуме офтальмологов. Именно тогда были классифицированы:
- Остроугольная глаукома или закрытоугольная, при которой давление внутри глаза повышается из-за закрытия угла передней камеры.
- Открытоугольная глаукома, при этом поражена дренажная система глаза.
- Смешанная глаукома, когда имеет место 2 механизма заболевания.
Все эти процессы могут быть стабилизированные и нестабилизированные. В первом случае болезнь не прогрессирует быстро и подвергается лечению с положительным результатом. Во втором случае поведение болезни нестабильно, возможны резкие улучшения и ухудшения течения заболевания, сложно поддаётся лечению.
Причины ЗУГ
К повышению давления внутри глаза и развитию закрытоугольной формы патологии предрасполагают факторы:
- наследственность;
- нервные перенапряжения, переутомления, стрессы;
- нарушения рефракции: развитие дальнозоркости, близорукости;
- травматические повреждения, ушибы, ожоги глаз, послеоперационные состояния;
- ревматические болезни;
- сахарный диабет;
- бронхиальная астма;
- гипотония или гипертония с кризами;
- аллергические состояния;
- онкологические новообразования глаз.
Формы глаукомы
Различают несколько форм глаукомы. Самая распространенная – первичная открытоугольная глаукома (ПОУГ). Такие формы глаукомы, как закрытоугольная, нормотензивная, врожденная, пигментная, вторичная и другие, встречаются реже.
Первичная открытоугольная
Хроническую глаукому, известную также как первичная открытоугольная глаукома (ПОУГ), часто называют «тихим вором зрения», потому что она развивается бессимптомно. Давление в глазу медленно повышается, а роговица адаптируется к этому без какого-либо выпячивания.
Поэтому чаще всего болезнь остаётся незамеченной. Если нет болевых ощущений, то пациент обычно даже не подозревает о том, что медленно теряет зрение, пока болезнь не перейдёт в более позднюю стадию. Однако зрение постепенно ухудшается и повреждения становятся необратимыми.
При открытоугольной глаукоме возникает дисбаланс между продукцией и оттоком прозрачной жидкости (водянистой влаги), фильтрующейся через переднюю камеру глаза. Это может происходить, если цилиарное тело продуцирует очень большое количество этой влаги или заблокированы дренажные каналы в передней камере, что вызывает повышение внутриглазного давления.
В результате повышения ВГД усиливается давление на волокна зрительного нерва, которые передают зрительные образы в мозг. Это ведет к ухудшению кровоснабжения, лишая ткани кислорода и питательных веществ. Спустя некоторое время высокое давление приводит к необратимым повреждениям зрительного нерва и потере зрения.
Однако, более чем у 2/3 пациентов с повышенным внутриглазным давлением (более 21 мм рт. ст.) не отмечается выпадения полей зрения или расширения и углубления экскавации диска зрительного нерва. Такое состояние называется офтальмогипертензия.
Причина повышения давления
Известно, что факторами развития открытоугольной глаукомы, являются травмы, увеиты, лечение стероидными препаратами. В то время, как стероидная терапия любого вида может способствовать повышению внутриглазного давления, местное и парабульбарное введение стероидов вызывают его повышение в большей степени.
ПОУГ – хроническое заболевание, которое может передаваться по наследству. В настоящий момент не существует лечения данной патологии, но течение её можно замедлить или приостановить. Из-за отсутствия симптоматики многим пациентам трудно понять необходимость пожизненного применения дорогостоящих препаратов, особенно, когда приём этих препаратов обременителен и имеет массу побочных эффектов.
Как и при других формах глаукомы, лечение включает антиглаукомные глазные капли. Лазерное или другое хирургическое лечение также может быть рекомендовано как способ снижения ВГД.
Регулярный приём назначенных препаратов крайне важен для профилактики повреждений, угрожающих зрению. Поэтому пациенту важно обсудить побочные эффекты с доктором, чтобы подобрать наиболее подходящий для себя препарат.
Закрытоугольная
В передней части здорового глаза жидкость (водянистая влага) образуется и оттекает из него, создавая давление, достаточное для поддерживания правильной формы глаза, не повреждая его. То есть, количество новой внутриглазной жидкости, которая постоянно образуется в глазу, уравновешивается тем количеством, которое столь же постоянно оттекает из него через определённое место, называемое «углом передней камеры».
Такое название он получил из-за того, что в этом месте радужка непосредственно прилегает к роговице. Фактически выполнение дренажной функции в глазу возможно при угле не менее 30 градусов.
Если угол блокируется, жидкость будет продолжать продуцироваться с нормальной скоростью, но не сможет оттекать из глаза, из-за чего давление достигает опасных величин. Таков механизм развития одного из типов глаукомы, известного как закрытоугольная (узкоугольная) глаукома.
При угле в 15 градусов остается очень маленькая передняя камера между радужкой и роговицей и небольшое пространство между радужкой и Шлеммовым каналом. Причины аномального расположения радужки при глаукоме с узким углом могут быть следующие:
- зрачковый блок
- плоская радужка (синдром Iris plateau)
- узкий угол передней камеры
- опухоли и другие причины
внутриглазная жидкость вырабатывается цилиарным телом, которое находится позади радужки. Как правило, она легко перетекает через зрачок в переднюю камеру глаза. Но если к задней поверхности радужки плотно прилежит хрусталик, этот отток блокируется. Затем жидкость, оставшаяся позади радужки, толкает её вперед, до тех пор, пока не закроется угол передней камеры.
при этом состоянии радужка крепится к цилиарному телу слишком близко к трабекулярной сети, участвующей в оттоке водянистой влаги. Когда зрачок расширяется, образующиеся складки периферической части радужки в углу передней камеры могут закрывать эту сеть, вызывая быстрое повышение ВГД. Такой тип обострения узкоугольной глаукомы может быть вызван чрезмерным расширением зрачка вследствие различных причин.
при длине глаза меньше нормы (что является причиной дальнозоркости) передняя камера мелкая и, соответственно, ее угол тоже меньше нормы. Это увеличивает риск развития закрытоугольной глаукомы при расширении зрачка или при возрастных изменениях.
опухоль, локализующаяся позади радужки, отек, связанный с воспалением цилиарного тела (увеитом), и изменение формы глаза после операции по поводу отслойки сетчатки также могут вызвать закрытоугольную глаукому.
Профилактика
На 100 процентов защититься от закрытоугольной глаукомы невозможно. Если у вас имеется предрасположенность, то соблюдайте общие правила:
- избегайте стрессов;
- правильно питайтесь;
- не перегружайте организм тяжестями и интенсивными тренировками;
- не находитесь в полностью затемненном помещении;
- избегайте яркого света;
- не смотрите телевизор в темной комнате;
- не пейте много воды за один раз;
- регулярно посещайте офтальмолога для профилактики;
- лечите соматические заболевания.
Причины, симптомы, лечение и профилактика закрытоугольной глаукомы определяются специалистом. ЗУГ не подлежит самолечению, т. к. высок риск развития слепоты.
Дополнительно читайте статью о противопоказаниях и ограничениях при глаукоме.
Расскажите, что вы знаете о закрытоугольной форме глаукомы? Делитесь статьей с друзьями. Берегите свое зрение и вовремя посещайте врача. Будьте здоровы.
Причины появления
Как известно, передняя камера глаза спереди ограничена роговицей, а сзади – радужной оболочкой глаза и хрусталиком. Остроугольная глаукома развивается у тех пациентов, которые имеют анатомически мелкую переднюю камеру, особенно на периферии, поскольку с возрастом человека она становится еще более мелкой.
Более расположены к этому варианту глаукомы лица, страдающие дальнозоркостью, поскольку у них, как правило, меньшие глаза. Предрасположенность человека к закрытию угла выявляют во время его исследования при помощи щелевой лампы.
Состояние органа зрения определяется лучше всего гониоскопическим исследованием анатомического строения угла глаза; при этом рекомендуют использовать специальные роговичные контактные линзы.
Внутриглазное давление повышается в том случае, когда корень радужной оболочки глазного яблока продвигается вперед и блокирует трабекулярную сеть путей оттока жидкости. Внутриглазная жидкость непрерывно вырабатывается в органе зрения. Она оттекает по каналам, расположенным в углу передней камеры.
Верхняя граница давления внутри глазного яблока находится на уровне 20 мм. рт. ст. Если проходимость путей оттока нарушается, внутриглазное давление повышается до пятидесяти или шестидесяти миллиметров ртутного столба в течение нескольких часов.
Чаще всего симптомы внутриглазной гипертензии вначале появляются только в одном глазу, невзирая на то, что патологические изменения могут быть и во втором глазном яблоке. Если давление внутри органа зрения повышается слишком быстро, то появляется покраснение глазного яблока, затуманивание зрения, боль вокруг глаза и внутри него, сильная головная боль, тошнота и рвота.
Перед тем, как ощутить затуманивание зрения, большинство пациентов видит огни и ареолы вокруг них. Причиной этого явления является отек роговицы. При остром приступе остроугольной глаукомы пораженное патологическим процессом глазное яблоко становится более чувствительным и твердым при пальпации, чем здоровое.
Поскольку внутриглазная гипертензия продолжает возрастать, тошнота и рвота становятся такими выраженными, что врачи иногда высказывают предположение о наличии острой хирургической патологии брюшной полости или пищевого отравления.
Необратимое повреждение зрения может произойти стремительно, за период времени, не превышающий семидесяти двух часов. Это зависит от степени повышения интраокулярного давления. Приступ остроугольной глаукомы – это критическое состояние, требующее неотложной консультации офтальмолога.
В «группы риска» возникновения глаукомы входят:
- люди старше 60-70 лет, даже не предъявляющие жалоб на глаза;
- люди после 40 лет, у которых:
- внутриглазное давление находится в верхней границе нормы;
- разница между внутриглазным давлением правого и левого глаз составляет более 5 мм рт. ст.;
- разница между внутриглазным давлением, измеренным утром и вечером, составляет более 5 мм рт. ст.;
- люди с высокой степенью близорукости после 40-50 лет, с высокой степенью дальнозоркости(особенно женщины после 50 лет);
- люди с повышенным внутриглазным давлением, независимо от возраста;
- люди с пониженным (относительно возрастной нормы) артериальным давлением;
- люди с диабетом, эндокринными, нервными и сердечно-сосудистыми заболеваниями;
- люди, перенесшие травмы глаз, воспалительные заболевания (увеиты, иридоциклиты и др.) глаз, операции на глазах;
- родственники (в том числе дальние) больных глаукомой со схожими особенностями строения глаза;
- люди, проходящие длительный курс лечения гормональными препаратами.
Глаукома может возникнуть в любом возрасте, но чаще всего это заболевание развивается у пожилых людей.
Методы лечения
Если вы обнаружили у себя или у кого-то из окружающих начало острого приступа закрытоугольной формы заболевания, то срочно вызывайте скорую помощь.
Тактика во время острого приступа ЗУГ
Первая помощь при остром приступе закрытоугольной глаукомы:
- Исключить ситуации, расширяющие зрачок. Т. е. нельзя закрывать глаз повязкой, нельзя находиться в затемненном помещении.
- Закапывать капли «Пилокарпин» через каждые 15 минут.
- Наложить компресс на голени, опустить ноги в горячую воду. Это требуется для снижения давления.
Во время острого приступа ЗУГ главная задача – снизить ВГД. Для этого назначают препараты: капли «Тимолол», «Пилокарпин», инъекции «Ацетазоламид», «Маннит». Для снятия болевого синдрома могут назначать обезболивающие таблетки или инъекции «Анальгин», от тошноты и рвоты «Метоклопрамид».
Еще больше капель ищите здесь.
Лечение после купирования приступа
После снятия острого приступа проводят оперативное вмешательство по созданию путей оттока водянистой влаги. Искусственные пути нормализуют баланс водянистой влаги «синтез-отток», приводя к стабилизации ВГД.
Операции при закрытоугольной глаукоме:
- Лазерная периферическая иридотомия. Врач с помощью луча лазера создает небольшие отверстия на радужке.
- Лазерная циклокоагуляция – «прижигание» лазером участков цилиарного тела. Образуются дефекты, через которые водянистая влага может оттекать.
- Хирургическая иридэктомия. Суть вмешательства состоит в удалении части трабекулярных тканей.
В межприступный период закрытоугольной глаукомы лечение состоит в соблюдении профилактических мер и применении капель для глаз: «Окумол», «Тимолол», «Дорзопт».
В дополнение смотрите видеоруководство о том, как проходит лазерная операции глаукомы:
Факторы риска
Возникновение остроугольной глаукомы, обусловлено особенностью переднего отрезка глаза и в частности структурой угла. Острый, клювовидный, закрытый угол возникает при относительно большом размере хрусталика, вследствие чего радужка получается более придвинутой кпереди, к роговице.
Такой угол создают определенное препятствие на пути внутриглазной жидкости в дренажную сеть. А в связи с тем, что через него оттекает основное количество жидкости, замедление на этом этапе оттока и приводит к росту внутриглазного давления.
Аномалия в структуре угла передней камеры при остроугольной глаукоме, напрямую связана со следующими факторами:
- Старший и пожилой возраст (помимо дистрофических процессов общего характера, с возрастом возникает утолщение хрусталика, который все больше прижимает к дренажной сети корень радужки, делая уже угол передней камеры).
- Женский пол (женщин остроугольная глаукома поражает в 2 раза чаще).
- Национальная принадлежность (у азиатов, в связи с анатомическим строением век, остроугольная глаукома встречается чаще).
- Дальнозоркость (ношение очков плюсового значения с юности).
- Нарушения в центральном и периферическом кровообращении.
- Мелкая передняя камера.
На ранних стадиях, остроугольная глаукома, как правило, не имеет характерных симптомов: сохраняется нормальное зрение, болевые ощущения и другие изменения самочувствия отсутствуют. Иногда больные могут жаловаться на временное возникновение перед глазами радужных кругов и астенопию.
Длительно не выявленное заболевание, в дальнейшем ведет к ухудшению периферического зрения, когда человек хорошо видит объекты, расположенные прямо перед собой, но находящиеся сбоку или под углом, не замечает.
Вначале сужение полей зрения преимущественно происходит со стороны носа, но в дальнейшем, оно постепенно концентрически начинает охватывать и периферические отделы, что оканчивается полной его потерей. Кроме того, больные остроугольной глаукомой отмечают появление в поле зрения прозрачных или полупрозрачных пятен.
Может быть нарушена темновая адаптация или цветовосприятие. Иногда наблюдается некорректируемое снижение зрения, что свидетельствует о запущенной стадии остроугольной глаукомы, с постепенной атрофией зрительного нерва. Но самым тяжелым проявлением остроугольной глаукомы, является острый приступ заболевания.
Острый приступ, как правило, возникает внезапно, без предварительных симптомов. Непосредственные его причины точно не известны. Возникновению приступа может предшествовать эмоциональная перегрузка или стресс, длительное пребывание в темном помещении, применение капель для расширения зрачка и пр.
Тяжелая форма недуга
При остром приступе остроугольной глаукомы, возникает резкая боль в области глаза и виска, происходит затуманивание зрения и внезапное его снижение. Состояние сопровождается тошнотой и рвотой, головной болью, покраснением глаза.
Зрачок расширен. Из-за блока путей оттока внутриглазной жидкости выбухающим корнем радужки, происходит неконтролируемое, стойкое повышение внутриглазного давления, приводящее к необратимому поражению волокон зрительного нерва.
Подобная ситуация требует безотлагательного спасения зрения, причем счет идет буквально на часы. Обязательна госпитализация в офтальмологическое отделение и проведение мер неотложной помощи.
Основные причины возникновения глаукомы
Как известно, в самом глазу абсолютно здорового человека регулярно поддерживается особое давление приблизительно в 20 мм ртутного столба. Это возможно исключительно благодаря балансу с одной стороны притока и соответственно оттока имеющейся жидкости. Впоследствии при развитии глаукомы такого рода баланс неминуемо рушится.
Так, вышеупомянутая жидкость последовательно накапливается, как следствие, растет внутриглазное давление. Сам зрительный нерв и некоторые иные близ расположенные ткани начинают испытывать постоянную нагрузку, происходит нарушение непосредственно в кровоснабжении самого глаза. В результате всех вышеописанных процессов зрительный нерв постепенно атрофируется, что в свою очередь не позволяет сигналам поступать в напрямую мозг человека. Так, возникают проблемы со зрением, ограничивается привычная зона видимости, а в итоге может и вовсе диагностироваться полная слепота.
Глаукома, по словам квалифицированных специалистов, является необратимым заболеванием. Именно поэтому так важно своевременно начать процесс лечения. Врачи обращают особое внимание и на тот факт, что в результате острого приступа заболевания возможна мгновенная потеря зрения.
Симптомы
Но не надо думать, что это заболевание – удел только пожилых людей. Существует ряд признаков, когда надо при их появлении обратиться к врачу для диагностики. Ранее выявление заболевания даёт всё больше шансов на удачное лечение.
Запоздалое обращение к офтальмологу может стать причиной полной слепоты из-за невозможности восстановления. Итак, первоначальными возможными симптомами начала глаукомы являются:
Развивается заболевание очень быстро, так что надо внимательно относиться к своему здоровью и, зная об отклонениях в сфере зрения необходимо срочно за лечением обратиться к врачу.
На ранних стадиях большинство случаев открытоугольной глаукомы не сопровождается какими-либо симптомами и проявлениями: сохраняется нормальное зрение, нет никаких болевых ощущений или иных изменений в самочувствии. Иногда пациенты могут предъявлять жалобы на временное появление радужных кругов перед глазами, явления астенопии.
Так как они не являются специфичными только для глаукомы признаками, это может приводить к недооценке состояния и, как следствие, запаздыванию диагностирования заболевания. Однако, несмотря на отсутствие симптомов на ранних стадиях заболевания, в зрительном нерве могут происходить необратимые повреждения.
Если глаукома остаётся не выявленной в течение длительного времени, то впоследствии возможно появление описанных ниже симптомов. Основным из них является ухудшение периферического зрения. Человек хорошо видит прямо перед собой, но объекты, расположенные сбоку и под углом, может не замечать.
Вначале сужение поля зрения происходит преимущественно со стороны носа, а в дальнейшем — может концентрически охватывать периферические отделы вплоть до полной его потери. Возможно также появление полупрозрачного или непрозрачного пятна в поле зрения.
Пациент может отмечать снижение темновой адаптации, заключающееся в ухудшении зрения при быстром переходе из ярко освещённого помещения в затёмнённое, а также, иногда, и появление нарушений цветовосприятия. В ряде случаев наблюдается некорректируемое снижение остроты зрения, что говорит уже о тяжелой, запущенной стадии болезни, которая сопровождается постепенной атрофией волокон зрительного нерва.
Наиболее яркая симптоматика наблюдается при остром приступе закрытоугольной глаукомы. В этом случае могут выявляться следующие проявления заболевания:
- боли в глазу и головные боли с иррадиацией по ходу тройничного нерва (лобная, скуловая, височная области);
- затуманивание зрения;
- радужные круги вокруг источников света;
- светобоязнь;
- покраснение глаза;
- тошнота и рвота;
- понижение числа сердечных сокращений.
Нужно отметить, что зачастую общая симптоматика более выражена, чем глазная. Пациенты часто беспокойны, в некоторых случаях у них могут возникать боли, отдающие в область сердца и живота, схожие с проявлением сердечно-сосудистой патологии. При осмотре со щелевой лампой выявляется помутнение роговицы из-за отёка.
Зрачок сильно расширен, реакция на свет резко ослаблена или отсутствует. При пальпации глазное яблоко твердое, как камень.
Все вышеперечисленные симптомы острого приступа глаукомы требуют неотложной медицинской помощи. Если в течение ближайших часов после развития приступа не снизить давление с помощью медикаментозных средств или хирургическим путем, глазу грозит безвозвратная потеря зрения!
Причины обострения
Очень часто причинами возникновения острых приступов болезни могут быть:
- Крайне высокое эмоциональное возбуждение, стресс.
- Приём препаратов, вызывающих расширение зрачка.
- Большое количество употребляемой жидкости.
- Длительная работа в неудобном наклонном положении.
- Длительный приём антидепрессантов.
- Травма лица.
- Переохлаждение организма.
- Злоупотребление алкоголем.
- Частое переедание.
Общие симптомы остроугольной глаукомы и глаукомы открытоугольной почти не отличаются друг от друга. В том и ином случае болезнь поражает оба глаза, возможно ассиметрично. Однако, закрытоугольная разновидность глаукомы протекает неравномерно, с периодами ремиссий и обострений. Именно при остроугольной глаукоме существуют так называемые острые приступы.
Остроугольная глаукома может иметь несколько форм: острая, подострая и хроническая. Острая форма течения глаукомы серьёзное и опасное состояние, часто приводит к полной потере зрения. По статистике на 65 миллионов заболевших закрытоугольной формой глаукомы 7 миллионов больных полностью ослепли.
Рецидивом и усложняющей причиной возникновения остроугольной глаукомы является сахарный диабет. Лицам с диагнозом сахарный диабет надо чаще проверяться у врача-окулиста, не реже чем 1 раз в год. Часто возникающие симптомы глаукомы путают с заболеваниями ЖКТ, когда начинаются рвота, головокружение.
Неправильное и несвоевременное диагностирование может лишить человека зрения. Это тоже надо учитывать. Современные методики диагностирования редко такое допускают. Главное, не потерять драгоценное время, в течение которого возможно полное или частичное излечение.
Выявляем болезнь на раннем этапе
Скрининг и профилактические осмотры, могут выявить заболевание уже при минимальных изменениях. Особенно, такие осмотры важны тем, кто имеет предрасполагающие факторы:
- наличие хронических заболеваний: сахарный диабет, сердечно – сосудистые патологии;
- наличие травмы глаза или головы в прошлом;
- возраст после 40 лет;
- детям, родители которых страдают глаукомой.
Методы диагностики:
- самый простой способ выявить изменения — это осмотр глазного дна, опытный специалист, может после этой простой манипуляции заподозрить диагноз;
- тонометрия — способ измерения внутриглазного давления, проводится быстро в течение 1 минуты и безболезненно.
- компьютерная томография — один из наиболее современных и эффективных методов. Позволяет оценить состояние всех структур глаза одновременно;
- периметрия — диагностика, выявляющая есть ли сужение полей зрения или их выпадение.
Правильная и своевременная диагностика поможет вам сохранить зрение и избежать серьезных последствий.
Вам может быть интересно: Что такое остроугольная глаукома и способы ее эффективного лечения
Диагностика
Существует несколько методов диагностирования остроугольной глаукомы:
- Тонометрия. В лежачем положении измеряется давление внутри глаз. Чем выше диапазон колебаний давления, тем больше вероятность начинающегося заболевания. Если давление постоянно превышает норму, то речь может идти о начинающемся заболевании.
- Эластометрия. Давление определяют при помощи нескольких тонометров разного веса. Делают график и определяют значение по Маклаковскому методу. Если всё в порядке образованная абсцисса будет прямой, иначе получается кривая.
- Электронная тонография. Она определяет гидродинамику глаза. Все манипуляции проделывают при помощи электроники, вычисляют коэффициент оттока и коэффициент водянистой влаги по Беккеру.
- Периметрия. Исследование границ поля зрения диагностируемого. Эти параметры измеряют при малейшем подозрении на глаукому. Такое диагностирование имеет 2 вида: изоптопериметрия и кампиметрия. С помощью последней выявляется наличие нарушений поля зрения в центре. Это очень важный метод диагностирования глаукомы.
- Гониоскопия. Это обследование структурного процесса угла передней камеры, именно того места, где роговица глаза плавно переходит в оболочку белка. Делается такая диагностика с помощью специальной линзы. При помощи этого метода возможно определение состояния трабекулы и положительный исход возможного хирургического вмешательства, в том числе при помощи лазерных установок.
- Дополнительными диагностическими мероприятиями являются: осмотр глазного дна, программирование воронки диска, изменение зоны сетчатки и прочие методы.
Для правильности оценки качества зрительного нерва и прилегающих к нему зон используют ещё различные методы лазерной офтальмологическую томографию и рентгенографию.
Диагностические мероприятия
Для того чтобы определить наличие данного заболевания, измерить исключительно внутриглазное давление бывает недостаточно. Специалист в обязательном порядке должен максимально детально рассмотреть само глазное дно, а также диск зрительного нерва. Таким образом, становится понятно, что для подтверждения диагноза, как правило, требуются обширные диагностические мероприятия.
В большинстве современных клиник специалисты проводят диагностическое обследование посредством целого комплекса особого компьютеризированного оборудования, который подразумевает под собой следующее:
- определение поля зрения;
- измерение давления внутри глазного яблока;
- оценка рефракции (это такая способность самой оптической системы, благодаря которой она может преломлять все лучи света);
- УЗИ;
- определение размеров хрусталика и непосредственно передней камеры;
Кроме того, в обязательном порядке пациент должен пройти периметрию, определение полей зрения.
Лечение
Источник: Glaza.guru Терапия (лечение) начинается с постепенного снижения глазного давления при помощи офтальмогипотензивных препаратов, ускоряющих отток внутриглазного секрета дренирующей системой глаза. Препараты имеют ряд противопоказаний и высокий риск побочных явлений из-за мощного гипотензивного действия.
Пациентам с артериальной гипотензией назначение антиглаукоматозных лекарств, понижающих давление противопоказано из-за вероятность обмороков. В данном случае назначают препараты, снижающие выработку внутриглазного секрета, что приводит к созданию баланса между частичным физиологическим оттоком и малой продукцией жидкости.
При гипертонии в комплексе с офтальмогипотензивными средствами назначают препараты, снижающие артериальное давление и петлевые диуретики. Пациенты контролируют уровень выпитой и выделенной жидкости в течение суток, ограничивают потребление соли и сырокопченых продуктов.
Ограничение стрессовых воздействия и повышенных зрительных нагрузок на работе снижает риск неблагоприятного воздействия на нейромоторную функцию глаза. При сохранении симптомов, назначают лазерную терапию. Хирургическое лечение проводится лазером или классическим тканеиссечением.
Лазер является приоритетным методом лечения глаукомы из-за возможности коагуляции тканей без образования рубцов в послеоперационном периоде. После операции применяют антибактериальные капли и противоглаукоматозное медикаментозное лечение в полном объеме.
Контроль над приступами глаукомы позволяет избежать прогрессирования заболевания, предотвратить наступление необратимой потери зрения.
Профилактика и прогноз
Глаукома относится к тем заболеваниям, которые быстрее развиваются при наличии благоприятных факторов, но могут проявиться даже у здорового человека. К факторам риска относят вредные привычки, в особенности курение, ведь смолы крайне негативно влияют на все структуры глаза. Риск глаукомы повышается у людей с гипертонией и сахарным диабетом. Поспособствовать развитию болезни может длительная работа с опущенной головой.
Важно периодически посещать офтальмолога и раз в год измерять внутриглазное давление. Людям, которые входят в группу риска, проходить тонометрию нужно дважды в год.
Группа риска остроугольной глаукома:
- люди старшего и пожилого возраста (дистрофия структур глаза, утолщение хрусталика);
- женщины;
- азиаты (особенности анатомии век);
- люди с дальнозоркость;
- люди с нарушением кровообращения.
При своевременно начатом лечении глаукому можно контролировать, но в большинстве случаев прогноз остается средним. Все зависит от особенностей болезни у конкретного пациента и скорости ее прогрессирования.
На 65 млн людей с повышенным внутриглазным давлением приходится 7 млн навсегда ослепших. Коварство болезни заключается в том, что даже при регулярных обследованиях ее очень сложно обнаружить на начальной стадии. Важно обращать внимание на каждый, даже самый незначительный симптом.
Используемые источники:
- Квасова М. Д. Зрение и наследственность. — Москва / Санкт-Петербург: Диля, 2002.
- Современная офтальмология. Руководство. — М.: Книга по Требованию, 2009.
- Введение в клиническую офтальмологию / Е.Е. Сомов. — М.: Ленинградский педиатрический медицинский институт, 1993.
- IU School of Medicine Department of Ophthalmology
Медикаментозная терапия
Если специализированная помощь в момент приступа недоступна, необходимо закапать четыре или пять раз в конъюнктивальный мешок двухпроцентный или четырехпроцентный раствор пилокарпина каждые пять минут. Внутрь принимают 250мг диакарба (ацетазоламида) и 40 мл 50% глицерина (из расчета 1,0 – 1,5 грамм на килограмм массы тела).
Первые действия врача
Пациента необходимо направить к офтальмологу и обеспечить срочную госпитализацию. Медикаментозная терапия остроугольной глаукомы в большинстве случаев приводит к нормализации внутриглазного давления.
Тем не менее, радикальным методом лечения заболевания считается оперативное вмешательство с использованием хирургического лазера. Единственной эффективным способом избавиться от заболевания является лазерная иридотомия.
Операция состоит в том, что в корне радужки глаза лазерным лучом проделывают небольшое отверстие. Это приводит к тому, что давление по обеим сторонам радужной оболочки выравнивается, и блокирование радужкой путей оттока внутриглазной жидкости не наступает.
Возможно лечение заболевания и при помощи других процедур. Преимущество лазерной иридотомии заключается в том, что ее можно выполнить непосредственно в кабинете офтальмолога. Операция длится несколько минут.
Если она будет выполнена в пределах двадцати четырех часов от начала приступа остроугольной глаукомы, то есть раньше, чем разовьются спайки между радужной оболочкой и трабекулярной сетью, то можно будет избежать последующих приступов.
Первые признаки остроугольной глаукомы должны насторожить человека. Следует помнить, что внутриглазная гипертензия в течение небольшого промежутка времени приводит к необратимым изменениям органа зрения.
Как проявляется глаукома
Симптомы закрытоугольной и открытоугольной глаукомы почти ничем не отличаются, но первая имеет неравномерное течение, с периодами улучшения и обострения. При закрытоугольной форме возможен острый приступ.
На ранней стадии глаукома никак не проявляется. Зрение долгое время может оставаться нормальным, отсутствует зрительный дискомфорт. Иногда люди замечают только появление радужных кругов в поле зрения.
Первые симптомы глаукомы:
- ухудшение зрения;
- затуманенность;
- появление свечения вокруг объектов освещения;
- боли в глазах и лице;
- головная боль;
- тошнота;
- слезотечение;
- покраснение и опухание глаз.
Поскольку клиническая картина очень размыта, глаукому нередко путают с другими заболеваниями, что приводит к запоздалому лечению и большему поражению структур глаза.
Основной симптом глаукомы – нарушение периферического зрения. Вперед человек видит без проблем, но объекты по бокам или под углом не замечает. Сужение поля начинается от носа, охватывая периферические отделы. Также в поле зрения могут возникать полупрозрачные или темные пятна.
Некоторые с глаукомой страдают от снижения темновой адаптации, когда зрение ухудшается при переходе от яркого света в темное помещение. Возможно и нарушение восприятия цветов.
Остроугольная глаукома может быть острой, подострой и хронической. Острая является самой опасной, поскольку нередко приводит к необратимой слепоте. В запущенной стадии снижение остроты зрения не корректируется. Начинается атрофия зрительного нерва с выпадением отдельных участков из поля зрения.
Хирургия глаукомы
Некоторым пациентам с глаукомой показано хирургическое лечение, которое улучшает отток внутриглазной жидкости, благодаря чему снижается глазное давление.
- Лазерная трабекулопластика. Это хирургическое вмешательство часто применяется при открытоугольной глаукоме. Существует два типа трабекулопластики: аргон-лазерная трабекулопластика (АЛТ) и селективная лазерная трабекулопластика (СЛТ).
- Лазерная иридотомия. Лазерная иридотомия показана для лечения пациентов при закрытоугольной глаукоме или очень узком угле передней камеры. Лазер делает маленькое отверстие размером с булавочную головку в верхней части радужки и таким образом улучшает отток водянистой влаги через угол передней камеры. Это отверстие скрыто верхним веком, благодаря чему внешне не заметно.
- Периферическая иридэктомия. Когда лазерная иридотомия не в силах купировать острый приступ закрытоугольной глаукомы или не возможна по другим причинам, может быть выполнена периферическая иридэктомия. Удаляется небольшой участок радужки, что дает внутриглазной жидкости доступ к дренирующей системе глаза.
По причине того, что большинство случаев закрытоугольной глаукомы может быть излечено приёмом глаукомных препаратов и лазерной иридотомией, периферическая иридэктомия применяется довольно редко. - Трабекулэктомия. При трабекулэктомии из склеры (ткань белого цвета, покрывающая глаз) формируется маленький клапан. Фильтрующая подушечка, или резервуар, создаётся под конъюнктивой — тонкой тканью, покрывающей склеру.
Однажды сформированная, подушечка выглядит как выпуклость или пузырь на белой части глаза выше радужки, обычно скрытый верхним веком. Водянистая влага в результате может дренироваться через клапан, созданный в склере, и собираться в подушечке, откуда будет впитываться кровеносными сосудами глазного яблока.Глазное давление эффективно снижается у 3 из 4 пациентов, перенесших трабекулэктомию. Несмотря на то, что регулярные осмотры у офтальмолога необходимы, большинство пациентов долгое время не нуждаются в использовании глазных капель.
Если вновь сформированный фильтрующий канал закрывается или из глаза начинает оттекать слишком большое количество жидкости, необходимо дополнительное хирургическое вмешательство.
- Хирургические вмешательства с применением дренажных устройств (шунтирующая хирургия)
При проведении АЛТ лазер делает тонкие, равномерно распределённые ожоги в трабекулярной сети. Он не создаёт новых дренажных отверстий, а стимулирует более эффективную работу системы оттока. При СЛТ лазер используется на разных частотах, позволяющих работать на низких уровнях мощности.
При этом оказывается воздействие на определённый тип клеток, а фильтрующие каналы, подобно сети окружающие радужку, остаются нетронутыми. СЛТ может дать результат у тех пациентов, лечение которых методом обычной лазерной хирургии или глазными каплями было безуспешным.
Даже если лазерная трабекулопластика оказалась успешной, большинство пациентов продолжают принимать препараты. Для них этот метод не дает долгосрочного эффекта. Приблизительно у половины из тех, кто перенёс данное вмешательство, в течение 5 лет вновь отмечается повышение внутриглазного давления.
Многие пациенты, перенесшие успешную лазерную трабекулопластику, вынуждены повторно пройти через это. Лазерная трабекулопластика также может быть применена как первоочередной метод у тех пациентов, которые не желают либо не могут применять гипотензивные глазные капли.
Если трабекулэктомия не может быть выполнена, обычно успешными для снижения внутриглазного давления являются хирургические вмешательства с применением дренажных устройств. Шунт — это маленькая пластиковая трубочка или клапан, соединённый одним концом с резервуаром (округлой или овальной пластиной).
Он является искусственным дренирующим устройством, имплантируемым в глаз через тонкий разрез. При повышении ВГД свыше определённых цифр шунт перенаправляет водянистую влагу в субтеноново пространство (под тенонову капсулу, покрывающую глазное яблоко вне глазной щели), откуда она впитывается в кровоток. Когда всё заживёт, резервуар можно увидеть только если при взгляде вниз поднять веко.
Можно ли избежать операции?
В зависимости от степени и состояния ваших глаз, офтальмолог предложит 3 варианта лечения:
- медикаментозная терапия;
- лазерная коррекция;
- хирургическая коррекция, в виде операции.
Консервативная терапия
Если удалось выявить заболевание на начальном этапе, терапия лекарственными препаратами будет давать положительный эффект. Целью такого лечения служит уменьшение внутриглазного давления при помощи глазных капель, приема препаратов внутрь или даже внутривенно. Достигается снижение давление, путем увеличения оттока сквозь дренажную систему или уменьшения выделяемого секрета.
Применение лазера
Когда 1 степень болезни пропущена или не выявлена, возникают более серьезные проявления, которые требуют лазерной коррекции. Такое вмешательство называется — лазерная иридотомия.
Процедура очень популярна потому, что в среднем занимает несколько минут. При помощи лазера в радужке делается небольшой прокол, через который жидкость может свободно оттекать, способствуя уменьшению давления.
Другие разновидности лазерного воздействия:
- Переферическая иридэктомия — обрезают небольшой участок радужки и открывается путь для нормального дренирования водянистой влаги.
- Трабекулэктомия — процедура, при которой формируют клапан и фильтр. Клапан из ткани склеры, пропускает внутриглазной секрет в сформированный фильтр, он ее накапливает и затем отправляет в кровеносные сосуды.
Недостатком лазерного лечения является то, что со временем проделанные отверстия, фильтры, клапаны забиваются клетками или пигментом и дренаж опять нарушается.
Читайте по теме: Оказываем первую помощь при приступе глаукомы
Хирургическое воздействие
Заключается в установлении шунта в глазу. Шунт — это трубка, которая служит для оттока жидкости, при повышении давления. Она перегоняет влагу в кровеносные сосуды.
Если вы столкнулись с острым приступом узкоугольной глаукомы, лечить ее самостоятельно и народными методами нельзя. Дорога каждая минута. Надо срочно вызвать скорую или обратиться к офтальмологу. Зрение, которое теряется во время приступа вернуть не получится, никакие методы не справятся.
Все же люди всегда будут обращаться к народной медицине, искать лечение народными средствами, несмотря на все рекомендации врачей. Поэтому, мы постараемся перечислить травы, которые помогут улучшить ситуацию, но только с условием, что применяться они будут, как дополнительная терапия:
- Очанка лекарственная — богата микроэлементами, эфирными маслами. Оказывает спазмолитический эффект, снимая боль.
- Экстракт черники — антиоксидантное действие, которое может защитить зрительный нерв от дальнейших повреждений.
- Гинкго билоба — благодаря своему составу флавоноидов, улучшает микроциркуляцию крови, снижает гипоксию тканей.
Сюда же можно отнести применение различных БАДов, помогающие основному лечению: витамин С, рыбий жир, омега – 3 полиненасыщенные кислоты, поливитамины и микроэлементы.
Причины закрытоугольной глаукомы
К появлению патологии приводят анатомические и функциональные изменения. К анатомическим факторам – причинам глаукомы — относят:
- короткую передне-заднюю ось органа зрения (небольшие размеры);
- дальнозоркую рефракцию;
- мелкую переднюю камеру глаза и ее узкий угол;
- крупный хрусталик, в том числе из-за набухания вследствие катаракты;
- увеличение объема стекловидного тела.
Закрытоугольная глаукома возникает и по функциональным причинам: из-за расширения зрачка, увеличения секреции водянистой влаги или переполнения кровью интраокулярных сосудов.
Причины заболевания
К факторам риска развития заболевания можно отнести миопическую рефракцию (близорукость), возраст старше 60-65 лет, сахарный диабет, наследственность, заболевания щитовидной железы, гипотонию, заболевания нервной системы.
В качестве причин развития вторичной глаукомы могут выступать:
- опухоли глаза
- хирургические вмешательства на глазах
- контузии, ранения и ожоги глаз
- дистрофические заболевания глаз (последствия гемофтальма, прогрессирующая атрофия радужки и т.д.)
- катаракта
- дислокация хрусталика
- воспалительные заболевания глаз (склерит, увеит, кератит)