По данным ВОЗ, почти половина случаев слепоты во всем мире обусловлена катарактой. В возрасте 50-60 лет катаракта выявляется у 15% населения, 70-80 лет — у 26%-46%, старше 80 лет – практически у каждого. Большая распространенность и последствия заболевания делают катаракту одной из самых сложных проблем зрения человека. Все о данном заболевании вы найдете в этом разделе.
Популярные материалы
- Как лечить катаракту народными средствами
- Секреты развития ядерной катаракты
- 5 лучших средств от незрелой катаракты
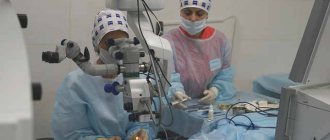
Операция катаракты скальпелем (факоэмульсификация)
Это хирургическое удаление хрусталика и его замена искусственной линзой. Через очень маленькие надрезы на краю роговицы в глаз вводится специальный инструмент, который после вскрытия через маленький прокол капсулы хрусталика использует ультразвук, чтобы измельчить затвердевшую и мутную линзу на мельчайшие частицы и вымыть получившуюся жидкость.
Затем в глаз имплантируется складная(мультифокальная) мягкая искусственная линза. Она так же служит всю жизнь и больше не нуждается в замене.
К плюсам данного подхода относится индивидуальный подход к каждому пациенту, благодаря которому риск осложнений, несмотря на устрашающее описание технологии, стремится к нулю.
Хрусталик глаза – пожизненный УФ-фильтр
: 03.02.2021
Мы не умеем, как саламандры, отращивать новые конечности, однако многие наши ткани и органы, такие как кожа или печень, успешно регенерируют. Но есть орган, который играет огромную роль в нашей жизни, однако не способен обновляться в течение всей жизни человека, – это хрусталик, основной оптический элемент глаза. А учитывая, что хрусталик также служит светофильтром, задерживая губительное ультрафиолетовое излучение, возникает вопрос: как устроена и как меняется с возрастом его природная защита? И как ее сохранить? Ответ – в статье специалистов новосибирского Международного томографического центра СО РАН
Хрусталик глаза
пропускает солнечный свет и фокусирует его на сетчатке, одновременно поглощая излучение в ближнем ультрафиолетовом диапазоне – основном УФ-излучении на поверхности Земли. Такой «ультрафиолет» проходит сквозь облака и оконное стекло и способен повреждать фоточувствительные клетки сетчатки.
Опасность ультрафиолетового излучения в том, что при поглощении света один из электронов органической молекулы (к примеру, белка) переходит на более высокий энергетический уровень. Сам по себе этот процесс не опасен – все дело в пути, по которому молекула будет возвращаться из этого крайне неустойчивого состояния в основное. Если избыточная энергия будет излучена в виде кванта света или тепла – все в порядке. Но есть и третий путь, зависящий от суммарной проекции спинов
высокоэнергетического электрона и его оставшегося без пары «партнера».
Квантовым понятием «спин» обозначают момент импульса, внутренне присущий элементарным частицам, не связанный с их реальным перемещением (вращением) в пространстве и поэтому не имеющий аналогии в классической механике. Благодаря своей квантовой природе спин может принимать лишь дискретные, строго определенные значения: к примеру, спин электрона равен ½
В последнем случае возбужденная молекула может перейти в так называемое триплетное состояние
(Т-состояние), которое может существовать долгое время. Так образуются опасные частицы с избытком энергии, способные реагировать с большим числом своих соседей. Как правило, эти
фотохимические
реакции необратимы, а накопление дефектных молекул может со временем вызывать развитие таких патологий, как рак кожи и
катаракта
– помутнение хрусталика глаза.
Хрусталик имеет необычную структуру. Его клетки, совсем не похожие на обычные, заполнены длинными прозрачными волокнами белков-кристаллинов
, плотно прилегающих друг к другу на манер луковичных чешуй. В них нет ни клеточных ядер, ни других органелл, которые могли бы рассеивать свет. Соответственно, в них не идет синтез, восстановление и утилизация белков, поэтому всю свою жизнь мы живем практически с тем хрусталиком, с которым родились.
Неудивительно, что с возрастом под воздействием света кристаллины накапливают многочисленные химические модификации, что приводит к увеличению жесткости, появлению желтой окраски и возрастанию светорассеяния хрусталика. С другой стороны, у многих людей хрусталики остаются прозрачными даже в очень преклонном возрасте. Что же за механизм поддерживает в добром здравии нашу «зеницу ока»?
Около полувека назад было установлено, что молекулярным УФ-фильтром хрусталика служат кинуренин
(промежуточный продукт ферментативного распада аминокислоты
триптофана
) и его производные. Однако механизм его «работы» оставался неизвестным до недавнего времени.
Исследователи из МТЦ СО РАН (Новосибирск) выяснили, что в водных растворах под действием ультрафиолетового излучения молекула кинуренина светится слабо и производит крайне малое количество реакционно-активных триплетных состояний. Это значит, что она очень быстро и эффективно избавляется от избыточной энергии, преобразуя ее в тепло. При этом требуется среда, насыщенная водородными связями, иначе УФ-фильтр превращается в свою противоположность – фотосенсибилизатор
.
С возрастом содержание кинуренинов в хрусталике человека существенно снижается, в первую очередь из-за присоединения к белкам-кристаллинам. И чем больше будет присоединенная частица, тем хуже будет работать молекулярный УФ-фильтр.
Находясь в опасном триплетном состоянии, молекулы кинуренинов могут вступать в реакции с белками хрусталика с образованием радикалов, что приводит к «сшиванию» белковых молекул, которые на каком-то этапе могут выпадать в осадок – так в хрусталике появляются светорассеивающие области. Но даже в этом случае фотоповреждения белков обычно невелики, в том числе благодаря действию антиоксидантов – аскорбиновой кислоты
и
глутатиона
. Первый из них эффективно «гасит» триплетные состояния кинуренинов, второй – перехватывает свободные радикалы, предотвращая связывание белков.
Благодаря таким механизмам наши глаза эффективно защищены от пагубного солнечного излучения в молодом и среднем возрасте. С годами эффективность транспорта малых молекул в хрусталике снижается, что приводит к накоплению продуктов распада и замедлению поступления нужных веществ, включая антиоксиданты. Поэтому лучшей профилактикой катаракты является здоровый образ жизни, поддерживающий защитные системы в хорошем состоянии, а также достаточное потребление аскорбиновой кислоты, которую человеческий организм не может сам синтезировать. И, конечно, использование солнцезащитных очков для компенсации снижения в хрусталике глаза природных УФ-фильтров.
Подробнее читайте в журнале «НАУКА из первых рук» в статье П. С. Шерина и Ю. П. Центаловича «Хрусталик: солнечное затмение»
Фото: https://www.flickr.com
: 03.02.2021
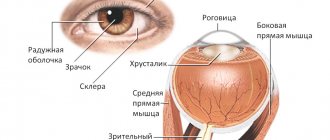
О функциях глазного хрусталика
Глаз – сложный зрительный орган, и одной из самых важных его составляющих является хрусталик. Данным элементом выполняются главные зрительные функции, и вот что он делает:
- фокусирует взгляд на объектах, расположенных вблизи и вдали;
- преломляет световые лучи;
- за счёт своей прозрачности обеспечивает поступление света в глаз на его сетчатку, тем самым предоставляет способность видеть;
- разделяет разные отделы глаза.
В связи с огромной ролью хрусталика его помутнение и прочие патологии способны провоцировать частичную потерю зрения или даже полную слепоту. Именно поэтому при тяжёлых офтальмологических заболеваниях показана замена этого элемента глаза на искусственный хрусталик, то есть интраокулярную линзу (общепринятое сокращение – ИОЛ).
Выбор искусственного хрусталика
Все протезы изготавливаются из биологически совместимых материалов, и отторжение организмом практически невозможно. Существует несколько типов ИОЛ, которые применяются чаще всего.
Аккомодирующие линзы
Импланты под действием цилиарной мышцы могут двигаться в глазу и менять фокус, имитируя работу хрусталика. Оптическая зона у них одна, поэтому среди недостатков выделяют недостаточное качество зрения в сумеречных условиях. Для чтения часто требуются очки после установки аккомодирующих ИОЛ.
Важно! Это самые дешевые линзы, часто представлены отечественными производителями для квотной замены хрусталика.
Среди наиболее качественных производителей выделяются линзы Alcon (США), цена которых начинается от 19 000 рублей и достигает 48 000. Также ИОЛ выпускает Rumex с ценой от 9 000 (Британия), B&L (США) с ценой от 15 000 и Silco (США) – 5 000 рублей.
Асферические ИОЛ
Разработаны для коррекции сферических искажений, которые часто возникают после имплантации ИОЛ. Ранее использовались сферические элементы, но они приводили к сильным искажениям.
Наиболее популярные производители и цены:
- ACRYSOF IQ NATURAL (США, «Алкон») – 22 000 рублей;
- CT ASPHINA 509M – («Карл Цейс», Германия) – 25 000 рублей;
- HOYA ISERT 251 – («Хойя», Япония) – 32 000 рублей;
- TECNIS 1 ZCB00 – («Аббот», США) – 25 000 рублей;
- ASPIRA -AAY — («Хьюман Оптикс», Германия) – 24 000 рублей.
Эти линзы часто используются у молодых пациентов, а также при широком спектре заболеваний. Но для сложных форм катаракты с дополнительными патологиями подходят не всегда.
Торические ИОЛ
Применяются при катаракте, осложненной астигматизмом. Цены и производители:
- AcrySof Toric («Алкон», США) – от 32 000 рублей;
- At Lisa Toric 909 M – («Карл Цейс», Германия) – от 50 000 рублей;
- Rayner T-Flex (Британия) – от 15 000 рублей.
Отличаются ИОЛ большей силой преломления в некоторых участках, за счет чего корректируется зрение вдаль.
Мультифокальные ИОЛ
Используются для коррекции хрусталика у пациентов старше 40 лет. Отлично имитируют работу хрусталика, могут фокусироваться на даль и вблизи. Цены и производители:
- ACRYSOF RESTOR («Алкон», США) – от 48 000 рублей;
- M-FLEX («Райнер», Великобритания) – от 38 000 рублей;
- ATLIS ATRI 839 MP («Карл Цейс», Германия) – от 66 500 рублей.
После имплантации этих ИОЛ у 80% пациентов отпадает потребность в очках.
Факичные ИОЛ
Используются для имплантации без удаления хрусталика при близорукости или дальнозоркости. Процедура актуальна при запрете на лазерную коррекцию зрения. Стоимость факичных ИОЛ начинается от 20 000 рублей.
Когда операция противопоказана
Противопоказания к проведению замены хрусталика глаза при катаракте или по иным поводам подразделяются на постоянные (неустранимые) и временные. Операция противопоказана при:
- воспалительных процессах в органах зрения (перед заменой все воспаления купируются);
- перенесённом недавно инсульте или инфаркте;
- чрезмерно маленьких размерах передней глазной камеры – пространства, заполненного прозрачным жидким содержимым и располагающегося между радужкой и роговицей;
- отслойке или значительном повреждении глазной сетчатки;
- глаукоме декомпенсированного вида (со значительным повышением глазного давления и нарушениями зрительных функций);
- вызванном дальнозоркостью уменьшении величины глазного яблока;
- разных инфекциях глаз;
- периодах лактации и беременности.
Если противопоказания временные, замена хрусталика назначается после их устранения.
Методы проведения операций
Поменять глазной хрусталик можно разными способами, и в офтальмологии используются такие методы хирургических вмешательств:
- Экстракапсулярная замена хрусталика глаза (экстракция) проводится с хирургическим удалением повреждённого или патологически изменённого элемента зрительного органа, сохраняется лишь задняя капсула.
- Интракапсулярная экстракция. Хрусталик удаляется через сделанный на роговице разрез, также осуществляется удаление капсулы.
- Факоэмульсификация с применением ультразвука. Ультразвуковые волны разрушают хрусталик, и он выводится через трубку с сохранением задней капсулы. Далее производится чистка (полировка) оставшейся камеры, после чего устанавливается линза, зрение восстанавливается, а катаракта устраняется.
- Замена посредством факоэмульсификации с использованием фемтолазера. Хрусталик разрушается не ультразвуком, а особым лазером. После удаления и чистки сохранённой задней капсулы зрение восстанавливается посредством имплантации искусственной ИОЛ, катаракта успешно устраняется.
Каждый метод сопровождается послеоперационным периодом. Но реабилитация после воздействия ультразвука или лазера будет длиться меньше, так как целостность тканей нарушается минимально. Зрение восстанавливается достаточно быстро, катаракта исчезает бесследно, но ограничение привычного образа жизни необходимо.
После хирургических вмешательств, согласно отзывам врачей и пациентов, послеоперационный период длится дольше, а острота зрения восстанавливается медленнее из-за продолжительной регенерации. Также необходимо соблюдение некоторых особых ограничений.
Ограничения
После операции потребуется соблюдать ряд мер, направленных на ускоренное выздоровление. На некоторые действия и виды деятельности накладываются ограничения. К подобным ограничениям относят:
Избегать резких и долгих наклонов головы вниз Тряска повышает риск дислокации интраокулярной линзы, поэтому нельзя бегать, заниматься верховой ездой и на велотренажере Не окрашивать волосы и не делать химическую завивку Исключить употребление алкоголя, крепкого чая и кофе Отказаться от употребления никотина до заживления Мужчинам рекомендуется отказаться от использования электрических бритв, создающих вибрацию В первые 7 дней рекомендуется исключить любые зрительные нагрузки. Не употреблять газированных и спиртных напитков. Никаких физических нагрузок на протяжении 14 дней. Избегать сложных упражнений и тяжелой атлетики. Это касается и специальной гимнастики. Не поднимать более 5 килограммов, поскольку напряжение вызывает рост давления жидкости внутри глаза. Держаться подальше от пыльных мест. После процедуры глаза чувствительны к воздушным аллергенам, таким как пыль
Важно, чтобы в доме было убрано до приезда прооперированного человека. Не тереть
Трение — быстрый способ развития инфекции. Избегать большого перепада температур, не посещать сауну и бассейн. Избегать нахождения на холоде и ветре. Если необходимо выйти в магазин, надевать повязку и солнцезащитные очки. Женщинам запрещается пользоваться косметикой. Когда можно возобновить ее использование через несколько недель после операции. При мытье головы не наклоняться вперед. Отклонять назад, чтобы вода и мыло не попали в прооперированный орган. Спать на спине или стороне, противоположной прооперированному органу зрения.
Вопросы и ответы
У пациентов возникает немало вопросов. Ответы на них рассмотрены ниже.
Поменяют ли хрусталик бесплатно?
Да, возможна замена в рамках ОМС при наличии квоты, но придётся стоять в очереди, и от записи до дня операции может проходить немало времени.
Сколько длится операция?
От 15-20 минут до 2-х часов в тяжёлых случаях. Средняя продолжительность – 30-40 минут.
Сколько стоит операция?
Если квоты нет, то пациентом оплачиваются цена линзы, которая будет стоять на месте природного хрусталика, а также работа хирурга. В крупных городах (Москва, Санкт-Петербург) стоимость хирургического вмешательства составляет от 35-40 тыс. Цена зависит от сложности операции и состояния органа зрения, иногда достигает 100-120 тыс. С учётом стоимости протеза лечение может обойтись в 60-200 тысяч.
Со скольки и до скольки лет меняют хрусталики?
Границы устанавливаются в зависимости от состояния пациента и его органов зрения. Так, замена глазного хрусталика может потребоваться даже младенцу, а пожилые люди нуждаются в ней очень часто.
До скольки дней длится послеоперационный период?
Всё зависит от сложности операции, скорости регенерации тканей, здоровья человека и соблюдения им рекомендаций офтальмолога. Обычно с момента вмешательства до полного восстановления проходит от 2-х до 4-х недель. По прошествии этого временного интервала зрение полностью нормализуется.
Довольны ли пациенты?
Да, почти каждый отзыв – положительный. Все отмечают эффект, минимальные риски последствий и восстановление, которое проходит достаточно быстро и легко. Отрицательный отзыв может содержать недовольство стоимостью и качеством обслуживания.
Почему глаз видит мутно?
Обычно мутность проходит самостоятельно через день-два. Если она длится дольше, обращайтесь к врачу. Скорее всего, возникли осложнения.
Лечение вторичной катаракты с использованием YAG лазера
Начавшееся помутнение задней стенки хрусталиковой капсулы до недавнего времени требовало повторной операции. Новейшие лазерные технологии избавили от этой необходимости. В современной офтальмологии проблема решается «одним днём» при помощи YAG лазера. Лазерное лечение вторичной катаракты совершенно безболезненно, малотравматично и даёт устойчивый результат. Такая процедура носит название «лазерная дисцизия задней капсулы». Эффект от лазерного лечения достигается путём удаления задней стенки хрусталикового мешочка с разросшимся эпителием, который препятствует проникновению света на сетчатку глаза. Лечение производится под местной капельной анестезией, пациенту не требуется оставаться в стационаре. Лазерная коррекция YAG лазером при вторичной катаракте устраняет помехи на оптической оси и существенно восстанавливает зрительные функции.
Выбор метода лечения катаракты
Основными факторами, которые влияют на качество зрения, являются выбор метода операции и используемая линза. Поэтому, перед операцией каждому предлагают принять 2 решения.
Выбор типа операции: лазер или скальпель
Большинство людей в настоящее время выбирает лазерный метод. Стоит он столько же, сколько и стандартная операция у дантиста. Но, в отличие от нее, результат гарантированно сохранится до конца жизни.
Выбор типа и качества линзы (искусственного хрусталика)
Здесь каждый сам выбирает, так как финансовые возможности(либо возможности медицинской страховки) у всех разные. Но, пожалуйста, не экономьте на своем здоровье, разница в стоимости линз не так велика, как насыщенность и красота мира, который вас окружает.
Режимные ограничения
Хотя прооперированному вовсе не обязательно соблюдать постельный режим, всё же некоторые ограничения, касающиеся его образа жизни, следует учитывать. Так, на протяжении первого месяца во время сна не стоит поворачиваться на живот.
Первые две недели нельзя смотреть телевизор, вязать, шить, читать и проводить время за компьютером. Спустя месяц доктор может разрешить заниматься любимыми делами, но не дольше 1-2 часов в сутки. Заниматься чтением допускается не более 2 часов в сутки.
Первые 3-4 дня не рекомендуется мыть голову, чтобы грязная вода не попала в прооперированный глаз. Посещать общественные сауны и бассейны нельзя. Также запрещено на протяжении 10-15 дней после операции принимать горячую ванну.
Курить и употреблять спиртное запрещено. Также следует избегать нахождения рядом с курящими людьми, поскольку пассивное курение не менее опасно, чем активное.